Адреногенитальный синдром что это такое
Адреногенитальный синдром
Оглавление

Адреногенитальный синдром и его формы
В 90% случаев развитие болезни связано с отсутствием фермента гидроксилазы. Это ведет к тяжелым нарушениям синтеза гормонов. Врожденный адреногенитальный синдром встречается у 1 из 5000 новорожденных. Заболевание сопровождается усилением активности коры надпочечников и увеличением концентрации в крови мужских половых гормонов – андрогенов.
Кроме ферментативных нарушений, в развитии патологии может иметь значение опухоль надпочечников. Она ведет к развитию приобретенного варианта заболевания.
Формы адреногенитального синдрома:
В классификации также представлены более редкие гипертензивная форма с задержкой в организме воды и солей и развитием стойкой гипертензии, липидная и гипертермическая формы.
Причины
Причины адреногенитального синдрома связаны с генетическим нарушением – дефектом одного из генов 6-1 пары хромосом. Этот ген рецессивный, и проявляется только в случае рождения ребенка с обеими измененными хромосомами. Его родители обязательно должны быть либо носителями патологического гена, либо страдать этим заболеванием.
Этот ген отвечает за синтез фермента 21-гидроксилазы. Ее недостаток или отсутствие приводят к компенсаторному усиленному синтезу гормона гипофиза АКТГ, что ведет к гипертрофии надпочечников и к усилению выработки андрогенов. Они подавляют функцию яичников и образование женских половых гормонов – эстрогенов.
Почему происходит мутация этого гена, неизвестно. Носителями измененного гена с равной частотой могут быть и мальчики, и девочки. Клиническое развитие заболевания тоже не зависит ни от пола ребенка, ни от того, кто из родителей болен, а кто лишь передал патологический ген.
Симптомы и диагностика заболевания

Симптомы адреногенитального синдрома:
Внешние признаки адреногенитального синдрома наиболее заметны у девушек:
Диагностика адреногенитального синдрома проводится с помощью таких исследований:
Диагностику адреногенитального синдрома необходимо доверить квалифицированному специалисту. Обязательное условие – наличие современной лаборатории для гормональных исследований. Все эти услуги предлагает своим пациентам клиника «Мама Папа Я».
Лечение
При сольтеряющей форме заболевания лечение начинают сразу после рождения ребенка, как только появились первые симптомы. Оно включает интенсивную терапию с введением жидкости, солей, гормональных препаратов.
Лечение адреногенитального синдрома включает:
Значительную трудность вызывает сохранение беременности у больных женщин. Однако грамотный гинеколог-эндокринолог способен подобрать необходимые лекарственные препараты, чтобы пациентка смогла родить здорового ребенка.
Профилактика
Единственный способ профилактики адреногенитального синдрома – генетическая консультация будущих родителей с определением у них мутированного гена. Если хотя бы у одного из родителей такой мутации нет, то у пары родится клинически здоровый ребенок.
Почему необходимо обратиться в клинику «Мама Папа Я»
Сеть семейных клиник «Мама Папа Я» расположена в Москве и других городах. При адреногенитальном синдроме оказываются такие медицинские услуги по доступной цене:
Врачи нашей клиники проводят раннюю диагностику и назначают грамотное лечение при любой форме заболевания. В таких условиях проявления адреногенитального синдрома хорошо корректируются. Записывайтесь на прием прямо сейчас!
Публикации в СМИ
Синдром адреногенитальный
Адреногенитальный синдром — врождённое патологическое состояние, обусловленное дисфункцией коры надпочечников с чрезмерной секрецией андрогенов и проявляющееся признаками вирилизации.
Этиология и патогенез. Синдром обусловлен недостаточностью одного из ферментов, необходимых для синтеза кортизола. Дефицит кортизола стимулирует выработку АКТГ, что приводит к гиперплазии коры надпочечников и избыточной продукции АКТГ-зависимых стероидов, синтез которых при данной недостаточности фермента не нарушен (в основном, надпочечниковых андрогенов — дегидроэпиандростерона, андростендиона и тестостерона).
Генетические аспекты
• Недостаточность 21-гидроксилазы (*201910, КФ 1.14.99.10, 6p21.3, мутации генов CYP21, CA2, CYP21P, r ) наблюдают в 95% случаев адреногенитального синдрома •• При умеренном дефиците фермента развивается вирильная (неосложнённая) форма синдрома, при которой придают значение исключительно симптомам избытка андрогенов (глюкокортикоидная и минералокортикоидная недостаточность не проявляется) •• При полном блоке фермента развивается сольтеряющая (тяжёлая) форма (синдром Дебре–Фибигера). Наряду с уменьшением синтеза кортизола снижена продукция альдостерона; дефицит минералокортикоидов приводит к гипонатриемии, гиперкалиемии, дегидратации и артериальной гипотензии. Эта форма проявляется в первые месяцы жизни, чаще у мальчиков. Без лечения, как правило, заканчивается летально. Сольтеряющая форма может развиваться в результате недостаточности и других ферментов.
• Недостаточность 18-оксидазы (*124080, кортикостерон метил оксидаза I, r ) проявляется изолированным нарушением синтеза альдостерона с развитием сольтеряющей формы заболевания. Больные умирают в раннем детстве.
• Недостаточность 20,22-десмолазы (*201710, r ) проявляется нарушением синтеза кортизола, альдостерона и андрогенов. Это приводит к потере солей, глюкокортикоидной недостаточности и задержке полового маскулинизирующего развития у плодов мужского пола. Развивается так называемая врождённая липоидная гиперплазия коры надпочечников. Больные погибают в раннем детстве.
Клиническая картина
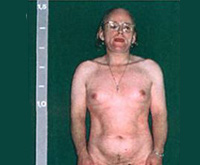
• Вирильная форма проявляется главным образом избытком андрогенов •• У девочек часто наблюдают врождённые изменения наружных половых органов (пенисообразный клитор, урогенитальный синус, мошонкообразные большие половые губы). В постнатальном периоде вирилизация продолжается (рост мышечной массы по мужскому типу, грубый голос, гирсутизм, аменорея, атрофия грудных желёз) •• У младенцев мужского пола следствие избытка андрогенов во время развития плода — макрогенитосомия. В постнатальном периоде наступает преждевременное половое созревание на фоне недоразвития яичек (сперматогенез отсутствует).
• Сольтеряющая форма наблюдается обычно у новорождённых и детей первого года жизни. Проявляется срыгиванием, рвотой, диареей, похуданием, артериальной гипотензией и судорогами. Дефицит кортизола обычно не имеет значительных клинических проявлений, т.к. несмотря на недостаточность конкретного фермента, стимуляция АКТГ и гиперплазия надпочечников поддерживают уровень кортизола на нижней границе нормы.
• Гипертензивная форма. Наряду с вирилизацией у девочек и макрогенитосомией у мальчиков отмечается стойкая артериальная гипертензия.
Дифференциальная диагностика. Её проводят с надпочечниковой недостаточностью, гермафродитизмом другого генеза, различными вариантами преждевременного полового созревания, андроген-продуцирующей опухолью надпочечников. Сольтеряющую форму следует также дифференцировать с пилоростенозом, кишечными инфекциями и интоксикациями.
ЛЕЧЕНИЕ
Лекарственная терапия. ГК пожизненно (подавляют гиперпродукцию АКТГ, а также надпочечниковых андрогенов). При натрий-дефицитной форме может оказаться необходимой заместительная терапия минералокортикоидами (флудрокортизон). Симптоматическое лечение (восстановление концентрации хлорида натрия).
Хирургическое лечение. В первые несколько лет жизни проводят реконструктивную операцию на наружных половых органах девочек.
Синонимы • Врождённая дисфункция коры надпочечников • Синдром Апера–Галле • Синдром Крука–Апера–Галле.
Сокращение. 17-ОКС — 17-оксикортикостероиды.
Код вставки на сайт
Синдром адреногенитальный
Адреногенитальный синдром — врождённое патологическое состояние, обусловленное дисфункцией коры надпочечников с чрезмерной секрецией андрогенов и проявляющееся признаками вирилизации.
Этиология и патогенез. Синдром обусловлен недостаточностью одного из ферментов, необходимых для синтеза кортизола. Дефицит кортизола стимулирует выработку АКТГ, что приводит к гиперплазии коры надпочечников и избыточной продукции АКТГ-зависимых стероидов, синтез которых при данной недостаточности фермента не нарушен (в основном, надпочечниковых андрогенов — дегидроэпиандростерона, андростендиона и тестостерона).
Генетические аспекты
• Недостаточность 21-гидроксилазы (*201910, КФ 1.14.99.10, 6p21.3, мутации генов CYP21, CA2, CYP21P, r ) наблюдают в 95% случаев адреногенитального синдрома •• При умеренном дефиците фермента развивается вирильная (неосложнённая) форма синдрома, при которой придают значение исключительно симптомам избытка андрогенов (глюкокортикоидная и минералокортикоидная недостаточность не проявляется) •• При полном блоке фермента развивается сольтеряющая (тяжёлая) форма (синдром Дебре–Фибигера). Наряду с уменьшением синтеза кортизола снижена продукция альдостерона; дефицит минералокортикоидов приводит к гипонатриемии, гиперкалиемии, дегидратации и артериальной гипотензии. Эта форма проявляется в первые месяцы жизни, чаще у мальчиков. Без лечения, как правило, заканчивается летально. Сольтеряющая форма может развиваться в результате недостаточности и других ферментов.
• Недостаточность 18-оксидазы (*124080, кортикостерон метил оксидаза I, r ) проявляется изолированным нарушением синтеза альдостерона с развитием сольтеряющей формы заболевания. Больные умирают в раннем детстве.
• Недостаточность 20,22-десмолазы (*201710, r ) проявляется нарушением синтеза кортизола, альдостерона и андрогенов. Это приводит к потере солей, глюкокортикоидной недостаточности и задержке полового маскулинизирующего развития у плодов мужского пола. Развивается так называемая врождённая липоидная гиперплазия коры надпочечников. Больные погибают в раннем детстве.
Клиническая картина
• Вирильная форма проявляется главным образом избытком андрогенов •• У девочек часто наблюдают врождённые изменения наружных половых органов (пенисообразный клитор, урогенитальный синус, мошонкообразные большие половые губы). В постнатальном периоде вирилизация продолжается (рост мышечной массы по мужскому типу, грубый голос, гирсутизм, аменорея, атрофия грудных желёз) •• У младенцев мужского пола следствие избытка андрогенов во время развития плода — макрогенитосомия. В постнатальном периоде наступает преждевременное половое созревание на фоне недоразвития яичек (сперматогенез отсутствует).
• Сольтеряющая форма наблюдается обычно у новорождённых и детей первого года жизни. Проявляется срыгиванием, рвотой, диареей, похуданием, артериальной гипотензией и судорогами. Дефицит кортизола обычно не имеет значительных клинических проявлений, т.к. несмотря на недостаточность конкретного фермента, стимуляция АКТГ и гиперплазия надпочечников поддерживают уровень кортизола на нижней границе нормы.
• Гипертензивная форма. Наряду с вирилизацией у девочек и макрогенитосомией у мальчиков отмечается стойкая артериальная гипертензия.
Дифференциальная диагностика. Её проводят с надпочечниковой недостаточностью, гермафродитизмом другого генеза, различными вариантами преждевременного полового созревания, андроген-продуцирующей опухолью надпочечников. Сольтеряющую форму следует также дифференцировать с пилоростенозом, кишечными инфекциями и интоксикациями.
ЛЕЧЕНИЕ
Лекарственная терапия. ГК пожизненно (подавляют гиперпродукцию АКТГ, а также надпочечниковых андрогенов). При натрий-дефицитной форме может оказаться необходимой заместительная терапия минералокортикоидами (флудрокортизон). Симптоматическое лечение (восстановление концентрации хлорида натрия).
Хирургическое лечение. В первые несколько лет жизни проводят реконструктивную операцию на наружных половых органах девочек.
Синонимы • Врождённая дисфункция коры надпочечников • Синдром Апера–Галле • Синдром Крука–Апера–Галле.
Сокращение. 17-ОКС — 17-оксикортикостероиды.
Адреногенитальный синдром что это такое
Массовое обследование новорожденных на наследственные болезни. Адреногенитальный синдром
Прочтите и возьмите себе на заметку, особенно если вы молодые люди
В России уже много лет проводится массовое обследование новорожденных для выявления у них нескольких наследственных заболеваний. Такое обследование проводится во многих странах и называется скринингом новорожденных или неонаталъным скринингом.
Целью скрининга новорожденных является, конечно, не само выявление новорожденных с еще не проявившимися наследственными заболеваниями, а их лечение, которое позволяет предотвратить появление клинических симптомов, во многих случаях весьма тяжелых, или даже фатальных. В результате рано начатого и аккуратно проводимого лечения вместо тяжело больных детей, а затем подростков и взрослых, получаются здоровые люди, полноценные члены общества, нередко являющиеся гордостью семьи.
Скрининг новорожденных в России ведется в отношении 5 наследственных и врожденных заболеваний: фенилкетонурии, гипотиреоза, галактоземии, адрено-гениталъного синдрома и муковисцидоза.
ЧТО ТАКОЕ АДРЕНОГЕНИТАЛЬНЫЙ СИНДРОМ?
Адреногенитальный синдром (сокращенно АГС) является наследственным заболеванием, которое вызывается нарушением (мутацией) в определенном гене. Такой ген называется мутантным. Синонимами АГС являются врожденная гиперплазия коры надпочечников и недостаточность 21-гидроксилазы. Скрининг новорожденных на АГС в России только начинается и поэтому его частота пока неизвестна. В других странах она колеблется от 1:10000 до 1:20000 новорожденных.
ПОЧЕМУ РЕБЕНОК МОЖЕТ ЗАБОЛЕТЬ АДРЕНОГЕНИТАЛЬНЫМ СИНДРОМОМ?
КАКИЕ НАРУШЕНИЯ В ОРГАНИЗМЕ МОЖЕТ ВЫЗЫВАТЬ АДРЕНОГЕНИТАЛЬНЫЙ СИНДРОМ?
Самой опасной для жизни и самой частой является соль-теряющая форма АГС. Если лечение не будет назначено во время, ребенок может умереть. При других формах АГС дети быстро растут и у них очень рано появляются вторичные половые признаки, в частности, рост волос на лобке.
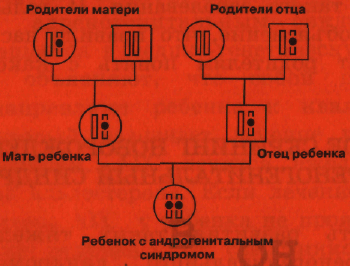
КАК НАСЛЕДУЕТСЯ АДРЕНОГЕНИТАЛЬНЫЙ СИНДРОМ?
На рисунке для простоты изображена только хромосома, содержащая ген, мутации в котором вызывают АГС. У ребенка в обеих хромосомах содержится мутантный ген, и поэтому он болен. У каждого из родителей мутантный ген содержится только в одной хромосоме, а вторая хромосома нормальная и поэтому они здоровы. Такие люди называются носителями мутантного гена. У бабки по матери мутантный ген также имеется только в одной хромосоме, как и у деда со стороны отца. Они, как и родители ребенка, здоровы, но передали хромосомы, содержащие мутантный ген, своим детям. У вторых деда и бабки обе хромосомы содержат только нормальный ген. Таким образом, при рецессивном наследовании болен только тот член семьи, который получил от своих родителей обе хромосомы, несущие мутантный ген. Все остальные члены семьи здоровы, в том числе и те, кто является носителем мутантного гена.
ЧТО ТАКОЕ СКРИНИНГ НОВОРОЖДЕННЫХ НА АДРЕНОГЕНИТАЛЬНЫЙ СИНДРОМ?
ЧТО ДЕЛАТЬ, ЕСЛИ ДИАГНОЗ АДРЕНОГЕНИТАЛЬНОГО СИНДРОМА НА СКРИНИНГЕ ПОДТВЕРДИЛСЯ?
Если и при втором тестировании уровень фермента 21 гидроксилазы в крови остается низким, то это означает, что ребенок болен адреногенитальным синдромом, и семья немедленно приглашается в медико-генетическую консультацию. Здесь родителям объясняют, что собой представляет это заболевание, и направляют ребенка к квалифицированному эндокринологу, который назначает лечение и наблюдает за ребенком в дальнейшем. АГС лечится ежедневным приемом кортизола и иногда альдостерона. Если лечение начато рано, то клинические симптомы АГС у ребенка не проявятся, и он будет расти здоровым, не отличаясь от сверстников. Периодически семья должна будет посещать эндокринолога, особенно при возникновении у ребенка любого заболевания, травмы и т.д., так как это все стрессовые ситуации, и, возможно, потребуется увеличение дозы кортизола, который является гормоном стресса.
МОЖНО ЛИ ПОМОЧЬ СЕМЬЕ, В КОТОРОЙ ПОЯВИЛСЯ БОЛЬНОЙ АДРЕНОГЕНИТАЛЬНЫМ СИНДРОМОМ, ИМЕТЬ ЗДОРОВЫХ ДЕТЕЙ?
Да, и довольно успешно. Для АГС возможна дородовая диагностика. Первым шагом в этом направлении является обращение в медико-генетическую консультацию, где врач-генетик определяет показания и возможные методические подходы к дородовой диагностике. В каждом конкретном случае решается вопрос о необходимости молекулярно-генетического обследования больного ребенка или родителей, а затем плода. Сама процедура заключается в том, что во время беременности в сроке 9-11 недель или 16-18 недель врач акушер-гинеколог проводит забор очень небольшого количества клеток плода, находящихся в околоплодной жидкости, плодных оболочках или крови плода, и направляет этот материал в специальную лабораторию пренатальной диагностики. В этой лаборатории врачи лаборанты-генетики проводят молекулярную генетическую диагностику, т.е. определяют наличие или отсутствие мутации в гене, отвечающем за АГС. В случае положительного результата семья решает вопрос о прерывании беременности больным плодом или настраивается на появление еще одного больного ребенка. Это право выбора остается за семьей.
© 2021 краевое государственное бюджетное учреждение здравоохранения «Красноярский краевой медико-генетический центр» (КГБУЗ «ККМГЦ»)
Адреногенитальный синдром (АГС): что это такое и как лечить
» data-image-caption=»» data-medium-file=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/04/Adrenogenitalnyiy-sindrom.jpg?fit=450%2C300&ssl=1″ data-large-file=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/04/Adrenogenitalnyiy-sindrom.jpg?fit=828%2C550&ssl=1″ />
Это наследственное заболевание передается по аутосомно-рецессивному типу — это значит, что носителями патологического гена должны быть оба родителя. Но даже в таком случае шанс на заболевание равен 25%, поэтому болезнь относится к разряду редких: адреногенитальный синдром встречается у 1 из 14000 детей. У некоторых народов, практикующих близкородственные связи, этот показатель намного выше.
СТОИМОСТЬ НЕКОТОРЫХ УСЛУГ ГИНЕКОЛОГА В НАШЕЙ КЛИНИКЕ В САНКТ-ПЕТЕРБУРГЕ
» data-image-caption=»» data-medium-file=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/04/Adrenogenitalnyiy-sindrom.jpg?fit=450%2C300&ssl=1″ data-large-file=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/04/Adrenogenitalnyiy-sindrom.jpg?fit=828%2C550&ssl=1″ loading=»lazy» src=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/04/Adrenogenitalnyiy-sindrom-828×550.jpg?resize=790%2C550″ alt=»Адреногенитальный синдром» width=»790″ height=»550″ srcset=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/04/Adrenogenitalnyiy-sindrom.jpg?zoom=2&resize=790%2C550&ssl=1 1580w, https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/04/Adrenogenitalnyiy-sindrom.jpg?zoom=3&resize=790%2C550&ssl=1 2370w» sizes=»(max-width: 790px) 100vw, 790px» data-recalc-dims=»1″ />