Аксиллярная лимфаденопатия молочной железы слева что это такое
Почему воспаляются лимфоузлы?
При лимфоаденопатии особо впечатлительные люди сразу подозревают у себя страшные болезни. Развеиваем страхи и рассказываем, почему воспаляются лимфоузлы.
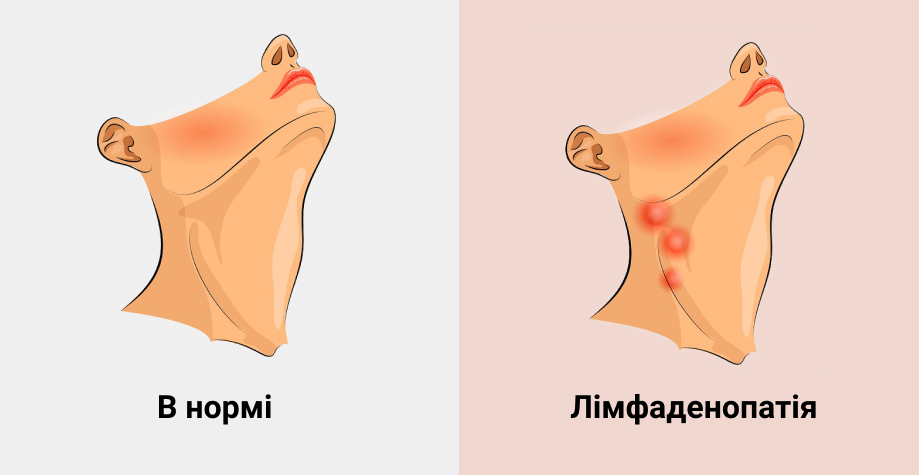
Когда воспаляются (увеличиваются) лимфоузлы — это лимфоаденопатия. Она у многих вызывает тревогу. А особо чувствительные и впечатлительные люди сразу подозревают у себя страшные болезни и даже рак.
Что такое лимфа и зачем она нужна?
Лимфа — это жидкость, которая вымывает мёртвые клетки организма, а также бактерии, токсины и вирусы.
Всего в теле больше 500 лимфатических желёз или лимфоузлов. В системе они играют роль насосов — заставляют лимфу двигаться по лимфотокам. А лимфоциты (защитные белые кровяные тельца), из которых состоит лимфа, защищают кровеносную систему и не пускают туда бактерии, вирусы и раковые клетки.
Где располагаются лимфоузлы?
| Часть тела | Где находятся? |
| Верхние конечности | — под мышками, — на локтях. |
| Голова | — в районе ушей, — под челюстью. |
| Грудная клетка | — в области трахеи и бронх, — около грудины, — между рёбер. |
| Шея | — в передней части шеи, как на поверхности, так и глубоко. |
| Таз | — в районе крестца, — подвздошной кости. |
| Нижние конечности | — в паху, как на поверхности, так и в глубине, — под коленями. |
| Брюшная полость | — в области печени, — желудка, — внутренних половых органов у женщин. |
Почему воспаляются лимфоузлы?
Лимфоузлы сконцентрированы группами в определённых частях тела. Каждая группа «обслуживает» свою часть организма. И хотя увеличение лимфоузлов может говорить о различных грозныхзаболеваниях (туберкулёз, ВИЧ, ОРВИ, венерические и онкологические заболевания), основная причина всегда кроется в развитии патологии в зоне, на которую работает узел. Когда лимфоцитов не хватает для борьбы с вредными агентами в лимфе, они активно размножаются, чтобы ликвидировать инфекцию. Из-за этого лимфатические узлы увеличиваются и твердеют, а кожа над ними краснеет и становится чувствительной.
То есть воспаление лимфоузлов — это не самостоятельное заболевание, а скорее сигнал, который подаёт организм, когда в нём что-то идёт не так.
В зависимости о того, какие лимфоузлы воспаляются, можно довольно точно определить, где проблема. Этим пользуются врачи, чтобы подтверждать некоторые диагнозы.
Симптомы
Если лимфатический узел увеличился, но температура не повысилась, при надавливании не возникает болевых ощущений, а общее состояние не ухудшилось, значит всё в порядке — просто этот лимфоузел работает активнее других. Это проходит.
Хуже, если вы при лимфаденопатии ощущаете слабость, болят уши, горло или голова, аи температура поднялась. Сходите к терапевту. Если причина воспаления в простуде или гриппе, он поможет их вылечить или отправит к другому специалисту. Например, к стоматологу, если вдруг проблема в кариесе. Избавитесь от заболевания-источника, и лимфатические узлы вернутся к нормальному состоянию.
Но бывают случаи, когда воспалившиеся лимфоузлы причиняют серьёзный дискомфорт и даже представляют опасность для жизни. Вот в этом случае нужно бить тревогу и бежать к врачу.
Беспокоимся, когда:
Бьём тревогу, когда:
А вот если узлы воспалились, а признаков простуды или инфекции нет, это плохо. Проблема может быть в аутоиммунном заболевании или онкологии.
Как помочь себе до посещения врача?
Уже записались на приём к врачу, но хочется как-то облегчить своё состояние уже сейчас? Вот несколько простых советов:
И помните — самолечение это всегда плохо. Лучше обратитесь за помощью к квалифицированному специалисту.
Лимфаденопатия (увеличение лимфоузлов)
Лимфаденопатия — это состояние проявляющееся увеличением лимфоузлов. Возникновение лимфаденопатии свидетельствует о воспалительном или опухолевом процессе в организме. В теле человека насчитывается более 600 лимфоузлов. Увеличение одного или нескольких узлов сигнализирует о начале различных патологий.
Классификация лимфаденопатии
Часто увеличение лимфоузлов связано с местом поражения тканей организма:
В зависимости от места поражения существуют внутригрудной вариант и воспаление узлов брюшной полости.
Если лимфатические узлы увеличены только в одном месте, это называется локализованной лимфаденопатией. В случае распространения процесса на несколько областей можно говорить о генерализованной форме.
Этиология заболевания
Появление лимфаденопатии может быть связано с аутоиммунными заболеваниями: системной красной волчанкой, болезнью Хашимото или ревматоидным артритом.
К возможным причинам увеличения лимфоузлов относят также реакции на прививки от кори, оспы или краснухи.
Патогенез
Признаки лимфаденопатии различны, но первые из них — отек и увеличение лимфоузлов.
Увеличенные лимфатические узлы указывают на то, что иммунная система усиленно борется с инфекцией. А значит происходит ослабление иммунитета, и перегрузка токсинами может ухудшить состояние лимфатической системы.
Клинические проявления лимфаденопатии
Основные симптомы лимфаденопатии связаны с увеличением лимфоузлов в месте поражения. Иногда возникает боль или припухлость. Если диаметр узла у взрослого человека превышает 1 см — это повод обратиться к врачу-инфекционисту.
В зависимости от причины симптомами лимфаденопатии могут быть:
При лимфаденопатии могут возникать симптомы, связанные с местным сдавлением сосудов. В результате возникают отеки шеи, конечностей, кашель, ощущение одышки, затрудненное глотание.
Особенности течения заболевания при беременности
Проявления лимфаденопатии также возникают и в период вынашивания плода. Диагностические процедуры не могут быть использованы в полном объеме вследствие возможного негативного влияния на будущего ребенка. Медикаментозная терапия должна назначаться только после консультации с гинекологом, ведущим беременность женщины.
Особенности лимфаденопатии у детей
Признаки лимфаденопатии гораздо чаще встречается у детей, чем у взрослых. Симптомы сопровождают простуду и не требуют специализированного лечения. Течение болезни в детском возрасте может быть более тяжелым из-за отсутствия предшествующего контакта с вирусами. Лимфоузлы могут увеличиваться в размерах в течение нескольких недель после лечения антибиотиками.
Консультация детского врача-иммунолога становится необходимой после:
У пациентов детского возраста лимфаденопатия может быть симптомом лейкемии или лимфомы. Поэтому отек, сохраняющийся более 2 недель, должен вызывать беспокойство и заставить обратиться к семейному врачу. Чтобы остановить развитие и предотвратить последствия лимфаденопатии, нужно немедленно необходимо обратиться к детскому гематологу.
Лимфаденопатия: диагностика
При подозрении на лимфаденопатию следует посетить семейного врача, который после опроса и проведения медицинского осмотра примет решение о дальнейшем лечении. Для диагностики лимфаденопатии важно установить наличие или отсутствие предшествующего заболевания.
При осмотре будет определено место и размеры увеличенного лимфоузла. Врач определит болезненность процесса.
Следующим шагом является направление на лабораторные анализы крови:
Более подробная диагностика лимфоузлов включает:
Лечение лимфаденопатии
К какому врачу идти с увеличенными лимфоузлами? В зависимости от причины увеличения лимфатических узлов, лечением лимфаденопатии занимаются гематологи, онкологи или инфекционисты. Также можно обратиться к хирургу для проведения биопсии или удаления патологического очага. Стандартное лечение лимфаденопатии включает в себя обезболивающие и жаропонижающие препараты. Если причиной воспаления является инфекция, врач назначает антибиотики или противовирусные препараты. В случае развития абсцесса, возможно, потребуется хирургическое вмешательство. При увеличенном лимфоузле, вызванном онкологическим процессом, лечение может включать оперативное вмешательство, лучевую терапию или химиотерапию.
В случае неопластических заболеваний и их метастазов обычно необходимо выполнить биопсию и гистопатологическое исследование, которое определит тип поражения при лимфаденопатии.
Контроль излеченности
Диспансерное наблюдение у пациентов с увеличенными лимфоузлами зависит от причины возникновения заболевания и методов применяемого лечения. Если пациент перенес лимфаденопатию неопухолевого характера, то он должен посещать семейного врача с периодичностью 3–6 месяцев на протяжении года. Отсутствие рецидивов говорит о полном излечении пациента. График посещения пациента, у которого наблюдалась лимфаденопатия опухолевого характера, определяется лечащим врачом на основании степени поражения и достигнутых результатов лечения.
Профилактика лимфаденопатии
Профилактика лимфаденопатии поможет устранить факторы, провоцирующие развитие заболевания:
Важным моментом остается полноценное питание и обязательные физические нагрузки.
Советы и рекомендации
Если увеличенный лимфатический узел вызывает дискомфорт, теплый влажный компресс поможет уменьшить отек и облегчить боль. Однако, если увеличенный лимфоузел твердый, неподвижный, необходимо срочно обратиться к врачу.
Вопрос-Ответ
Как долго могут быть увеличены лимфоузлы?
Почему могут быть увеличены подмышечные лимфоузлы?
Что такое лимфаденопатия средостения?
Лимфаденопатия это рак?
Какие лимфоузлы увеличиваются при туберкулезе?
Могут ли увеличиться лимфоузлы от нервов?
Статья носит информационно-ознакомительный характер. Пожалуйста, помните: самолечение может вредить вашему здоровью.
Врач-гематолог высшей категории, кандидат медицинских наук
Врач-гематолог, детский гематолог, врач-генетик высшей категории, профессор
Какой врач лечит?
Получить максимально эффективное лечение лимфаденопатии в Киеве можно, обратившись в клинику МЕДИКОМ. Профессиональная диагностика на современном оборудовании позволит быстро определить причину возникновения заболевания. В зависимости от причины лимфаденопатии лечение проведет врач-гематолог или онколог. При необходимости будет назначена консультация инфекциониста или детского иммунолога в ближайших подразделениях клиники (районы Оболонь и Печерск).
Лимфаденопатия
, MD, McMaster University
Лимфатические узлы присутствуют по всему телу и могут быть поверхностными или глубокими. Отдельные группы поверхностных лимфатических узлов расположены в области шеи, подмышечных и паховых областях; несколько мелких (
Лимфаденопатия – пальпаторно ощутимое увеличение (> 1 см) одного и более лимфатических узлов; она классифицируется как:
Локальная: когда присутствует только в одной части тела
Генерализованная: когда присутствует в 2 и более частях тела
Лимфаденит Лимфаденит Лимфаденит является проявлением острого инфекционного процесса при поражении одного или более лимфатических узлов. Симптомы включают боль, болезненность при пальпации и увеличение лимфатических. Прочитайте дополнительные сведения 
В зависимости от первопричинного расстройства могут присутствовать и другие симптомы.
Патофизиология лимфаденопатии
Этиология лимфаденопатии
Поскольку лимфатическая система участвует в иммунном ответе организма, большое количество инфекционных и воспалительных заболеваний, а также новообразования могут выступать потенциальными причинами ее поражения (см. таблицу Некоторые причины лимфаденопатии Некоторые причины лимфаденопатии Лимфоденопатия – пальпаторно ощутимое увеличение 1 и более лимфатических узлов. Диагноз ставится на основе клинических данных. Лечение этиотропное. (См. также Обзор лимфатической системы (Overview. Прочитайте дополнительные сведения 
Идиопатический, самокупирующийся фактор
Инфекции верхних дыхательных путей
Локализованные инфекции мягких тканей
Самыми опасными причинами являются:
Однако большинство случаев поражения лимфатической системы возникает при доброкачественных состояниях или клинически выявляемой локализованной инфекции. Вероятно, менее 1% всех недифференцированных при первичном обращении случаев поражения лимфатической системы обусловлено наличием рака.
Обследование при лимфаденопатии
Лимфаденопатия может являться причиной обращения к врачу или быть выявленной при обследовании по поводу другого состояния.
Анамнез
История настоящего заболевания должна включать данные о локализации и длительности лимфаденопатии, сопровождалась ли она когда-либо болью. Необходимо отметить недавние кожные повреждения (особенно кошачьи царапины и крысиные укусы), а также инфекции в зонах оттока вовлеченных лимфатических узлов.
Объективное обследование
Следует обратить внимание на признаки лихорадки. Пальпируются зоны группового расположения поверхностных лимфатических узлов в области шеи (включая затылочные и надключичные зоны), подмышечных и паховых областях. Отмечаются размеры лимфатического узла, болезненность, консистенция, а также свободная подвижность или фиксация к окружающим тканям.
Кожу необходимо осмотреть с целью выявления сыпи и повреждений, особое внимание следует обратить на зоны, дренируемые в измененный лимфатический узел. Проводят осмотр и пальпацию ротоглотки для выявления признаков инфекции и изменений, подозрительных на новообразование. Пальпируют щитовидную железу на предмет увеличения, наличия узлов. Проводится пальпация молочных желез (включая мужчин) с целью поиска образований. Аускультация легких для выявления хрипов (подозрение на саркоидоз или инфекцию). Пальпация живота для исключения гепатомегалии, спленомегали. Осмотр гениталий с целью выявления шанкров, везикул, других изменений, выделений из уретры. Исследование суставов на признаки воспаления.
Тревожные симптомы
Лимфатический узел с отделяемым, плотный или фиксирован к окружающим тканям
Надключичный лимфатический узел
Факторы риска для туберкулеза, ВИЧ – инфекции
Лихорадка и/или потеря веса
Интерпретация результатов
У пациентов с генерализованной лимфаденопатией, как правило, имеет место системное заболевание. Однако у пациентов с локализованной лимфаденопатией может наблюдаться как локальное, так и системное заболевание (включая те, которые обычно вызывают генерализованную лимфаденопатию).
Иногда данные анамнеза и объективного обследования позволяют заподозрить причину лимфаденопатии (см. таблицу Некоторые причины лимфаденопатии Некоторые причины лимфаденопатии Лимфоденопатия – пальпаторно ощутимое увеличение 1 и более лимфатических узлов. Диагноз ставится на основе клинических данных. Лечение этиотропное. (См. также Обзор лимфатической системы (Overview. Прочитайте дополнительные сведения 
Плотные, значительно увеличенные лимфатические узлы (более 2–2,5 см), и/или фиксированные к окружающим тканям, особенно лимфатические узлы в надключичной области или у пациентов с длительным анамнезом употребления табака и/или алкоголя, позволяют заподозрить наличие рака. Значительная болезненность, эритема, локальная гипертермия в области одиночного увеличенного лимфатического узла могут быть обусловлены гнойной инфекцией лимфатического узла (вызванной стафилококком или стрептококком).
Лихорадкой сопровождаются многие инфекции, злокачественные заболевания и системные заболевания соединительной ткани. Спленомегалия может иметь место при инфекционном мононуклеозе, токсоплазмозе, лейкозе и лимфоме. Потеря веса наблюдается при туберкулезе, злокачественных новообразованиях. Анализ факторов риска и истории путешествий пациента в наибольшей степени позволяет заподозрить причину лимфаденопатии.
Наконец, лимфаденопатия иногда может иметь серьезную причину у пациента без каких-либо других признаков заболевания.
Обследование
При подозрении на определенное заболевание (например, мононуклеоз у молодого пациента с лихорадкой, болью в горле и спленомегалией) в первую очередь проводятся обследования на выявление данной патологии (см. таблицу Некоторые причины лимфаденопатии Некоторые причины лимфаденопатии Лимфоденопатия – пальпаторно ощутимое увеличение 1 и более лимфатических узлов. Диагноз ставится на основе клинических данных. Лечение этиотропное. (См. также Обзор лимфатической системы (Overview. Прочитайте дополнительные сведения 
В том случае, если данные анамнеза и физикального осмотра не позволяют выявить возможную причину лимфаденопатии, дальнейшее обследование зависит от вовлеченных в патологический процесс лимфатических узлов и других данных исследования.
Пациентам, у которых выявлены изменения из раздела «Тревожные симптомы», а также пациентам с генерализованной лимфаденопатией показаны исследование клинического общего анализа крови (ОАК) и рентгенография органов грудной клетки. Если аномальные лейкоциты видны в ОАК, проводятся мазок периферической крови и проточная цитометрия для оценки вероятности лейкемии или лимфомы. При генерализованной лимфаденопатии, большинство клиницистов обычно также выполняют туберкулиновую кожную пробу (или анализ высвобождения гамма-интерферона), серологическое исследования на ВИЧ, инфекционный мононуклеоз и, при необходимости, на токсоплазмоз и сифилис. Пациентам с суставными симптомами или кожной сыпью необходимо выполнить тест на антинуклеарные антитела для исключения СКВ.
По мнению большинства специалистов, пациенты с локализованной лимфаденопатией без каких-либо других выявленных в ходе обследования отклонений могут безопасно наблюдаться в течение 3–4 недель, кроме случаев подозрения на злокачественное новообразование. В случае подозрения на онкологическое заболевание чаще всего необходимо выполнить биопсию лимфатического узла (у пациентов с опухолью в горле Новообразование в области шеи Появление образования на шее могут заметить пациенты или члены их семей или оно может быть обнаружено во время обычного осмотра. Оно может быть безболезненным или, наоборот, в зависимости от. Прочитайте дополнительные сведения перед биопсией проводят более тщательное обследование). Биопсию также следует выполнить в случае, если локализованная или генерализованная лимфаденопатия не разрешилась в течение 3–4 недель.
Лечение лимфаденопатии
Попытка лечения глюкокортикостероидами не проводится в случае лимфаденопатии неясной этиологии, т.к. Первичная терапия направлена на устранение причины заболевания, сама по себе лимфаденопатия не требует лечения. Попытка лечения глюкокортикостероидами не проводится в случае лимфаденопатии неясной этиологии, т.к. глюкокортикостероиды могут уменьшить лимфаденопатию при лимфоме, лейкозе, что отложит постановку диагноза; кроме того, возможно ухудшение течения туберкулеза на фоне введения глюкокортикостероидов. Попытка антибиотикотерапии также не показана, кроме случаев подозрения на гнойную инфекцию лимфатического узла.
Основные положения, касающиеся лимфаденопатии
Большинство случаев лимфаденопатии либо идиопатические, либо вызваны локальными заболеваниями с явной клинической симптоматикой
Начальное обследование показано пациентам с симптомами из раздела «обратить внимание», если присутствуют другие клинические проявления или факторы риска позволяют заподозрить системное заболевание, или в случае, когда причину генерализованной лимфаденопатии не удалось выявить при объективном обследовании.
Пациенты с острой возникшей локализованной лимфаденопатией без каких-либо других выявленных отклонений могут наблюдаться в течение 3–4 недель, после чего следует определить показания к биопсии лимфатического узла.
Что делать, если обнаружили узел в молочной железе?
Каждый год более тысяче женщинам в нашей стране диагностируют рак молочной железы. К счастью, большинство узлов молочной железы не являются злокачественными. Хирург-маммолог Драгомир Тымбур рассказывает нам в интервью, как происходит дифференциация доброкачественных и злокачественных опухолей молочной железы и что следует делать, если у вас обнаружили узелок или другие аномалии в груди.
Доктор, расскажите, что собой представляют узлы молочной железы и по какой причине они появляются?
Узлы или опухоли в груди — это образования, которые возникают в результате неконтролируемого развития клеток молочной железы в одном или нескольких местах. Нет точной информации о причинах развития рака молочной железы, но есть определенные факторы, которые увеличивают риск возникновения рака молочной железы:
Можно ли предотвратить опухоли молочной железы?
Поскольку причины этих заболеваний определены не точно, невозможно перечислить меры предотвращения болезни, но наверняка ясно то, что здоровый образ жизни, поддержание нормального веса, физические упражнения, избегание вредных привычек могут снизить риски.
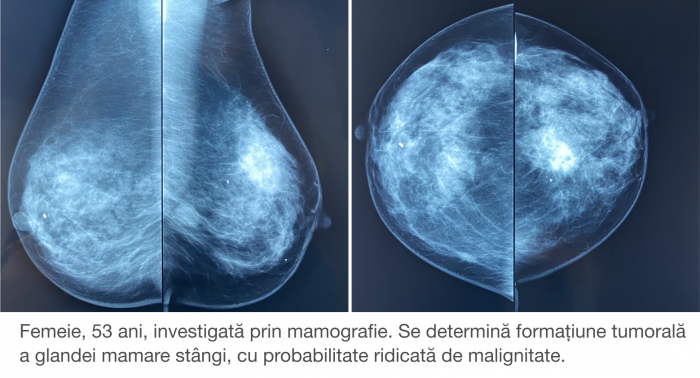
Хорошая новость в том, что более 90% случаев рака молочной железы на ранних стадиях могут быть полностью излечены. Поэтому профилактические осмотры (скрининги) остаются основным условием предотвращения серьезного диагноза. Международные гиды рекомендуют проделывать маммографию каждые 1-2 года с 45-50 лет, а если есть случаи заболевания раком в семье, то и раньше. В более молодом возрасте, поскольку ткань молочной железы плотнее, для первичного обследования вместо маммографии рекомендуется исследование УЗИ. Эти исследования могут выявить заболевание до того, как узлы станут ощутимыми при самообследовании груди.
Если все-таки диагностировали опухоль в груди, каковы следующие щаги пациента?
Если вы заметили узелок или определенные изменения в груди, необходимо проконсультироваться с маммологом. Для сбора необходимой информации врач задаст вам несколько вопросов об истории болезни, проанализирует медицинскую карту, проведет физическое обследование молочных желез и лимфатических узлов. После консультации врач направит на необходимые обследования.
Исследования являются первым этапом диагностики. Как я уже говорил ранее, первостепенно будут назначены маммография и / или УЗИ молочных желез, если они еще не были выполнены.
В некоторых случаях ваш врач может порекомендовать более детальную оценку, а именно ядерно-магнитный резонанс (МРТ). Он использует магнитные поля и радиоволны для генерации детальных изображений ткани молочной железы. Исследование МРТ молочных желез показано особенно:
Важно знать, что МРТ не заменяет маммографию или УЗИ молочных желез, но является дополнительным диагностическим методом, представляющим собой наиболее сложное звено в алгоритме исследований молочной железы, к которому может прибегнуть врач. В то же время, УЗИ и МРТ гораздо более показательны, чем маммография при обнаружении инвазивного рака плотных молочных желез, таких как встречаются у молодых пациентов.
Узел в груди непременно означает рак?
Золотым стандартом и решающим этапом, обязательным для подтверждения или исключения диагноза рака молочной железы, является биопсия (пункция). Она подразумевает сбор клеток или частей ткани из подозрительных образований в молочной железе с последующей передачей в лабораторию для исследования.
В Medpark мы проводим биопсию как тонкой, так и толстой иглой, что позволяет нам оценить тип клеток и степень их распространения в организме:
Во время процедуры врач может имплантировать металлический или углеродный маркер внутрь опухоли, чтобы иметь возможность визуализировать на УЗИ место биопсии и для хирургического наблюдения. Если позже возникнет необходимость в операции, маркировка облегчает поиск аномальной области. Хирург, выполняющий биопсию молочной железы, может использовать специализированное оборудование для визуализации, чтобы направить иглу в нужное место.
В очень редких случаях, когда результат биопсии не соответствует подозрительному аспекту образования при визуальном исследовании, может быть выполнен третий тип биопсии — эксцизионный или хирургический. Это небольшая операция, во время которой часть ткани опухоли (инцизионная биопсия) или опухоль целиком (эксцизионная биопсия) берется для гистологического исследования. Преимущества те же, что и при биопсии толстой иглой, но этот тип биопсии более инвазивен и травматичен, нежели остальные.
Тип проделываемой биопсии будет выбран в зависимости от местоположения опухоли, доступности опухоли, морфологии поражения.
Что делать, если подтвердился диагноз рак?
Рак молочной железы является онкологическим заболеванием с самыми высокими шансами на полное излечение, особенно если оно выявлено на ранних стадиях. Таким образом, мы начинаем со стадиализации опухоли, оцениваем тип раковых клеток и степень их распространения с помощью биопсии, после чего анализируем каждый отдельный случай в рамках многопрофильной медицинской комиссии «Tumor board». В состав комиссии входят хирург-маммолог, медицинский онколог, врач рентгенолог, морфопатолог, радиотерапевт и психотерапевт.
Вместе мы анализируем и определяем план лечения, который в большинстве случаев включает хирургическое вмешательство и может быть комбинирован до или после операции с химиотерапией, гормональной терапией, таргетной терапией или лучевой терапией, чтобы обеспечить пациенту самые высокие шансы на выздоровление. Во время операции мы концентрируемся на сохранении максимума здоровых тканей благодаря уникальной в Молдове методике (frozen section pathology) и обеспечению качества жизни пациента, включая восстановление формы молочной железы с помощью имплантата молочной железы и наблюдение за пациентом после лечения.
Каковы симптомы и признаки того, что необходимо обязательно обратиться к врачу?
Рак молочной железы может протекать бессимптомно на начальном этапе, поэтому мы рекомендуем периодические профилактические осмотры. Со временем опухоли молочной железы могут проявляться следующими симптомами:
Если вы заметили любое из этих проявлений, не пренебрегайте походом к специалисту.