Анастомоз пищевода что это
Что такое атрезия пищевода? Причины возникновения, диагностику и методы лечения разберем в статье доктора Вавилова А. С., детского хирурга со стажем в 6 лет.
Определение болезни. Причины заболевания
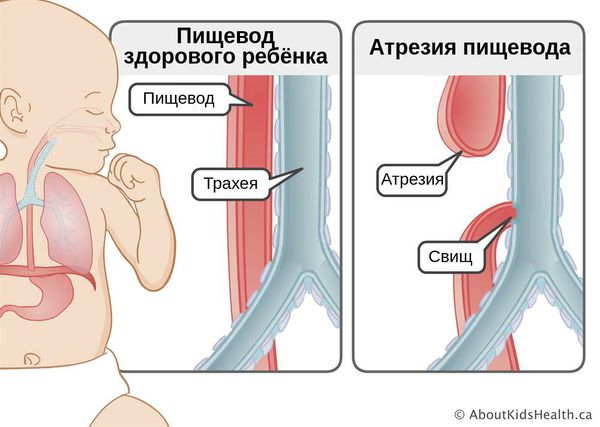
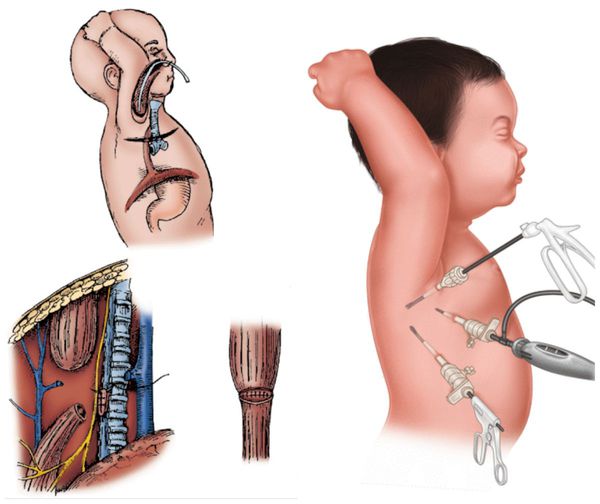
Атрезия пищевода — это врождённый порок развития пищевода, при котором верхняя и нижняя часть пищевода не соединяются. В некоторых случаях при атрезии сегменты пищевода сообщаются с трахеей. Из-за этого дефекта пища не может попасть в желудок и задерживается в верхнем «слепом» конце пищевода. При наличии свища с трахеей, пища (или слюна, если кормление младенца ещё не начато) попадает в лёгкие, что вызывает тяжёлую пневмонию. Без хирургического вмешательства на ранних сроках атрезия пищевода приводит к смерти младенца.
Достоверных причин появления атрезии пищевода не установлено. У развития пороков плода, в том числе атрезии пищевода, могут быть различные причины:
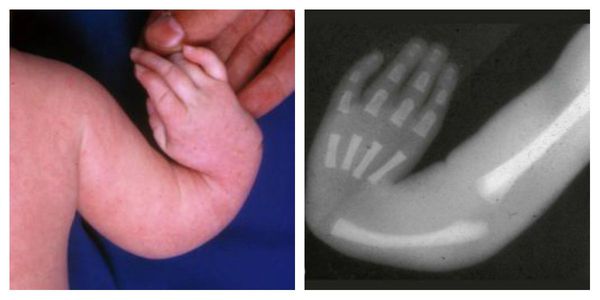
Атрезия пищевода встречается как в изолированной форме, так и в вместе с другими аномалиями, которые собраны в специальную ассоциацию VACTERL. В неё входят аномалии позвоночника, атрезия ануса, пороки сердца, аномалии почек, дефекты лучевой кости.
Атрезия пищевода может сопутствовать синдрому Чарга — Стросса (аутоиммунной аномалии), синдрому Гольденхара (дефекту в развитии зубов, ушной раковины, глаз и лица), трисомии (наличию трёх хромосом вместо двух в клетках) и другим врождённым порокам развития.
Симптомы атрезии пищевода
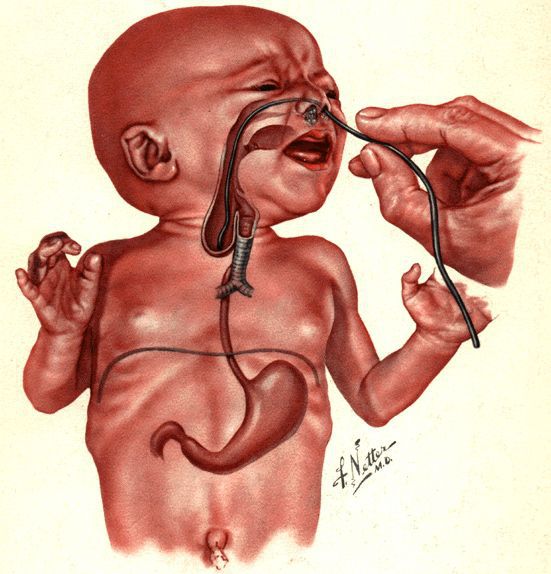
Заподозрить наличие атрезии пищевода можно уже в первые минуты жизни новорождённого. Ребёнок не может проглотить слюну, поэтому акушеры наблюдают повышенное слюнотечение (гиперсаливацию). Один из самых характерных признаков — через нос или рот младенца начинает идти пена.
Проблемы выясняются сразу при первом кормлении: ребёнок будет давиться пищей. При атрезии пищевода полностью или частично нарушается прохождение пищи по пищеводу. В некоторых случаях может возникнуть синюшность кожи (цианоз) из-за недостатка кислорода в крови — в дыхательные пути попадает проглоченная пища и мешает дышать. Также отмечается рвота неизменённым молоком или смесью.
О наличии трахеопищеводного свища говорят приступы кашля во время кормления. Сильнее они проявляются при горизонтальном положении ребёнка, наблюдаются одышка и хрипы.
Младенцу с такими симптомами установливают назогастральный зонд. Если он упирается в препятствие, заворачивается и выходит через рот, то с большой вероятностью можно предполагать наличие атрезии пищевода.
Патогенез атрезии пищевода
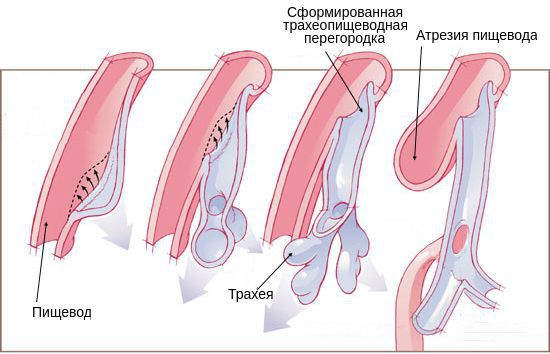
Возникновение атрезии пищевода связано с нарушением формирования у эмбриона головного отдела первичной кишки во время беременности. Так как трахея и пищевод формируются из одного зачатка, на ранних стадиях они сообщаются. На 4-5 неделе развития эмбриона пищевод и трахея разделяются на два разных канала. При нарушении направления и скорости роста тканей складываются условия для формирования атрезии пищевода.
Классификация и стадии развития атрезии пищевода
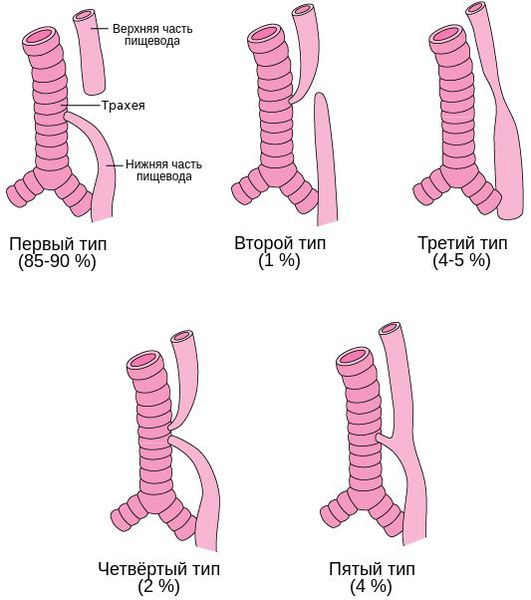
Встречается несколько основных анатомических вариантов атрезии пищевода:
Трахеопищеводный свищ и атрезия пищевода чаще всего наблюдаются как комбинированная аномалия, но могут встречаться и как изолированные пороки развития.
Таким образом, можно выделить три основные формы данного заболевания:
Осложнения атрезии пищевода
Диагностика атрезии пищевода
Опыт диагностики атрезии пищевода на УЗИ во время беременности не распространён широко, поэтому атрезия зачастую диагностируется уже в постнатальном периоде.
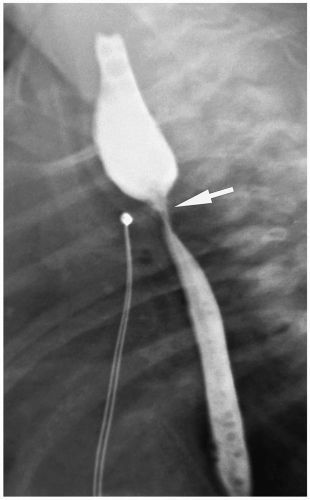
После рождения ребёнка при подозрении на атрезию пищевода диагностика проводится незамедлительно. В родильном зале в пищевод вводится желудочный зонд. При наличии атрезии зонд пройдёт на глубину 7-10 см, упрётся в слепой конец верхнего сегмента и, при дальнейшем продвижении, появится в полости рта. Во время зондового исследования также проводится проба Элефанта: через зонд шприцем вводится воздух, и при атрезии со слепым верхним сегментном воздух с шумом выходит наружу.
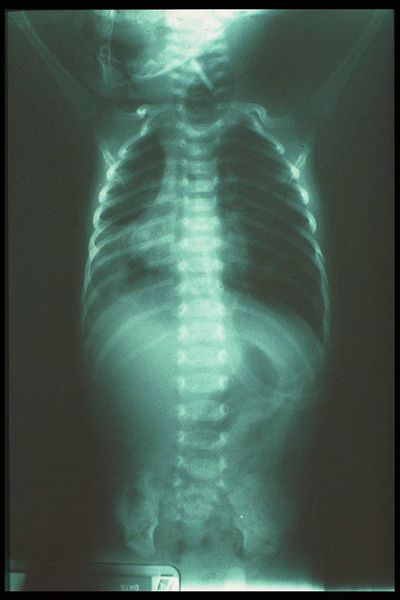
Если пробы с желудочным зондом подтвердили наличие атрезии, ребёнка переводят в хирургический стационар и делают рентгенологическое обследование.
На обследовании выполняются рентгеновские снимки грудной клетки и брюшной полости, предварительно в пищевод устанавливают рентген-контрастный зонд. Исследование проводится в прямой проекции в вертикальном положении ребёнка. Оценивают уровень стояния зонда (свёрнутый зонд в слепом верхнем сегменте); газонаполнение желудка и кишечника (при наличии трахео-пищеводного свища между нижним сегментом и трахеей будет определяться воздух в брюшной полости, при отсутствии воздуха в желудке и кишечнике исключается наличие нижнего трахеопищеводного свища).
Также проводится рентген-контрастное исследование. Через зонд в верхний сегмент пищевода вводится не более 1 мл контраста. При наличии верхнего трахеопищеводного свища, кроме пищевода окрашивается ещё и трахеобронхиальное дерево.
Во время проведения рентгенологического обследования можно выявить сопутствующие патологии — непроходимость кишечника, пороки развития позвоночника и пневмонию.
В виду высокой вероятности сочетанных аномалий проводятся дополнительные обследования — УЗИ сердца, УЗИ мочевыделительной системы, нейросонография — ультразвуковое исследование головного мозга.
Параллельно с рентгенологическим обследованием проводится и общеклиническое: общий анализ крови, биохимический анализ крови, коагулограмма, определение газового состава крови, группы крови с фенотипом [1] [4] [5] [7] [9] [10] [13]
Лечение атрезии пищевода
Каждый ребёнок с подозрением на атрезию пищевода должен быть переведён в специализированный стационар, где при подтверждения диагноза начнётся лечение.
Консервативного лечения атрезии пищевода не существует. Коррекция порока — только хирургическое лечение. Операция проводится после стабилизации состояния ребёнка и коррекции нарушений метаболизма. Готовность ребёнка к операции определяют по результатам лабораторных показателей и всех проведённых обследований. Предоперационная подготовка занимает от 12 до 24 часов.
В некоторых случаях проводится экстренное лечение. Показанием для экстренной операции могут быть сопутствующие патологии (например, дуоденальная непроходимость, или атрезия кишечника), а также осложнения, связанные с наличием широкого трахеопищеводного свища и невозможностью проводить адекватную искусственную вентиляцию лёгких. Экстренное лечение проводится в первые часы после выявления патологии.
Цель операции — восстановление проходимости пищевода, соединение его разобщённых отделов и устранение трахеопищеводного свища.
В зависимости от технической оснащённости клиники и квалификации хирурга оперативное лечение проводят традиционным способом (открытая операция — торакотомия), или с помощью эндоскопического оборудования (торакоскопия) [2] [4] [7] [8] [14]
Этапная коррекция
Предпочтение к этапному лечению отдаётся у детей с нестабильной работой сердца и лёгких и детей с экстремально низкой массой тела. Этапное лечение также проводится при большом расстоянии между сегментами пищевода. Расстояние между сегментами пищевода, превышающее 2-3 см, считается противопоказанием к наложению первичного анастомоза (сшиванию концов пищевода в единый канал).
Первым этап коррекции: устранение трахеопищеводного свища и наложение гастростомы — специальной трубки, ведущей в желудок, с помощью которой можно искусственно подавать пищу.
Дальнейшая коррекция: наложение анастомоза (сшивание пищевода) или пластика пищевода с использованием тканей других органов. Предпочтительный орган для выполнения пластики пищевода — ободочная толстая кишка.
Трудности в определении объёмов оперативного вмешательства возникают у детей с сочетанными пороками желудочно-кишечного тракта. Действия врачей в таких случаях для каждого ребёнка определяются индивидуально в зависимости от особенностей патологии. Но принцип ведения таких больных сводится к единому постулату: провести как можно меньше вмешательств с наиболее оптимальным эффектом.
Наиболее часто атрезия пищевода сочетается с высокой и низкой кишечной непроходимостью. Например, с атрезией мембраны двенадцатиперстной кишки или атрезией анального отверстия и прямой кишки.
При сочетании атрезии пищевода с высокой кишечной непроходимостью на первом этапе целесообразно наложить анастомоз пищевода и устранить трахеопищеводный свищ. Затем проводится радикальная операция для устранения кишечной непроходимости. Чтобы избежать в послеоперационном периоде застойные явления в желудке, нужно установить гастростому. В случае, если пришлось сшивать кишечник, также необходима установка трубки для внешнего питания.
Прогноз. Профилактика
При изолированных формах атрезии пищевода выживаемость достигает 90-100 %. При тяжёлых сочетанных аномалиях — значительно ниже, до 30-50 %.
Для прогноза по выживаемости в случае с артезией используются классификации по Waterston, Spitz, Poenaru. Данные классификации являются «оценочными» и используются больше для статистических измерений. На практике они не используются. Для примера приведём классификацию по Waterson:
Осложнения после операции
В раннем послеоперационном периоде могут встречаться такие осложнения, как несостоятельность швов анастомоза пищевода и восстановление трахеопищеводного свища.
Если после начала кормления ребёнка в интубационной трубке появляется смесь, можно заподозрить, что трахеопищеводный свищ образовался снова. О нарушении герметичности анастомоза говорит появление слюны в страховочном дренаже в зоне анастомоза. В таких случаях для дополнительной диагностики проводится рентгенологическое исследование с использованием водорастворимых контрастных веществ. При обнаружении «утечки» проводится повторное оперативное вмешательство с целью устранения несостоятельности швов на пищеводе или трахее.
К поздним послеоперационным осложнениям можно отнести стеноз пищевода — канал становится более узким из-за рубцов. Возникает он обычно не ранее четырёх недель после проведённого оперативного вмешательства. Ребёнок начинает отказываться от еды, появляются явления дисфагии — затрудняется глотание, комок пищи не может пройти дальше по пищеводу.
В ближайшие годы после оперативного лечения также могут отмечаться явления дисфагии — расстройства акта глотания и прохождения пищевого комка, связанные с желудочно-пищеводным рефлюксом или стенозом пищевода. Поэтому все дети, прооперированные из-за атрезии пищевода, подлежат постоянному наблюдению [1] [7]
Профилактика
Так как достоверных причин возникновения атрезии пищевода не установлено, специфических мер профилактики возникновения данного порока развития не существует.
Чтобы избежать появление аномалий развития, до или во время наступления беременности женщинам стоит придерживаться общих рекомендаций ВОЗ:
Анастомоз пищевода что это
Детский госпиталь Скалистых гор, Денвер, штат Колорадо, США
Городская Ивано-Матренинская детская клиническая больница, Иркутск; Иркутская государственная медицинская академия последипломного образования
Детский госпиталь Скалистых гор, Денвер, штат Колорадо, США, ОГАУЗ «Городская Ивано-Матренинская детская клиническая больница», Иркутск, Россия, ГБОУ ДПО «Иркутская государственная медицинская академия последипломного образования» МЗ РФ, Иркутск, Россия, ФГБОУ ВО «Иркутский государственный медицинский университет» МЗ РФ, Иркутск, Россия
ФГБОУ ВО «Иркутский государственный медицинский университет» Минздрава России, Иркутск, Россия
ОГАУЗ «Городская Ивано-Матренинская детская клиническая больница», Иркутск, Россия; ГБОУ ВПО «Иркутский государственный медицинский университет» Минздрава России, Иркутск, Россия
ФГБОУ ВО «Иркутский государственный медицинский университет» Минздрава России, Иркутск, Россия
ОГАУЗ «Городская Ивано-Матренинская детская клиническая больница» Минздрава России, Иркутск, Россия; ФГБОУ ВО «Иркутский государственный медицинский университет» Минздрава России, Иркутск, Россия
Техника торакоскопического анастомоза пищевода при его атрезии
Журнал: Эндоскопическая хирургия. 2016;22(5): 37-39
Ротенберг С., Козлов Ю. А., Степанова Н. М., Мочалов М. Н., Тимофеев А. Д., Звонков Д. А., Очиров Ч. Б. Техника торакоскопического анастомоза пищевода при его атрезии. Эндоскопическая хирургия. 2016;22(5):37-39.
Rothenberg S, Kozlov Iu A, Stepanova N M, Mochalov M N, Timofeev A D, Zvonkov D A, Ochirov Ch B. Technique of thoracoscopic anastomosis for esophageal atresia. Endoscopic Surgery. 2016;22(5):37-39.
https://doi.org/10.17116/endoskop201622537-39
Детский госпиталь Скалистых гор, Денвер, штат Колорадо, США
Детский госпиталь Скалистых гор, Денвер, штат Колорадо, США
Городская Ивано-Матренинская детская клиническая больница, Иркутск; Иркутская государственная медицинская академия последипломного образования
Детский госпиталь Скалистых гор, Денвер, штат Колорадо, США, ОГАУЗ «Городская Ивано-Матренинская детская клиническая больница», Иркутск, Россия, ГБОУ ДПО «Иркутская государственная медицинская академия последипломного образования» МЗ РФ, Иркутск, Россия, ФГБОУ ВО «Иркутский государственный медицинский университет» МЗ РФ, Иркутск, Россия
ФГБОУ ВО «Иркутский государственный медицинский университет» Минздрава России, Иркутск, Россия
ОГАУЗ «Городская Ивано-Матренинская детская клиническая больница», Иркутск, Россия; ГБОУ ВПО «Иркутский государственный медицинский университет» Минздрава России, Иркутск, Россия
ФГБОУ ВО «Иркутский государственный медицинский университет» Минздрава России, Иркутск, Россия
ОГАУЗ «Городская Ивано-Матренинская детская клиническая больница» Минздрава России, Иркутск, Россия; ФГБОУ ВО «Иркутский государственный медицинский университет» Минздрава России, Иркутск, Россия
Пищеводный анастомоз является главным хирургическим вмешательством на протяжении всей карьеры детского хирурга. Торакоскопический эзофагеальный анастомоз стал новой эпохой в истории лечения атрезии пищевода. Первое видеоассистированное соединение сегментов пищевода при «чистой» (без свища) эзофагеальной атрезии выполнено в 1999 г. T. Lobe и S. Rothenberg [1]. Через год S. Rothenberg опубликовал результат торакоскопичеcкого лечения новорожденного с атрезией пищевода и сопутствующим дистальным трахеопищеводным свищом [2]. В нашей стране первая торакоскопическая операция по поводу атрезии пищевода была выполнена в 2003 г. [3]. Последующие публикации об успешном применении минимально инвазивной хирургии для коррекции эзофагеальной атрезии не показали широкого распространения этой технологии на территории России. Похожие тенденции наблюдаются во всем мире. Эта статья предназначена для популяризации технологии торакоскопического анастомоза пищевода в среде детских хирургов и предоставляет подробные сведения о технике хирургического вмешательства, которые получены из двух госпиталей — детского госпиталя Скалистых гор (Денвер, США) и Ивано-Матренинской детской клинической больницы (Иркутск, Россия).
Техника операции
Методика эзофагеального анастомоза состоит в строгом соблюдении выполнения последовательных этапов этой операции:
1) выделение дистального сегмента и лигирование трахеопищеводной фистулы;
2) выделение проксимального сегмента;
3) соединение сегментов.
Эти этапы стандартизированы в стенах российского и американского госпиталей и имеют лишь два отличия, которые заключаются в способе лигирования трахеопищеводной фистулы и методе исполнения эндохирургического шва.
Для проведения эндохирургических вмешательств на пищеводе, выполняют ротацию тела пациента на ¾ кпереди, которая осуществляется поворотом тела младенца с позиции на здоровом боку на 20—30° в сторону передней поверхности грудной клетки. Такое расположение больного помогает хирургу манипулировать позади легкого и не приводит к повреждению его паренхимы.
Хирург располагается с левой стороны от пациента, ассистент — у ножного конца операционного стола. Видеомонитор размещается с правой стороны больного. Три торакопорта позиционируются V-образно по отношению к углу правой лопатки или в ряд при малых размерах тела ребенка. Создается карботоракс с давлением 4—5 мм рт.ст. и потоком 0,5 л/мин. Необходим период адаптации газообмена и легочной гемодинамики пациента к изменившимся условиям. Респираторная стабилизация наступает через непродолжительное время и позволяет начать хирургическую процедуру. Для поддержания эффективной оксигенации (SpO2 не менее 90%) и содержания СО2 В выдыхаемом воздухе не более 60 мм рт.ст. важно постоянное взаимодействие между хирургом и анестезиологом, смысл которого заключается в регуляции баланса параметров газов — ингалируемого в трахею кислорода и инсуффлируемого в гемиторакс углекислого газа.
Размещение торакопортов является чрезвычайно важным моментом из-за маленькой грудной полости новорожденного и сложной анатомии аномалии пищевода. Процедура может быть легко выполнена с помощью трех портов (рис. 1 и далее), но иногда необходим четвертый порт, чтобы произвести ретракцию легкого. Первый порт (3—5 мм) помещается в пятом межреберье сразу ниже угла лопатки. Этот торакопорт предназначен для установки камеры и обеспечивает хирургу превосходную визуализацию заднего средостения в области свища и будущего анастомоза. Необходимо использовать 30-градусную оптику, которая позволяет хирургу «смотреть» на инструменты сверху и избегать столкновения между ними.
Два других порта помещаются в гемиторакс так, чтобы обеспечить угол 90° по отношению к месту предполагаемого анастомоза. Первый инструментальный порт размещается по средней подмышечной линии на 1—2 межреберных промежутка выше порта камеры. Этот верхний порт может иметь диаметр 5 мм, чтобы обеспечить при необходимости введение клипаппликатора. Можно использовать 3-мм порт, если хирург предполагает, что лигирование свища для него более удобно, чем клипирование фистулы. Второй инструментальный 3-мм порт помещается на 1—2 межреберных промежутка ниже и кзади от оптического порта. Четвертый порт может быть помещен выше или ниже в подмышечной впадине, чтобы помочь обеспечить ретракцию легкого. Для удобства выполнения манипуляций внутри гемиторакса канюли троакаров фиксируются к коже якорными швами.
Как только начинается введение в грудную клетку углекислого газа, происходит коллапс легкого, который позволяет хирургу увидеть трахеопищеводную фистулу. У большинства пациентов свищ соединяется с мембранозной частью трахеи чуть выше ее бифуркации. Этот уровень обычно разграничивается непарной веной.
Задний листок плевры вскрывается в проекции v. azygos. Сразу за ней идентифицируется дистальный сегмент пищевода, сообщающийся с трахеей свищом. Основным маркером расположения трахеопищеводной фистулы является блуждающий нерв (рис. 2).
Далее выполняется пересечение непарной вены или ее сохранение. Существует предположение, что сохраненная v. аzygosулучшает венозный отток от пищевода и способствует предупреждению несостоятельности анастомоза. Однако это допущение спорно. Тем не менее при желании хирурга вена может быть сохранена.
Устье свища выделяется (рис. 3), и производится его наружная окклюзия с помощью титановых клипс или не абсорбирующихся лигатур. Благодаря экранному увеличению хорошо визуализируется место соединения пищевода с задней стенкой трахеи. В США применяется клипирование фистулы эндоскопическим степлером (рис. 4).
В России более распространено лигирование трахеопищеводной фистулы (рис. 5). Необходимо помнить, что, какая бы техника окклюзии ни использовалась, нужно быть чрезвычайно аккуратным и стараться избежать в ходе манипуляций повреждения n. vagus. Для прошивания трахеопищеводного сообщения используется неабсорбирующаяся полипропиленовая нить Premilene 5/0 (B. Braun Melsungen AG) или Prolene 5/0 (Ethicon Endo-Surgery).
Следующий шаг — пересечение дистального трахеопищеводного свища и мобилизация нижнего отдела пищевода — производится с сохранением питающих сосудов и ветвей блуждающего нерва (рис. 6).
Дальнейшее внимание хирурга должно быть сосредоточено на верхнем отрезке пищевода. Анестезиолог вводит зонд Fr8 в пищевод и оказывает давление на назогастральную трубку, чтобы помочь определить верхний сегмент. Плевра, лежащая над слепым сегментом, начинает выпячиваться, и пищеводный отрезок мобилизуется тупым или острым путем. Появившийся в ране слепой пищеводный конец фиксируется атравматичным зажимом, мобилизуется максимально вверх, просвет его вскрывается ножницами (рис. 7). Мобилизация верхнего отдела пищевода продолжается вверх до апертуры грудной клетки в зависимости от длины диастаза между разобщенными сегментами. Как только соответствующая мобилизация достигнута, периферическая часть слепого сегмента резецируется и создается в достаточной степени открытый просвет пищевода для будущего анастомозирования настолько, чтобы предотвратить более позднее формирование сужения пищевода.
Основная трудность выделения проксимального пищеводного отрезка заключается в диссекции пищеводно-трахеальной мембраны. Для облегчения мобилизации верхнего сегмента и предупреждения повреждения мембранозной части трахеи используется «спагетти-маневр», предложенный аргентинским хирургом M. Martinez-Ferro [4], заключающийся в накручивании ткани орального отдела пищевода на конец зажима для удобства диссекции тканей между трахеей и пищеводом.
При необходимости можно производить мобилизацию дистального отрезка до уровня диафрагмы, с коагуляцией пищеводных артерий, которые отходят от грудного отдела аорты, без риска нарушения его гемоперфузии (рис. 8). Источником кровоснабжения дистального сегмента пищевода в этом случае будут являться интрамуральные артерии, ответвляющиеся от восходящей ветви левой желудочной артерии.
После мобилизации двух концов пищевода выполняется анастомоз, используя отдельные атравматичные нити, изготовленные из рассасывающегося моноволокна малого диаметра. В России используется техника наложения анастомоза одиночными нитями 6/0 MonoPlus (B. Braun Melsungen AG) или PDS-II (Ethicon Endo-Surgery) с экстракорпоральным узловязанием. Интракорпоральный способ наложения швов менее приемлем из-за ограниченного пространства, необходимого для манипуляций с нитями. Несмотря на это, подобный метод узловязания наиболее популярен среди хирургов США.
Первоначально выполняется формирование задней стенки анастомоза (рис. 9). Нити предпочтительно завязывать внутрь просвета соустья.
Тракция за концы нитей ранее наложенных швов облегчает наложение последующих. За зону анастомоза в желудок проводится находящийся в верхнем отрезке пищевода зонд, и затем завершается формирование соустья между сегментами (рис. 10). Нити передней стенки анастомоза завязываются снаружи. В общей сложности для соединения эзофагеальных сегментов накладывется от 10 до 12 швов.
Как только конструирование анастомоза заканчивается, через нижний торакопорт к зоне оперативного вмешательства подводится дренажная трубка (рис. 11). Торакопорты извлекаются из плевральной полости, из гемиторакса удаляется углекислый газ, кожные раны закрывают с помощью кожных швов (рис. 12).
Заключение
Таким образом, сопоставляя две эндохирургические техники конструкции анастомоза пищевода, можно прийти к выводу, что между ними существует два принципиальных различия, касающихся метода окклюзии трахеопищеводной фистулы (лигирование против клипирования) и способа формирования узлов (экстракорпоральный против интракорпорального). Однако, как оказалось, эти различия не вызывают существенного влияния на послеоперационные результаты.