Апноэ что это такое у взрослых симптомы
Апноэ что это такое у взрослых симптомы
«Анатомия Сна» – журнал о стильной жизни в спальне и здоровом сне. Каждый день вы найдете здесь интересную историю, важный совет и полезное интервью. Вместе с авторами разберетесь, как выбрать матрасы и подушки из тысяч товаров, какие аксессуары идеальны для спальни, как своими собрать кровать или сшить балдахин, увидите «начинку» ортопедических изделий для сна, познакомитесь с экспертами и мастерами. Журнал «Анатомия Сна» является брендовым медиа онлайн-магазина «Анатомия Сна». Одного из крупнейших маркетов популярных отечественных и зарубежных производителей матрасов, кроватей, мебели и аксессуаров для сна в России.
Напишите нам
В результате одного из исследований американского Национального Института Здоровья выяснилось, что отсутствие гравитации позволяет астронавтам не храпеть во сне. А вот оставшимся на Земле людям приходится иметь дело с силой притяжения. Она приводит к западению языка в положении на спине и возникновению храпа. Об особенностях этого недуга мы поговорили с Романом Вячеславовичем Бузуновым, президентом Российского общества сомнологов, заслуженным врачом РФ, профессором, доктором медицинских наук, ведущим российским экспертом по бессоннице, храпу, апноэ сна и СИПАП-терапии.
Каковы основные причины храпа?
Причин храпа и обструктивного апноэ сна (болезни остановок дыхания во сне) множество: лишний вес, курение, употребление алкоголя, длинный небный язычок и низкое мягкое небо, ретрогнатия и микрогнатия (маленькая, смещенная назад нижняя челюсть), ОРВИ, аденоиды и гипертрофия небных миндалин, искривление носовой перегородки, носовые полипы, аллергический ринит, гипотиреоз, акромегалия (увеличение в размерах языка, разрастание тканей на уровне глотки и сужение просвета дыхательных путей), прием снотворных, транквилизаторов и даже беременность.
Стоит обратить внимание на то, что эта проблема распространена не только среди взрослых. Храпит примерно 10–14% детей, а синдром обструктивного апноэ сна (СОАС) встречается у 2%. Иными словами, сейчас в Москве примерно 40–50 тысяч детей с СОАС. В 90% причиной детского храпа являются аденоиды и гипертрофия миндалин, дальше идет аллергический ринит, как их предшественник, и детское ожирение, которое сейчас активно развивается, особенно в США. Есть и более редкие причины, например, различные деформации челюстно-лицевого скелета.
Чтобы подчеркнуть серьезность проблемы, начну немножко издалека. Как вы думаете, почему родившийся младенец спит по 16 часов?
Скорее всего, ему нужно много энергии для формирования организма.
Вы рассуждаете верно. Дело в том, что в среднем ребенок рождается с весом 3,5 кг, а к совершеннолетию, если это мальчик, он достигает веса примерно 70 кг. То есть масса тела увеличивается в 20 раз. Фактически мозг, если говорить глобально, занимается ночью строительством и поддержкой жизнедеятельности органов и систем.
Вторая задача – переработка информации. Младенцу сны снятся в среднем на протяжении 6 часов, а взрослому – от силы 1,5–2 часа. Почему? Потому что за первые 6 лет жизни ребенок узнает 80% всей аудиовизуальной информации, с которой столкнется за всю свою жизнь. А в REM-сне (от англ. rapid eye movement – быстрое движение глаз) происходит обработка информации, каталогизация. То есть мозг думает, что забыть, как заспать проблему, какие решения принять и как адаптироваться к окружающей среде. Во сне также формируется долговременная память.
А теперь представьте себе, что при апноэ сна его качество существенно нарушается. Это не просто храп, это остановка дыхания во сне. Их бывает несколько сотен за ночь. Они нарушают структуру сна, его стадии, циклы, и получается, что сон уже не может выполнять свою строительную и информационную функции. Храпящие дети и дети с апноэ плохо развиваются физически. Они обычно низкорослые, щупленькие, потому что ночью в глубоких стадиях сна продуцируется соматотропный гормон или гормон роста. Дети растут круглосуточно, но пики продукции этого гормона наблюдаются именно ночью, в глубоких фазах сна, которые исчезают при апноэ.
Представьте, что остановка дыхания происходит раз в минуту. Соответственно, раз в минуту мозг просыпается, потому что нечем дышать, и у него нет возможности дойти до глубокой стадии сна. Дальше разрушается REM-сон, и ребенок перестает нормально усваивать информацию, плохо формирует долговременную память. У него развивается синдром дефицита внимания и гиперактивности, ребенок не может адаптироваться к внешней среде, запомнить и сохранить информацию. Его мозг не обеспечивает полноценного формирования нейронных связей.
При длительном отсутствии нормального носового дыхания из-за аденоидов у ребенка формируется «аденоидное лицо»: большой с горбинкой нос, маленькая смещенная назад нижняя челюсть со скученными зубами. Вот и вырастают такие дети маленькими, щупленькими, с дефектами развития лицевого скелета, да еще и с ограниченными умственными способностями.
Да, последствия действительно серьезные. Давайте поговорим о симптомах у детей и взрослых.
У детей СОАС проявляется прерывистым храпом, остановками дыхания во сне с последующими всхрапываниями, беспокойным сном, ночной потливостью, энурезом, который может сохраняться вплоть до 6-7 лет. Иногда у маленьких детей по ночам случается еще и рвота. А днем у ребенка отмечается синдром дефицита внимания, гиперактивность, трудности в учебе и адаптации в детском коллективе.
Какие симптомы проявляются у взрослых?
Тоже храп и остановки дыхания, но у них, как правило, если речь о среднетяжелой степени СОАС, наблюдается резкая дневная сонливость. Человек засыпает, несмотря на все попытки остаться бодрствующим: за компьютером, на совещании, за рулем автомобиля. Отмечается ночная и утренняя артериальная гипертония, потливость головы и шеи по ночам, приступы удушья, ночная отрыжка, головные боли, беспокойный и неосвежающий сон. Половина пациентов в таком случае пожалуется на бессонницу и состояние разбитости утром.
Представьте себе, приходит такой пациент к неврологу и говорит: «Доктор, у меня беспокойный и неосвежающий сон, частые пробуждения среди ночи, утром просыпаюсь уставшим и невыспавшимся. А днем беспокоит сонливость, раздражительность и снижение работоспособности». О чем подумает доктор? О бессоннице. И назначит снотворные или транквилизаторы. Но в этом случае бессонница является симптомом апноэ сна! А в инструкциях по применению к этим препаратам черным по белому написано, что апноэ сна является противопоказанием к их назначению. Транквилизаторы и гипнотики расслабляют мускулатуру и подавляют активность мозга. Апноэ возникают чаще, длятся дольше, а мозг спит и не реагирует на резкое снижение кислорода. В результате увеличивается риск гипертонии, нарушений ритма сердца и внезапной смерти во сне.
Роман Вячеславович, расскажите, пожалуйста, каковы подходы к коррекции храпа?
Тактика зависит от сочетания причин и тяжести. Причины обычно определяются при осмотре. Как я уже сказал, у детей это в 90% случаев аденоиды и большие миндалины. Тяжелое апноэ сна приводит к нарушению физического и психического развития, что требует агрессивного лечения.
Если мы видим у детей аллергические реакции, их нужно активно и длительно лечить, чтобы не допустить развития аденоидов и гипертрофии миндалин. Если же у ребенка выявляют тяжелое апноэ, обусловленное уже развившейся аденотонзиллярной гипертрофией, это 100% показание к хирургическому лечению. Нет смысла ждать чуда, лучше не будет. Храп в легкой степени можно лечить терапевтически, используя те же кортикостероиды, которые достаточно хорошо убирают отек и даже могут приводить к уменьшению аденоидов. Если причиной храпа является ожирение, разбираемся с ним.
Какие рекомендации вы можете дать взрослым по самостоятельному избавлению от храпа?
Предлагаю начать со следующих:
Как может помочь при храпе и апноэ современная медицина?
Все зависит от особенностей конкретно взятого случая. Допустим, я заглядываю в глотку мужчине и вижу у него так называемые «целующиеся» миндалины, значит его с детства не долечили, гипертрофия третьей степени, глотка закрыта на 90%. Удаляем миндалины – и все, мы излечиваем пациента от храпа и апноэ.
Если мы имеем дело с неосложненным храпом, дыхательные пути открыты, нет ожирения, нет смещенной назад нижней челюсти и есть удлиненный небный язычок, потерявший тонус, стоит подрезать его, и он перестанет биться о стенки дыхательных путей. И мы получаем отличный эффект: реально вылечиваем человека таким оперативным вмешательством. Но, если у пациента выраженное смещение нижней челюсти назад и спадение дыхательных путей на уровне корня языка, то есть там язычок, нет его – абсолютно не важно. Ничего не поменяется, если его отрезать. Аналогичная ситуация и при тяжелой степени апноэ сна на фоне ожирения.
В случае тяжелой степени недуга, сопровождающегося ожирением, полностью избавить человека от храпа мы можем лишь в том случае, если он радикально похудеет. Бывает, спрашиваешь пациента: «Сколько килограммов вы набрали с момента появления храпа?» Он говорит, к примеру, 40. А я отвечаю: «Минус 40 килограммов, и вы – здоровый человек, который не храпит».
Встает вопрос, как это сделать?
Да, но важно вот что еще учитывать: на каком-то этапе степень тяжести апноэ такова, что нарушаются обменные процессы. Помните, мы говорили о том, что во сне продуцируется соматотропный гормон? У детей он отвечает за рост, поэтому дети с храпом плохо растут, а у взрослых он несет анаболическую функцию, отвечает за переработку жира в энергию, в мышечную массу. Это фактически анаболик. И если его начинает не хватать, то жир, который отложился в запас, оттуда плохо уходит – раз. Во-вторых, когда у нас серьезно нарушен сон, растет продукция грелина, который повышает аппетит. При этом падает продукция лептина, отвечающего за чувство насыщения. То есть человеку все время хочется есть, он все время заедает этот стресс, а отложившийся в результате этого жир лежит мертвым грузом.
Люди частенько говорят: «Я не стал больше есть, даже как-то себя ограничиваю. Моя жена ест в два раза больше, а полнею я». Дело в том, что человеку просто не хватает кислорода, и все обменные процессы тормозятся. В результате возникает порочный круг: ожирение запускает апноэ, а апноэ на каком-то этапе запускает процесс дальнейшего прогрессирования ожирения.
Кстати, пациенты с морбидным ожирением, когда масса тела превышена на 50% от нормальных ее значений, и синдромом Пиквика, при котором отмечается снижение насосной функции легких, апноэ сна и гиперкапния (избыточное накопление углекислого газа), находятся в группе риска по развитию острой дыхательной недостаточности при COVID-19. Их компенсаторные механизмы и так работают на пределе, а тут еще выключается какая-то часть легких при коронавирусной пневмонии. Это быстро приводит к развитию острой дыхательной недостаточности и необходимости перевода пациента на ИВЛ, при которой смертность достигает 90%.
И как же помочь человеку с тяжелым апноэ сна и ожирением, если он не может похудеть?
В 1981 году австралийский профессор Колин Салливан изобрел СИПАП – специальный дыхательный аппарат, который помогает человеку дышать. Это прямо спасение для многих людей, особенно для пациентов с ожирением. Аппарат представляет собой компрессор, который через трубку и маску, надеваемую на нос или нос и рот, подает в дыхательные пути небольшую струю воздуха, раздувает дыхательные пути и не дает им спадаться. Прелесть метода заключается в том, что какой бы ни была исходная степень тяжести недуга, мы устраняем все нарушения в первую ночь лечения. Человек ложится спать больным, а просыпается условно здоровым. Говорю «условно», потому что это, своего рода, заместительная терапия. Но пока человек спит с аппаратом, он, по крайней мере, прекрасно высыпается. У него нормализуется давление, исчезает учащенное ночное мочеиспускание, головные боли и другие неприятные симптомы апноэ сна. Многие мои пациенты спят с таким аппаратом годами и даже десятилетиями.
МКБ-10
Общие сведения
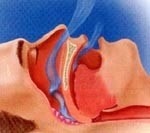
Синдром сонных (ночных) апноэ – расстройство дыхательной функции, характеризующееся периодическими остановками дыхания во сне. Кроме ночных остановок дыхания для синдрома сонных апноэ характерны постоянный сильный храп и выраженная дневная сонливость. Остановка дыхания во сне является потенциально опасным для жизни состоянием, сопровождающимся гемодинамическими расстройствами и нестабильной сердечной деятельностью.
Дыхательные паузы продолжительностью 10 секунд при синдроме сонных апноэ вызывают гипоксию (недостаток кислорода) и гипоксемию (повышение углекислоты), стимулирующие головной мозг, что ведет к частым пробуждениям и возобновлению дыхания. После нового засыпания вновь следует кратковременная остановка дыхания и пробуждение. Количество эпизодов апноэ зависит от тяжести нарушений и может повторяться от 5 до 100 раз в час, складываясь в общую продолжительность дыхательных пауз до 3-4 часов за ночь. Развитие синдрома сонных апноэ нарушает нормальную физиологию сна, делая его прерывистым, поверхностным, некомфортным.
Причины
Нарушения регуляции дыхательной функции со стороны ЦНС при синдроме центральных сонных апноэ могут вызываться травмами, сдавлениями стволового отдела головного мозга и задней черепной ямки, поражениями головного мозга при синдроме Альцгейма-Пика, постэнцефалитическом паркинсонизме. У детей встречается первичная недостаточность дыхательного центра, вызывающая синдром альвеолярной гиповентиляции, при котором наблюдается цианотичность кожных покровов, эпизоды апноэ во сне при отсутствии легочной или кардиальной патологии.
Синдром обструктивных сонных апноэ чаще встречается у лиц, страдающих ожирением, эндокринными расстройствами, подверженных частым стрессам. К развитию обструктивного синдрома апноэ во сне предрасполагают анатомические особенности верхних дыхательных путей: короткая толстая шея, узкие носовые ходы, увеличенное мягкое небо, миндалины или небный язычок. В развитии синдрома сонных апноэ имеет значение наследственный фактор.
Патогенез
Классификация
По патогенетическому механизму развития синдрома сонных апноэ выделяют его центральную, обструктивную и смешанную формы. Синдром центральных сонных апноэ развивается в результате нарушения центральных механизмов регуляции дыхания вследствие органических поражений головного мозга или первичной недостаточности дыхательного центра. Апноэ во сне при центральной форме синдрома обусловлено прекращением поступления к дыхательной мускулатуре нервных импульсов. Этот же механизм развития лежит в основе периодического дыхания Чейн-Стокса, которое характеризуется чередованием поверхностных и редких дыхательных движений с частыми и глубокими, переходящими затем в апноэ.
Синдром обструктивных сонных апноэ развивается вследствие спадения или окклюзии верхних дыхательных путей при сохранении дыхательной регуляции со стороны ЦНС и активности дыхательной мускулатуры. Некоторые авторы включают синдром обструктивных сонных апноэ в синдромный комплекс обструктивных апноэ-гипноэ, к которому также относится ряд респираторных дисфункций, развивающихся во сне:
Синдром смешанных сонных апноэ включает комбинацию механизмов центральной и обструктивной формы. По количеству эпизодов апноэ устанавливается степень тяжести течения синдрома сонных апноэ:
Симптомы
Зачастую пациенты с синдромом сонных апноэ сами не подозревают о своем заболевании и узнают о нем от тех, кто спит рядом. Основными проявлениями синдрома сонных апноэ служат храп, беспокойный и прерывистый сон с частыми пробуждениями, эпизоды остановок дыхания во сне (по свидетельству лиц, окружающих пациента), чрезмерная двигательная активность во сне.
В результате неполноценного сна у пациентов развиваются нейрофизиологические нарушения, проявляющиеся головными болями по утрам, разбитостью, избыточной дневной сонливостью, снижением работоспособности, раздражительностью, утомляемостью в течение дня, снижением памяти и концентрации внимания.
Со временем у пациентов, страдающих синдромом сонных апноэ, увеличивается масса тела, развивается половая дисфункция. Синдром сонных апноэ отрицательно влияет на сердечную функцию, способствуя развитию аритмий, сердечной недостаточности, приступов стенокардии. У половины пациентов с синдромом сонных апноэ имеется сопутствующая патология (артериальная гипертония, ИБС, бронхиальная астма, хроническая обструктивная болезнь легких и др.), значительно утяжеляющая течение синдрома. Развитие апноэ во сне нередко встречается при синдроме Пиквикка – заболевании, сочетающем недостаточность правых отделов сердца, ожирение и дневную сонливость.
У детей о синдроме сонных апноэ могут свидетельствовать дыхание через рот в дневное время, ночное и дневное недержание мочи, чрезмерная потливость во сне, сонливость и медлительность, поведенческие нарушения, сон в необычных позах, храп.
Осложнения
Нарушения сна при синдроме сонных апноэ может тяжело отразиться на качестве жизни. Снижение концентрации внимания в дневное время повышает риск травматизма и несчастных случаев на производстве, в быту и повседневной деятельности.
Увеличение частоты эпизодов апноэ прямо влияет на повышение уровня утреннего артериального давления. Во время дыхательных пауз может развиваться нарушение сердечного ритма. Все чаще синдром сонных апноэ называют причиной развития инсульта у молодых мужчин, ишемии и инфаркта миокарда у пациентов с атеросклерозом. Синдром сонных апноэ утяжеляет течение и прогноз хронической легочной патологии: ХОБЛ, бронхиальной астмы, хронического обструктивного бронхита и т. д.
Диагностика
В распознавании синдрома сонных апноэ важен контакт с родственниками пациента и их участие в установлении факта остановок дыхания во сне. Для диагностики синдрома сонных апноэ в амбулаторной практике используется метод В. И. Ровинского: один из родственников во время сна пациента засекает с помощью часов с секундной стрелкой продолжительность дыхательных пауз.
При осмотре у пациентов обычно определяется индекс массы тела (ИМТ) > 35, что соответствует II степени ожирения, окружность шеи > 40 см у женщин и 43 см у мужчин, показатели артериального давления превышают 140/90 мм рт. ст.
Пациентам с синдромом сонных апноэ проводится консультация отоларинголога, в ходе которой нередко выявляется патология ЛОР-органов: ринит, синусит, искривление перегородки носа, хронический тонзиллит, полипоз и др. Исследование носоглотки дополняется фарингоскопией, ларингоскопией и риноскопией с помощью гибкого фиброэндоскопа.
Достоверную картину наличия синдрома сонных апноэ позволяет установит проведение полисомнографического исследования. Полисомнография сочетает в себе длительную (свыше 8 часов) одновременную регистрацию электрических потенциалов (ЭЭГ головного мозга, ЭКГ, электромиограммы, электроокулограммы) и респираторной активности (воздушных потоков, проходящих через рот и нос, дыхательных усилий мускулатуры брюшной и грудной полости, насыщение (SaO 2) крови кислородом, феномена храпа, позы тела во время сна). При анализе записи полисомнографии определяется количество и длительность эпизодов апноэ во сне и степень выраженности происходящих при этом изменений.
Вариантом полисомнографии является полиграфическое исследование – ночная регистрация электрических потенциалов организма, включающая от 2 до 8 позиций: ЭКГ, носового дыхательного потока, грудного и брюшного усилия, насыщения кислородом артериальной крови, мышечной активности нижних конечностей, звукового феномена храпа, позиции тела во время сна.
Лечение синдрома сонных апноэ
Программа лечения может включать использование немедикаментозных, медикаментозных и хирургических методов воздействия на причину заболевания. Общие рекомендации при нетяжелых нарушениях ночного дыхания включают сон с приподнятым головным концом кровати (на 20 см выше обычного), исключение сна в положении на спине, закапывание на ночь ксилометазолина (галазолина) в нос для улучшения носового дыхания, полоскание горла раствором эфирных масел, лечение патологии ЛОР-органов (хронического ринита, синусита), эндокринопатий, исключение приема снотворных и алкоголя, снижение веса.
Во время сна возможно применение различных оральных приспособлений (выдвигателей нижней челюсти, удерживателей языка), способствующих поддержанию просвета дыхательных путей, кислородотерапии.
Использование чрезмасочной аппаратной СИПАП–терапии (СИПАП-вентиляции), обеспечивающей поддержание постоянного положительного давления воздухоносных путей, позволяет нормализовать ночное дыхание и улучшить дневное самочувствие пациентов с синдромом сонных апноэ. Этот метод на сегодняшний день считается наиболее перспективным и эффективным. Назначение приема теофиллина не всегда дает желаемый эффект у пациентов с обструктивным ночным апноэ. При центральной форме синдрома сонных апноэ возможен положительный эффект от приема ацетазоламида.
Оперативные вмешательства при синдроме сонных апноэ рассматриваются как вспомогательные в случаях имеющихся аномалий и дефектов в строении верхних респираторных путей или их хронических заболеваниях. В ряде случает аденоидэктомия, коррекция носовой перегородки и тонзиллэктомия позволяют полностью устранить причины синдрома сонных апноэ. Операции по увулопалатофарингопластике и трахеостомии проводятся при крайне тяжелых расстройствах.
Прогноз и профилактика
Показатели уровня смертности у пациентов с синдромом сонных апноэ в 4,5 раза превышают таковые в общей популяции. Применение СРАР-терапии позволило сократить уровень смертности на 48% и увеличить продолжительность жизни на 15 лет. Однако, этот метод не оказывает воздействия на патогенез синдрома сонных апноэ.
Профилактика возможных осложнений апноэ во сне диктует необходимость участия в лечении синдрома специалистов пульмонологов, отоларингологов, кардиологов, неврологов. В случае синдрома сонных апноэ можно говорить только о проведении неспецифической профилактики, включающей в себя нормализацию веса, отказ от курения, приема снотворных препаратов, алкоголя, лечение заболеваний носоглотки.
Синдром обструктивного апноэ сна глазами кардиолога
Владимир Трофимович Ивашкин, академик РАМН, доктор медицинских наук:
– Я предоставляю возможность выступить Корнеевой Ольге Николаевне, синдром обструктивного апноэ глазами кардиолога.
Ольга Николаевна Корнеева, кандидат медицинских наук:
– Здравствуйте, дорогие друзья! В Москве сейчас раннее утро, и многие еще только просыпаются. И как раз не случайно первым докладом звучит тема «Синдром обструктивного апноэ сна». Если говорить об определении синдрома обструктивного апноэ сна, то следует сказать, что это состояние, характеризующееся наличием храпа, периодическим полным или частичным спадением верхних дыхательных путей на уровне глотки при сохраняющихся дыхательных усилиях. Это влечет за собой прекращение легочной вентиляции во время сна, поэтому и само название «Синдром обструктивного апноэ сна» обязательно включает в определение, что апноэ и гипопноэ происходит во сне. При этом снижается уровень кислорода в крови, структура сна нарушается, и пациенты испытывают избыточную дневную сонливость.
Напомню терминологию. Храп – это специфический процесс, сопровождающий дыхание человека или животного во сне, который характеризуется выраженным отчетливым, низкочастотным, дребезжащим звуком и вибрацией. Апноэ – это полное спадение верхних дыхательных путей, прекращение воздушного потока (легочной вентиляции) длительностью более 10 секунд при продолжающихся дыхательных усилиях. Здесь формулировка дана для обструктивного апноэ, то есть функция дыхательного центра сохранена.
Есть еще центральное апноэ сна. Врачи с центральным апноэ сна сталкиваются в отделениях реанимации интенсивной терапии, когда у нас угнетен дыхательный центр. Клинически это выражается в виде дыхания Чейн-Стокса или Биота.
Гипопноэ – это неполное спадение верхних дыхательных путей, уменьшение дыхательного потока более 50%, и также снижается насыщение крови кислородом, снижается сатурация более 3%. То есть у нас наблюдаются периоды десатурации, и можно посчитать как индекс апноэ/гипопноэ (о чем я скажу ниже), так и индекс десатурации, это число десатураций в один час, то есть число эпизодов, когда сатурация снижается более чем на 3%.
На слайде вы видите варианты нарушения дыхания со стороны верхних дыхательных путей. Если при нормальном дыхании у нас свободно идет воздушный поток через нос, ротоглотку, то при обструкции верхних дыхательных путей на уровне глотки у нас происходит полное спадение дыхательных путей (нижняя часть рисунка) и мы наблюдаем апноэ. Если это неполное спадение, то гипопноэ.
Храп – это также частичная узость дыхательных путей, однако дыхательный поток менее 50%. Храп у нас может быть как безобидным, так и входить в один их компонентов синдрома обструктивного апноэ сна.
Классификация тяжести синдрома обструктивного апноэ сна основана на суммарной частоте эпизодов апноэ и гипопноэ в час. Сейчас не разделяется отдельный индекс апноэ или индекс гипопноэ. Это все суммируется, так как прогностически неблагоприятные исходы доказаны и для апноэ, и для гипопноэ. 5-15 – это легкая форма, 15-30 – средняя тяжесть эпизодов апноэ плюс гипопноэ в час, и более 30 – это тяжелая форма.
Так же можно оценивать и индекс десатурации. Будет приведен клинический пример, и мы поймем, что порой в рутинной клинической практике, в терапевтическом стационаре проще использовать индекс десатурации, который фактически отражает индекс апноэ/гипопноэ.
Достаточно бурно развивается в последние годы наука о сне – сомнология. Связанно это с тем, что в последние годы подсчитано, что очень распространен сидром обструктивного апноэ сна: 5-7% лиц старше 30 лет в общей популяции страдают данным недугом. Мужчины, понятно, в группе риска, в два раза чаще у них наблюдаются обструктивные нарушения дыхания во сне. С возрастом увеличивается распространенность. Каждый третий мужчина и каждая пятая женщина страдают периодами апноэ во сне. Следует сказать, что в 80-90% случаев синдром обструктивного апноэ сна остается нераспознанным. Если говорить о терапевтическом стационаре, то у 15% пациентов можно выявить синдром обструктивного апноэ сна.
Тема, заявленная в лекции, – взгляд кардиолога, и такая формулировка выбрана не случайно, так как пациенты с сердечно-сосудистыми заболеваниями относятся к группе риска развития синдрома обструктивного апноэ сна. В три раза чаще частота фатальных осложнений от сердечнососудистых заболеваний (смерть от инфаркта и инсульта) и в 4-5 раз чаще распространенность нефатальных сердечно-сосудистых событий. При артериальной гипертензии в 30% выявляется синдром обструктивного апноэ сна, а если у нас рефрактерная к лечению артериальная гипертензия, то в 80% случаев может выявляться синдром обструктивного апноэ сна.
И, по рекомендациям Американского общества кардиологов, синдром обструктивного апноэ сна служит основной причиной развития вторичной артериальной гипертензии. Как правило, данный факт почему-то умалчивается, однако при стойкой рефрактерной артериальной гипертензии мы обязаны исключать синдром обструктивного апноэ.
И риск внезапной сердечной смерти выше, и риск ишемической болезни сердца выше у пациентов с синдромом обструктивного апноэ сна. Конечно же, при морбидном ожирении и у мужчин, и у женщин чаще регистрируется синдром обструктивного апноэ сна. И если говорить о патогенезе синдрома обструктивного апноэ сна, то когда мы засыпаем, снижается тонус мышц глотки, спадаются дыхательные пути, происходит апноэ либо гипопноэ. У нас наблюдается снижение сатурации и острый хронический недостаток кислорода – гипоксемия, что приводит и к нарушениям ритма, и к внезапной сердечной смерти. Кроме того, для больных синдромом обструктивного апноэ сна характерна артериальная гипертония, причем ночная гипертония. При мониторировании давления это пациенты из группы нон-дипперов или найт-пикеров. Нарушается и структура сна, мозг пробуждается, когда наблюдается гипоксемия, увеличивается тонус мышц глотки, открываются дыхательные пути, возобновляется дыхание, пациент засыпает, и вновь по замкнутому кругу у нас развиваются все те патологические процессы, которые я перечислила.
Нарушение структуры сна приводит к тому, что извращается синтез многих гормонов – и тестостерона, и соматотропного гормона, что приводит и к импотенции, и к ожирению. Поэтому это целый клубок проблем, который в последнее время крайне актуален.
Среди причин обструкций верхних дыхательных путей во сне, конечно же, выделяются и анатомические особенности: врожденная узость дыхательных путей, нозальная обструкция (это характерно для детей), аденоиды, увеличенные миндалины. Поэтому если ваш ребенок храпит во сне, не высыпается, раздражительный, плачет, то его также можно протестировать на наличие обструкции дыхательных путей во сне.
Это и анатомические дефекты на уровне глотки, и ожирение (сдавление дыхательных путей извне жировыми отложениями на латеральных областях шеи, увеличение окружности шеи), различные врожденные дефекты верхней, нижней челюсти. При гипотиреозе у нас может наблюдаться обструкция из-за миксоматозного отека глоточных структур, акромегалии. Это далеко не весь спектр причин обструкции дыхательных путей во сне.
Если говорить об ожирении, то вам самим легко у пациента померить окружность шеи сантиметром. Если окружность шеи более 43 сантиметров у мужчин, и более 37 сантиметров у женщин, то можно уже задуматься о наличии синдрома обструктивного апноэ сна, если еще при этом и храпит мужчина или женщина.
Представлены картинки. В норме у нас так выглядит глотка, и при ожирении видим увеличение всех глоточных структур: язычка, мягкого нёба, нёбных дужек. Внутри откладываются жировые отложения, плюс жир по боковым поверхностям также сдавливает извне глотку. И у 60% больных с морбидным ожирением появляется тяжелая форма синдрома обструктивного апноэ сна, когда индекс апноэ/гипопноэ превышает 30 в час.
Конечно, синдром обструктивного апноэ сна вышел за рамки чисто медицинских аспектов. Каждое пятое дорожно-транспортное происшествие связано с засыпанием за рулем. У больных синдромом обструктивного апноэ сна ДПТ случаются в 4-5 раз чаще, чем среднестатистические показатели. И немножко шуточная картинка, но и внутрисемейные отношения тоже страдают, когда храпит либо муж, либо жена. Однако жена по ночам перебирается в другую комнату порой не только, если муж храпит. Доказано, что имеется сильная связь между эректильной дисфункцией и синдромом обструктивного апноэ сна. В связи с тем, что страдает структура сна, нарушается и выработка тестостерона. Доказано, что во время быстрого сна (REM-фаза) в норме у мужчин возникает ночная эрекция, а во время глубоких стадий медленного сна вырабатывается тестостерон. Понятно, что при грубой фрагментации сна, которая наблюдается при синдроме обструктивного апноэ сна, у нас страдают и частота, и эффективность ночных эрекций и снижается уровень тестостерона. Поэтому до 80% лиц, страдающих синдромом обструктивного апноэ сна, имеют эректильную дисфункцию. Кроме того, пациенты с безобидным храпом имеют в 9% случаев эректильную дисфункцию, в то время как если храп служит компонентном синдрома обструктивного апноэ, то 60% больных страдают эректильной дисфункцией. Поэтому, конечно же, это очень большая проблема.
Предлагаем клиническое наблюдение. У нас не герой, а героиня нашего наблюдения, это пациентка 57 лет, которая поступила с жалобами на одышку при физической нагрузке, повышение артериального давления, сердцебиение, перебои в работе сердца, эпизоды редкого пульса, общую слабость, отеки голеней, нарушение сна (это была ее основная жалоба и жалобы ее мужа). Со слов мужа, жена храпит по ночам, он вынужден уходить в соседнюю комнату. Жена также страдала от этого: просыпалась от чувства нехватки воздуха по ночам, утром чувствовала себя разбитой, не выспавшейся, ощущала головокружение.
Из анамнеза известно: с 2005 года страдает артериальной гипертензией, в 2008 году проводила протезирование зубов и после этого стала ощущать шум, боль в левом ухе, головокружение и затруднение носового дыхания. В октябре 2010 года она обратилась в клинику челюстно-лицевой хирургии Первого Медицинского университета. При рентгенографии был выявлен гаймороэтмоидит слева, а при компьютерной томографии придаточных пазух носа – инородное тело в левой верхне-челюстной пазухе. То есть одонтогенный гаймороэтмоидит и инородное тело – это тот стоматологический материал, который у нее остался от протезирования зубов. В 2010 году проведена операция по поводу одонтогенного гайморита – гайморотомия, однако пациентка ненадолго отметила облегчение, у нее все равно сохранялось затрудненное носовое дыхание, наросла слабость, одышка, чувство нехватки воздуха по ночам, нарушился сон, она стала храпеть, стала отмечать редкий пульс и с вышеуказанными жалобами поступила к нам в клинику.
При осмотре оказалось, что пациентка страдает ожирением, индекс массы тела – 30 килограмм на метр в квадрате. Ее ожирение – абдоминальное, окружность талии – более 80 сантиметров, 100 сантиметров. При осмотре полости носа отмечалось искривление перегородки носа. Искривление перегородки носа может служить причиной обструкции верхних дыхательных путей и нарушения дыхательного потока. Отеки голеней, стоп, акцент второго тона над аортой, брадикардия, частота пульса – 48-50 в минуту и артериальная гипертензия – 160 и 90 миллиметров ртутного столба. При обследовании выявлена атерогенная дислипидемия с повышением общего холестерина липопротеидов низкой плотности, гипертриглицеридемия. Конечно же, у пациентов, особенно женщин, мы не исключаем патологию со стороны щитовидной железы. Брадикардия и храп могут быть связаны и с этим, но у пациентки нормальный уровень ТТГ и свободного Т4. На ЭКГ – синусовая брадикардия, 48 в минуту, и косвенные признаки гипертрофии миокарда левого желудочка.
Данный слайд указывает на клинические симптомы обструктивного апноэ сна, и это мы можем использовать в своей клинической практике. Это и указание на храп, указание на остановки дыхания во сне, выраженная дневная сонливость, не освежающий сон, артериальная гипертония, учащенное ночное мочеиспускание, затрудненное дыхание, приступы удушья. В ночное время – отрыжка, изжога, то есть проявление гастроэзофагеальной рефлюксной болезни, ночная потливость, утренние головные боли, снижение потенции и те психологические моменты, которые также наблюдаются при синдроме обструктивного апноэ сна: депрессия, раздражительность, сниженный фон настроения, снижение памяти. И желтым цветом отмечены те параметры, те клинические симптомы, которые имелись у нашей пациентки, и мы с большой долей вероятности могли говорить о наличии синдрома обструктивного апноэ сна.
Конечно же, имелась связь между повторными эпизодами апноэ, гипопноэ во время сна у пациентки. Если посмотреть на патогенез, то при апноэ сна повышена активность ренин-ангиотензин-альдостероновой системы, наблюдается гиперинсулинемия, инсулинорезистентность, что активирует симпато-адреналовую систему, выброс катехоламинов, которые способствуют и увеличению артериального давления, и дисфункции эндотелия. Все это ведет к артериальной гипертензии, к ишемии миокарда, аритмиям. Вклад вносит еще гипоксемия и гиперкапния, снижается доставка кислорода к миокарду. Кроме того, снижение внутригрудного давления увеличивает и потребность миокарда в кислороде. Так происходит связь между сердечно-сосудистыми заболеваниями и синдромом обструктивного апноэ сна.
Как я уже говорила, при суточном мониторировании артериального давления у пациентов с синдромом обструктивного апноэ сна наблюдается не только систоло-диастолическая артериальная гипертония в дневные часы, что выявлялось и у нашей пациентки, но и систолическая, а у части пациентов – диастолическая, артериальная гипертензия в ночные часы, повышение индексов гипертонической нагрузки. Пациентка наша относилась к группе нон-дипперов, то есть у нее отсутствовало адекватное снижение артериального давления в ночное время.
Вспомним, что пациентка жаловалась на редкий пульс, и при Холтеровском мониторировании средняя частота – 53 в минуту, 2000 наджелудочковых экстрасистол. Кроме того, минимальная частота ночной частоты сердечных сокращений – 38 в минуту. Пауз, длительностью более 2 секунд, не выявлено. То есть о признаках синдрома слабости синусового узла пока говорить не приходится.
При эхо-кардиографии признаки гипертрофии миокарда левого желудочка и умеренная дилатация левого предсердия. Пациентка страдает ожирением, и неудивительно, что при ультразвуковом исследовании органов брюшной полости – жировая инфильтрация печени и признаки билиарного сладжа.
Следует сказать, что все-таки золотым стандартом диагностики синдрома обструктивного апноэ сна служит полисомнография. Это метод длительной регистрации различных функций человеческого организма в период ночного сна. Это и электроэнцефалограмма, и электроокулограмма, электромиограмма, движения нижних конечностей – то есть около 10-12 параметров, которые мы оцениваем у пациента, это и храп, и носоротовой поток воздуха, и степень насыщения крови кислородом. К сожалению, не видна картинка, но пациент вынужден ночевать в специальной лаборатории. Для полисомнографической лаборатории требуется как минимум наличие двух комнат: комната, где пациент спит и проходит полисомнографическое исследование, и комната медперсонала и различного оборудования, которое следит за изменением вышеуказанных параметров.
Полисомнографическая лаборатория – достаточно дорогостоящее удовольствие: 2,5 миллиона рублей требуется, чтобы обеспечить одну диагностическую койку. Поэтому продолжается поиск более доступных методов диагностики синдрома обструктивного апноэ сна.
Так выглядит полисомнография пациента, который страдает тяжелой формой синдрома обструктивного апноэ сна. Мы видим в девятом пункте носоротовой поток. В красном квадрате – апноэ, то есть прямая линия, полное отсутствие воздушного потока при сохраняющихся усилиях грудной клетки (10 строка). При этом у нас (12 пункт) падает сатурация крови. В конце периода апноэ видим, что пациент испытывает храп. Также, если посмотреть на первую и вторую строчки, то мы видим, что у нас происходит микроактивация коры головного мозга, то есть пациент как бы просыпается, нарушается структура сна. И так легко можно выявить те или иные нарушения сна у пациента.
Как я уже говорила, полисомнографическая лаборатория – дорогостоящая методика, и в рутинной практике, в общетерапевтических стационарах можно использовать либо системы респираторного, кардиореспираторного мониторинга, что менее дорогостояще, либо мониторинговую компьютерную пульсоксиметрию. Это простой прибор, он одевается на запястье и указательный палец и позволяет длительно неинвазивно осуществлять мониторинг насыщения гемоглобина артериальной крови кислородом и пульса. И рассчитать индекс значимых десатураций, который, как я уже говорила, фактически отражает индекс апноэ/гипопноэ.
Это отчет по пульсоксиметрии нашей пациентки, графики сатураций, пульса, графики десатураций. Видно, что 50% времени у пациентки отмечалось снижение уровня сатурации 88-93%, то есть более чем 3%. Средняя сатурация 93%, минимальная сатурация 82%. И индекс десатураций – 31 в час, на грани между средней и тяжелой формой. Средний пульс – 45 ударов в минуту.
У пациентки синдром обструктивного апноэ сна средней тяжести, и ей показана CPAP-терапия. Клинический диагноз был сформулирован следующим образом. Следует сказать, что мы можем спокойно выносить синдром обструктивного апноэ сна в диагноз, так как в Классификации болезней 10 пересмотра – код G47.3. Мы, практикующие врачи, должны все кодировать.
У пациентки артериальная гипертония, и если вспомнить патогенез, то это гиперактивация ренин-ангиотензин-альдостероновой системы. И конечно же, это пациентка из группы очень высокого риска, ей показана сразу комбинированная антигипертензивная терапия. Здесь препарат выбора – это Ко-диротон – Лизиноприл плюс Гидрохлоротиазид. Вспомним, что у пациентки неалкогольная жировая болезнь печени. Лизиноприл не метаболизируется в печени, гидрофилен, нет метаболизма в жировой ткани, что актуально у тучных пациентов. Он поступает в организм в активной форме, и в комбинации с тиазидными диуретиками ингибиторы АПФ – это одна из самых рациональных и эффективных антигипертензивных комбинаций.
Кроме того, то, чем тревожен синдром обструктивного апноэ сна, – это подъем давления в ранние утренние часы, и, как было показано в ряде работ, Ко-диротон крайне эффективно снижает давление в ранние утренние часы (нижний, красный график).
Также под руководством профессора Драпкиной нами было проведено исследование «Дирижер», неоднократно докладывались результаты на интернет-сессиях. При лечении артериальной гипертензии у больных с метаболическим синдромом, неалкогольной жировой болезнью печени Диротон и Ко-диротон эффективно снижают как систолическое, так и диастолическое давление. Понятно, что Ко-диротон более эффективен в снижении систолического артериального давления, так как это комбинированный препарат.
Следует сказать, что современные подходы к лечению синдрома обструктивного апноэ сна – это общепрофилактические мероприятия: снижение массы тела, отказ от злоупотребления алкоголя, курения. При различных анатомических проблемах с верхними дыхательными путями – это увулопластика. Мы видим на черно-белом слайде, как можно отсечь язычок и устранить причину храпа. Это различные внутриротовые приспособления от храпа при врожденных костных дефектах верхней или нижней челюстей. И CPAP-терапия. CPAP-терапия – это несколько жаргонное сокращение от английских слов «Continuous Positive Airway Pressure», то есть создание постоянного положительного давления в воздухоносных путях. Нагнетается комнатный воздух и поддерживается положительное давление, при этом нет спадения верхних дыхательных путей на вдохе и выдохе. Однако сложность связана с тем, что пациент должен приобрести прибор на длительное пользование и постоянно спать в такой маске. Это часто является причиной того, что пациенты отказываются от проведения CPAP-терапии.
Наша пациентка провела пробный сеанс CPAP-терапии и уже после одной ночи, проведенной в полисомнографической лаборатории, она не храпит, у нее снизился индекс апноэ/гипопноэ с 30 до 5 в час. По этическим причинам мы не можем показать ту фотографию, которую принес нам муж. Он сфотографировал ее во сне, она дома спит в приборе, осуществляется CPAP-терапия, и наша пациентка и ее муж очень довольны.
В заключение следует сказать, что обструктивные нарушения дыхания – достаточно распространенная патология. Пациенты с сердечнососудистыми заболеваниями находятся в группе риска по развитию обструктивного апноэ сна. Золотой стандарт диагностики – это полисомнография, однако можно применять и более дешевые скрининговые методы, такие как кардиореспираторный мониторинг и компьютерная пульсоксиметрия. Современный подход к лечению синдрома обструктивного апноэ сна – это создание положительного дыхания в воздушных путях, CPAP-терапия.