эмпиема плевры код мкб
Пиоторакс (J86)
При необходимости идентифицировать возбудитель используют дополнительный код (B95-B98).
Исключен: вследствие туберкулеза (A15-A16)
Алфавитные указатели МКБ-10
Внешние причины травм — термины в этом разделе представляют собой не медицинские диагнозы, а описание обстоятельств, при которых произошло событие (Класс XX. Внешние причины заболеваемости и смертности. Коды рубрик V01-Y98).
Лекарственные средства и химические вещества — таблица лекарственных средств и химических веществ, вызвавших отравление или другие неблагоприятные реакции.
В России Международная классификация болезней 10-го пересмотра (МКБ-10) принята как единый нормативный документ для учета заболеваемости, причин обращений населения в медицинские учреждения всех ведомств, причин смерти.
МКБ-10 внедрена в практику здравоохранения на всей территории РФ в 1999 году приказом Минздрава России от 27.05.97 г. №170
Выход в свет нового пересмотра (МКБ-11) планируется ВОЗ в 2022 году.
Сокращения и условные обозначения в Международой классификации болезней 10-го пересмотра
БДУ — без дополнительных уточнений.
НКДР — не классифицированный(ая)(ое) в других рубриках.
† — код основной болезни. Главный код в системе двойного кодирования, содержит информацию основной генерализованной болезни.
* — факультативный код. Дополнительный код в системе двойного кодирования, содержит информацию о проявлении основной генерализованной болезни в отдельном органе или области тела.
Публикации в СМИ
Эмпиема плевры
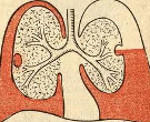
Эмпиема плевры xe «Эмпиема:плевры» — скопление гнойного экссудата в полости плевры с вторичной компрессией лёгочной ткани при плеврите.
Классификация • По локализации •• Односторонняя или двусторонняя •• Ограниченная (локализованная в какой-либо части плевральной полости, окружённой плевральными сращениями); субтотальные (эмпиема ограничена двумя или тремя анатомическими стенками плевральной полости, например рёберной и диафрагмальной, или медиастинальной, диафрагмальной и рёберной; тотальная (гнойный экссудат заполняет всю плевральную полость) •• Базальная или парамедиастинальная • По причине •• Метапневмоническая, развившаяся в исходе пневмонии •• Парапневмоническая, возникшая одновременно с пневмонией •• Послеоперационная, возникшая как осложнение хирургической операции на органах грудной или верхнего отдела брюшной полости • По течению •• Острая (длительность заболевания — до 8 нед) •• Хроническая (длительность — более 8 нед) • По количеству выпота различают малый пиоторакс — скопление экссудата в плевральных синусах (количество 200–500 мл); средний пиоторакс — скопление экссудата до угла лопатки в VII межреберье (количество 500–1000 мл); большой пиоторакс — скопление экссудата выше угла лопатки (количество более 1 литра).
Частота — около 320 на 100 000 населения в промышленных странах.
Этиология • Возбудители: •• стафилококки •• пневмококки •• факультативные и облигатные анаэробы • Прямой путь проникновения инфекции •• Травма лёгкого •• Ранения грудной клетки •• Разрыв пищевода •• Прорыв абсцесса, гангрены лёгкого, каверны •• Пневмония •• Туберкулёз •• Прогрессирование бактериального поражения лёгких (абсцесса или бактериальной деструкции) •• Бронхоэктазы •• Резекция лёгких и другие операции на органах грудной клетки •• Пневмоторакс •• Острые медиастиниты •• Остеомиелиты рёбер и позвонков • Непрямой путь проникновения инфекции •• Поддиафрагмальный абсцесс •• Острый панкреатит •• Абсцессы печени •• Воспаление мягких тканей и костного каркаса грудной стенки • Идиопатическая эмпиема.
Патогенез • Острая (серозная) фаза (до 7 сут). Первичное образование плеврального выпота • Фибринозно-гнойная фаза (7–21 сут). Жидкость занимает нижние отделы плевральной полости. При отсутствии адекватного дренирования образуется многокамерная эмпиема • Хроническая фаза (после 21 сут). В результате отложения фибрина утолщается плевра по границе плеврального выпота. Возникают абсцессы в соседних областях.
Патоморфология • Гиперемия и лейкоцитарная инфильтрация плевры • Отложение фибрина • Накопление жидкости в плевральной полости • Утолщение плевры, образование шварт • Организация эмпиемы, формирование соединительной ткани.
Клиническая картина
• Острая эмпиема плевры •• Кашель с выделением мокроты. Длительные и частые приступы кашля с отделением большого количества мокроты свидетельствуют о наличии бронхоплеврального свища •• Боль в грудной клетке минимально выражена при спокойном дыхании, резко усиливается во время полного глубокого вдоха •• Одышка •• Нарушение голосового дрожания или отчётливая эгофония •• Тупой или притуплённый перкуторный звук на стороне поражения, верхняя граница тупости соответствует линии Эллиса –Дамуазо–Соколова •• Ослабление или отсутствие дыхания при аускультации над областью выпота •• Бронхиальное дыхание над прилежащим к выпоту сдавленным лёгк им •• Покраснение кожи возникает только при прорыве гноя из полости эмпиемы под кожу •• Общее состояние прогрессивно ухудшается: слабость, потеря аппетита, похудание, гектическая температура тела, частый пульс.
• Хроническая эмпиема плевры •• Температура тела может быть субфебрильной или нормальной, при нарушении оттока гноя становится гектической •• Кашель с отхождением гнойной мокроты •• Деформация грудной клетки на стороне поражения из-за сужения межрёберных промежутков. У детей развивается сколиоз •• Перкуторные данные зависят от степени наполнения полости гноем, дыхательные шумы над полостью не выслушиваются.
Лабораторные исследования • Лейкоцитоз, сдвиг лейкоцитарной формулы влево, гипо- и диспротеинемия, увеличение СОЭ • Анализ плевральной жидкости — экссудат (относительная плотность выше 1,015, белок свыше 30 г/л, отношение альбумины/глобулины — 0,5–2,0, проба Ривальта положительна, лейкоциты выше 15).
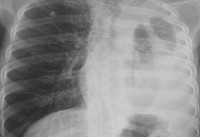
Специальные исследования • Торакоцентез — плевральная жидкость мутная, густая, постепенно превращающаяся в истинный гной, имеет специфический неприятный запах • Лабораторное исследование аспирированной жидкости •• Бактериоскопия мазка с окраской по Граму •• Бактериологическое исследование (часто результаты этих методов расходятся) •• Определение pH — при эмпиеме pH менее 7,2 •• Концентрация глюкозы ниже концентрации глюкозы в крови • Рентгенологическое исследование •• Средостение смещено в сторону, противоположную стороне накопления выпота •• Базальное затемнение с горизонтальным уровнем при гнилостной инфекции или бронхоплевральном свище • КТ позволяет наиболее точно определить наличие жидкости в полости плевры и локализовать внутриплевральное осумкование • Плеврофистулография — контрастное исследование плевральной полости через свищи • УЗИ позволяет определить количество выпота, локализовать место пункции и дренирования плевральной полости.
Дифференциальная диагностика • Перелом ребра • Рёберный хондрит • Гангрена лёгкого • Казеозная пневмония • Мезотелиома плевры • Компрессия межрёберного нерва • Опоясывающий лишай • Острый бронхит • Патология ССС и пищевода.
ЛЕЧЕНИЕ
Общие принципы • Лечение основного заболевания • Раннее полное удаление экссудата из плевральной полости с помощью пункции или при дренировании • Расправление лёгкого применением постоянной аспирации, ЛФК • Рациональная антибиотикотерапия.
Консервативная терапия • Ранние острые эмпиемы — необходимы повторные плевральные пункции с аспирацией гнойного экссудата и адекватной антибиотикотерапией (клиндамицин, цефтриаксон в сочетании с метронидазолом; можно назначить аминогликозиды, монобактамы, карбапенемы) •• Промывание полости плевры с введением антибиотиков, протеолитических ферментов •• Иммуностимулирующая терапия •• УФО крови • Инфузионная терапия и частичное парентеральное питание • Сформировавшиеся эмпиемы с густым гнойным экссудатом — показание к длительному закрытому дренированию.
Хирургическое лечение
• Острые эмпиемы •• Свободные эмпиемы плевры — постоянное промывание плевральной полости через две трубки, через 2–3 дня отсасывают содержимое через обе трубки и добиваются полного расправления лёгк ого •• Широкая торакотомия с резекцией рёбер, туалетом плевральной полости и последующим дренированием показана при наличии больших секвестров и сгустков в плевральной полости •• При наличии бронхиального свища — тампонада соответствующего бронха •• При неэффективности вышеперечисленных мероприятий показана ранняя декортикация лёгкого.
• Хроническая эмпиема •• Санация эмпиемы через дренаж с активной аспирацией •• При наличии бронхиального свища: то же + тампонада бронха •• При неэффективности — хирургическое лечение: репневмолиз, декортикация лёгк ого, выскабливание пиогенного слоя до фиброзной капсулы, ушивание бронхиального свища или резекция поражённого участка лёгк ого •• При туберкулёзной эмпиеме объём операции увеличивают — проводят тотальную париетальную плеврэктомию.
Осложнения • Перфорация •• В лёгочную паренхиму с образованием бронхоплевральных свищей •• Через грудную клетку со скоплением гноя в мягких тканях грудной стенки • Септикопиемия • Вторичные бронхоэктазии • Амилоидоз.
Прогноз при своевременном лечении благоприятный, при хронической эмпиеме может быть неблагоприятным.
Cинонимы • Гнойный плеврит • Пиоторакс.
Эмпиема плевры – это воспаление плевральных листков, сопровождающееся образованием гнойного экссудата в плевральной полости. Эмпиема плевры протекает с ознобами, стойко высокой или гектической температурой, обильной потливостью, тахикардией, одышкой, слабостью. Диагностику эмпиемы плевры проводят на основании рентгенологических данных, УЗИ плевральной полости, результатов торакоцентеза, лабораторного исследования экссудата, анализа периферической крови. Лечение острой эмпиемы плевры включает дренирование и санацию плевральной полости, массивную антибиотикотерапию, дезинтоксикационную терапию; при хронической эмпиеме может выполняться торакостомия, торакопластика, плеврэктомия с декортикацией легкого.
МКБ-10
Общие сведения
Термином «эмпиема» в медицине принято обозначать скопление гноя в естественных анатомических полостях. Так, гастроэнтерологам в практике приходится сталкиваться с эмпиемой желчного пузыря (гнойным холециститом), ревматологам – с эмпиемой суставов (гнойным артритом), отоларингологам – с эмпиемой придаточных пазух (гнойными синуситами), неврологам – с субдуральной и эпидуральной эмпиемой (скоплением гноя под или над твердой мозговой оболочкой). В практической пульмонологии под эмпиемой плевры (пиотораксом, гнойным плевритом) понимают разновидность экссудативного плеврита, протекающего со скоплением гнойного выпота между висцеральным и париетальным листками плевры.
Причины
Почти в 90% случаев эмпиемы плевры являются вторичными по своему происхождению и развиваются при непосредственном переходе гнойного процесса с легкого, средостения, перикарда, грудной стенки, поддиафрагмального пространства.
1. Чаще всего эмпиема плевры возникает при острых или хронических инфекционных легочных процессах:
В ряде случаев эмпиемой плевры осложняется течение медиастинита, перикардита, остеомиелита ребер и позвоночника, поддиафрагмального абсцесса, абсцесса печени, острого панкреатита.
2. Метастатические эмпиемы плевры обусловлены распространением инфекции гематогенным или лимфогенным путем из отдаленных гнойных очагов (например, при остром аппендиците, ангине, сепсисе и др.).
3. Посттравматический гнойный плеврит, как правило, связан с травмами легкого, ранениями грудной клетки, разрывом пищевода.
4. Послеоперационная эмпиема плевры может возникать после резекции легких, пищевода, кардиохирургических и других операций на органах грудной полости.
Патогенез
В развитии эмпиемы плевры выделяют три стадии: серозную, фибринозно-гнойную и стадию фиброзной организации.
Классификация
В зависимости от этиопатогенетических механизмов различают эмпиему плевры:
По длительности течения эмпиема плевры может быть острой (до 1 мес.), подострой (до 3-х мес.) и хронической (свыше 3-х мес.). С учетом характера экссудата выделяют гнойную, гнилостную, специфическую, смешанную эмпиему плевры. Возбудителями различных форм эмпиемы плевры выступают неспецифические гноеродные микроорганизмы (стрептококки, стафилококки, пневмококки, анаэробы), специфическая флора (микобактерии туберкулеза, грибки), смешанная инфекция.
По критерию локализации и распространенности эмпиемы плевры бывают:
По объему гнойного экссудата:
Пиоторакс может быть закрытым (не сообщающимся с окружающей средой) и открытым (при наличии свищей – бронхоплеврального, плеврокожного, бронхоплевральнокожного, плевролегочного и др.). Открытые эмпиемы плевры классифицируются как пиопневмоторакс.
Симптомы эмпиемы плевры
Острый пиоторакс манифестирует с развития симптомокомплекса, включающего ознобы, стойко высокую (до 39°С и выше) или гектичекую температуру, обильное потоотделение, нарастающую одышку, тахикардию, цианоз губ, акроцианоз. Резко выражена эндогенная интоксикация: головные боли, прогрессирующая слабость, отсутствие аппетита, вялость, апатия.
Осложнения
Вследствие потери белков и электролитов развиваются волемические и водно-электролитные расстройства, сопровождающиеся уменьшением мышечной массы и похуданием. Лицо и пораженная половина грудной клетки приобретают пастозность, возникают периферические отеки. На фоне гипо- и диспротеинемии развиваются дистрофические изменения печени, миокарда, почек и функциональная полиорганная недостаточность. При эмпиеме плевры резко возрастает риск тромбозов и ТЭЛА, приводящих к гибели больных. В 15% случаев острая эмпиема плевры переходит в хроническую форму.
Диагностика
Распознавание пиоторакса требует проведения комплексного физикального, лабораторного и инструментального обследования. При осмотре пациента с эмпиемой плевры выявляется отставание пораженной стороны грудной клетки при дыхании, асимметричное увеличение грудной клетки, расширение, сглаживание или выбухание межреберий. Типичными внешними признаками больного с хронической эмпиемой плевры служат сколиоз с изгибом позвоночника в здоровую сторону, опущенное плечо и выступающая лопатка на стороне поражения.
Перкуторный звук на стороне гнойного плеврита притуплен; в случае тотальной эмпиемы плевры определяется абсолютная перкуторная тупость. При аускультации дыхание на стороне пиоторакса резко ослаблено или отсутствует. Дополняют физикальную картину данные инструментальной диагностики:
Лечение эмпиемы плевры
Санация плевральной полости
При гнойном плеврите любой этиологии придерживаются общих принципов лечения. Большое значение придается раннему и эффективному опорожнению плевральной полости от гнойного содержимого. Это достигается с помощью дренирования плевральной полости, вакуум-аспирации гноя, плеврального лаважа, введения антибиотиков и протеолитических ферментов, лечебных бронхоскопий. Эвакуация гнойного экссудата способствует уменьшению интоксикации, расправлению легкого, спаиванию листков плевры и ликвидации полости эмпиемы плевры.
Системная терапия
Одновременно с местным введением противомикробных средств назначается массивная системная антибиотикотерапия (цефалоспорины, аминогликозиды, карбапенемы, фторхинолоны). Проводится дезинтоксикационная, иммунокорригирующая терапия, витаминотерапия, переливание белковых препаратов (плазмы крови, альбумина, гидролизатов), растворов глюкозы, электролитов. С целью нормализации гомеостаза, снижения интоксикации и повышения иммунорезистентных возможностей организма выполняется УФО крови, плазмаферез, плазмоцитоферез, гемосорбция.
Физиореабилитация
Хирургическое лечение
При формировании хронической эмпиемы плевры показано хирургическое лечение. При этом может выполняться торакостомия (открытое дренирование), плеврэктомия с декортикацией легкого, интраплевральная торакопластика, закрытие бронхоплеврального свища, различные варианты резекции легкого.
Прогноз и профилактика
Осложнениями эмпиемы плевры могут являться бронхоплевральные свищи, септикопиемия, вторичные бронхоэктазы, амилоидоз, полиорганная недостаточность. Прогноз при эмпиеме плевры всегда серьезный, летальность составляет 5-22%. Профилактика эмпиемы плевры заключается в своевременной антибиотикотерапии легочных и внелегочных инфекционных процессов, соблюдении тщательной асептики при хирургических вмешательствах на грудной полости, достижении быстрого расправления легкого в послеоперационном периоде, повышении общей резистентности организма.
Острые гнойные деструктивные пневмонии у детей
Общая информация
Краткое описание
Российская ассоциация детских хирургов
Клинические рекомендации
Острые гнойные деструктивные пневмонии у детей
Год утверждения (частота пересмотра): 2018 (пересмотр каждые 3 года)
Определение
Острая гнойная деструктивная пневмония (ОГДП) – очаговая или сливная пневмония, различной этиологии, характеризуется некрозом и гнойным расплавлением ткани легкого с присоединением плевральных осложнений [1,2,3].
Кодирование по МКБ 10
J 85-J86 – Гнойные и некротические состояния нижних дыхательных путей
J85.1 – Абсцесс легкого с пневмонией
J86 – Пиоторакс (пиопневмоторакс)
J93 – Пневмоторакс
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Инфильтративно-деструктивная форма соответствует полисегментарной пневмонии, при которой возможно расплавление ткани легкого с формированием небольших абсцессов.
Гнойный лобит характеризуется тотальной гнойной инфильтрацией паренхимы доли легкого с очагом деструкции в центре.
Абсцесс легкого образуется в участке воспалительной инфильтрации из-за расплавления легочной ткани. В очаги деструкции легочной ткани проникает воздух, формируя внутрилегочные воздушные полости. Абсцесс при ОГДП не содержит капсулы, характерной для классических абсцессов легких, поэтому на ранних стадиях формирования склонны к спонтанному прорыву в бронх или плевральную полость.
Буллезная форма представлена тонкостенными воздушными полостями, способными менять форму и размеры. Небольшие по размеру воздушные полости свидетельствуют о благоприятном течении процесса и их спонтанной регрессии. При наличии клапанного механизма воздушные полости могут увеличиваться в размере и вызывать синдром внутрилегочного напряжения или вскрываться в плевральную полость, создавая напряженный пневмоторакс.
Пиопневмоторакс является результатом разрыва очага гнойной деструкции легкого.
Пневмоторакс – результат разрыва буллы.
Пиоторакс или эмпиема плевры всегда носит вторичный характер и является осложнением парапневмонического плеврита.
В развитии пиоторакса можно выделить три стадии: эксудативную стадию, гнойно-фибринозную стадию и стадию организации фибриноторакса.
Экссудативная стадия характеризуется воспалительным процессом, связанным с пневмонией, накоплением жидкости в плевральной полости с низким содержанием лейкоцитов.
Гнойно-фибринозная стадия характеризуется скоплением гноя в задних и боковых отделах плевральных полости с большим содержанием лейкоцитов и фибрина. Начинается процесс осумкования и образования множественных гнойных полостей, разделенных между собой фибринозными перегородками. Легкое коллабировано.
Стадия организации связана с интенсивным ростом фибробластов в экссудате и листках плевры, образуя соединительно-тканные наслоения с формированием фибриноторакса.
Этиология и патогенез
Вирусно-микробные ассоциации, представленные вирусами гриппа и парагриппа (35-50%), стафилококками (30%), пневмококками (25%) [3,4].
Часто эти пневмонии вызывают серотипы Streptococcus pneumoniae 1, 3, 9 и 14, а также S. aureus, H. influenzae типа b, S.pyogenes, K.pneumoniae, P.aeruginosa [5,6,7].
Наиболее распространенными патогенами, связанными с эмпиемой плевры у иммунокомпетентных детей, являются Streptococcus pneumoniae, Staphylococcus aureus и Streptococcus pyogenes (стрептококк группы A). Метициллин-устойчивый S aureus (MRSA), впервые зарегистрированный в 1998 году, в значительной степени изменил этиологическую структуру педиатрических эмпием [8]. Эмпиемы, вызванные H influenzae тип B, встречаются крайне редко в странах, где проводится массовая вакцинация против этого возбудителя. У иммунокомпрометированных заболевание может быть вызвано анаэробными микроорганизмами и грибами. В пунктате также можно выявить вирусы и атипичные возбудители – хламидии, микоплазмы [9].
При первичных абсцессах легких у детей выделяется такой же спектр патогенов, а также – Klebsiella pneumoniae [10]. Самым частым причинным микроорганизмом при абсцессах легких у детей является Staphylococcus aureus.
При некротизирующей пневмонии ранее основным возбудителем считался S. aureus, однако в настоящее время преобладающей причиной является S. pneumoniae, особенно серотипы 1, 3 9V и 14, и были выделены M. pneumoniae, MRSA и штаммы S. aureus, продуцирующие лейкоцидин Пантон-Валентина [11]. Серотипы 19А и3 в комбинации с высокой концентрацией IL-8 обусловливают наиболее тяжелые формы некротических пневмоний у детей [12].
Недавнее исследование показало, что применение нестероидных противовоспалительных средств при острых респираторных вирусных инфекциях для борьбы с пирексией у детей ведет к увеличению риска развития эмпиемы плевры (относительный риск 2,79) [13].
Возможны два механизма возникновения ОГДП: бронхогенный (первичный), в основе которого лежит аэрогенный или бронхогенный путь развития воспаления в легком; гематогенный (вторичный) путь инфицирования возникает вследствие септического процесса.
В патогенезе ОГДП можно выделить следующие патофизиологические звенья [4,14,15]:
Эпидемиология
ОГДП составляют до 10% от общего числа пневмоний у детей. Дети первых 3-х лет жизни составляют около 60% от общего числа пациентов [16]. Частота легочных форм ОГДП равняется 24%, легочно-плевральных форм – до 80% [16,17,18,19]. В США пневмонии у детей встречаются с частотой 30-40 на 100000. При этом в последние годы отмечается тенденция к росту осложненных форм заболевания. У детей младше 2-х лет частота эмпиемы плевры выросла в два раза – с 3,5 до 7 на 100000. В возрасте от 2 до 4 лет число пациентов с осложненным течением пневмонии выросло в три раза – с 3,7 до 10,3 на 100000, за период с 1998 по 2007 годы [16, 20].
Ежегодно в мире пневмонией болеют 150 млн. детей, из которых более чем 2 млн. умирают в возрасте менее 5 лет. В основном это характерно для развивающихся стран, особенно Африканских, где частота пневмоний идентичны частоте ВИЧ-инфекции. В развитых странах мира частота пневмоний у детей составляет 3-4% и это выше чем во взрослой популяции [21].
Диагностика
Диагностика
Жалобы и анамнез
В анамнезе можно выяснить наличие респираторно-вирусной инфекции. Среди наиболее частых жалоб можно отметить кашель, одышку, повышение температуры тела, недомогание, снижение аппетита.
Физикальное обследование
(уровень достоверности доказательств 4)
Комментарии: при ОГДП общее состояние пациента тяжелое или очень тяжелое
(уровень достоверности доказательств 4)
Комментарии: легочные формы пневмонии сопровождаются отставанием пораженной половины грудной клетки в акте дыхания. При легочно-плевральных формах отмечается более выраженное отставание соответствующей половины грудной клетки в акте дыхания, ее выбухание, сглаженность и расширение межреберных промежутков.
Лабораторная диагностика
(уровень достоверности доказательств 4).
Комментарий: Определяется лейкоцитоз, сдвиг формулы влево, ускорение скорости оседания эритроцитов.
(уровень достоверности доказательств 4).
Комментарий: С-реактивный белок или белок острой фазы воспаления. Уровень С-реактивного белка быстро и многократно увеличивается при ОГДП. Синтез С-реактивного белка растет уже через 4-6 часов после начала воспалительного процесса, достигает пика через 1-2 дня и быстро снижается при выздоровлении. Референтное значение С-реактивного белка: менее 5 мг/л.
(уровень достоверности доказательств 4).
Комментарии: Метод качественного бактериологического исследования крови с целью выявления и идентификации микроорганизмов с постановкой антибиотиков чувствительных к выделенным патогенам.
(уровень достоверности доказательств 2).
Комментарии: Уровень идентификации микроорганизмов из плевральной полости колеблется от 8 до 76%. S.pneumoniae в плевральной жидкости при эмпиеме плевры высевается в 75% случаев при использовании полимеразной цепной реакции. Другие бактерии представлены S. pyogenus, Haemophilus influenza, Mycoplasma pneumonia, S. Aureus.
(уровень достоверности доказательств 3).
Комментарии: В парапневмоническом плевральном экссудате преобладают полиморфонуклеарные лейкоциты. Преобладание лимфоцитов может свидетельствовать о туберкулезе, что требует проведения дополнительных диагностических мероприятий.
(уровень достоверности доказательств 4).
Комментарий: В норме плевральная жидкость содержит небольшое количество клеток (в основном мезотелиальные клетки и макрофаги) с низким уровнем белка (0,1 г/л) и лактатдегидрогеназы.
По сравнению с сывороткой крови плевральная жидкость имеет более высокие уровни бикарбонатов, аналогичный уровень глюкозы. Перечисленные параметры изменяются при воспалении плевры под воздействием большого числа цитокинов. При этом снижаются концентрация глюкозы (менее 40 mg/dL), pH менее 7,0. Повышение лактатдегидрогеназы более 1000 U/ml.
Биохимический анализ плевральной жидкости помогает определиться со стадией парапневмонического плеврита и выбором тактики лечения. Наличие белка, ацидоза плевральной жидкости с высоким уровнем лактатдегидрогеназы и низким уровнем глюкозы отличает воспалительный экссудат от транссудата.
Многофакторный логистический анализ в ретроспективных исследований показал, что pH менее 7,2 в плевральном экссудате является существенным показателем формирования 2-3стадии эмпиемы и является показанием к торакоскопической санации плевральной полости.
Инструментальная диагностика
(уровень достоверности доказательств 4)
Комментарии: Ультразвуковое исследование плевральной полости позволяет определить наличие жидкости, ее количество, расположение жидкости в плевральной полости в случаях ее осумкования. Ценность УЗИ повышается, если оно используется для выбора анатомической области дренирования плевральной полости. Существенным является то, что при УЗИ плевральной полости можно определить стадию гнойно-воспалительного процесса. [28]. Для эмпиемы плевры в экссудативной стадии характерен однородный эхонегативный выпот, свободно распределенный в плевральной полости. Фибринозно-гнойная стадия эмпиемы характеризуется неоднородностью картины плеврального содержимого из-за множества мелких сигналов, зависящих от количества в нем взвеси, и умеренным утолщением листков плевры [22, 30].
При эмпиеме плевры в стадии организации в плевральной полости на фоне жидкости визуализируется фибриновые нити и шварты в виде линейных эхо структур, которые делят свободное пространство плевральной полости на ячейки. Основной эхографический признак эмпиемы плевры – разделение двух сигналов от плевральных листков эхонегативным участком однородной или неоднородной структуры, представляющей собой содержимое плевральной полости. Стадию парапневмонического плеврита также можно определить по плотности содержимого плевральной полости в единицах Хуансфильда. В стадии экссудации этот показатель составляет 15-20 ед. в гнойно-фибринозной стадии – 20-40 ед., в стадии организации фибриноторакса – выше 40 ед. [22, 30].
Лечение
Лечение
(уровень достоверности доказательств 4)
Комментарии: Рандомизированных исследований, касающихся выбора антибиотиков при деструктивных пневмониях у детей, не проводилось, и они вряд ли будут организованы в связи с редкостью данной патологии. Выбор антимикробного агента в идеале основывается на выделении возбудителя и определении его чувствительности, однако это требует времени. Поэтому старт лечения начинается с эмпирической антибиотикотерапии с учетом тяжести пневмонии (см. Приложение Г). В связи с этим, выбор антимикробного агента для эмпирической антибиотикотерапии должен базироваться на местных данных о восприимчивости микроорганизмов. В частности на сведениях о распространенности метициллинрезистентного золотистого стафилококка (Methicillin-resistant Staphylococcus aureus — MRSA) и штаммов Streptococcus pneumoniae, резистентных к бензилпенициллину/цефуроксиму**. Выбранный препарат или комбинация препаратов должны быть, как минимум, эффективны в отношении Streptococcus pneumoniae и Staphylococcus aureus. Так, специалисты из Канадского педиатрического общества в качестве первоначального выбора для эмпирической антибиотикотерапии в отсутствие подтвержденного организма, рекомендуют использовать цефотаксим** или цефтриаксон** [23, 33]. Для улучшения воздействия на возможную анаэробную микрофлору или MRSA рекомендуется комбинация вышеуказанных препаратов с клиндамицином. Другим вариантом комбинации антибиотиков является добавление вместо клиндамицина ванкомицина (или линезолида**); этот вариант обычно используется в случае подтвержденной инфекции MRSA или при обоснованном подозрении на неё. Общество инфекционных болезней и Педиатрическое Общество инфекционных болезней Америки рекомендуют эмпирическую антибактериальную терапию ампициллином** детям, полностью иммунизированным против гемофильной и пневмококковой инфекций. Альтернативой для детей, не имеющих завершенного курса иммунизации, являются цефалоспорины 3 поколения, при наличии доказательств или обоснованного подозрения на MRSA дополнительно назначается клиндамицин или ванкомицин (альтернатива – левофлоксацин**) [26, 33]. Когда этиологический агент идентифицирован, проводят коррекцию антибиотикотерапии с учетом определенной чувствительности.
Рекомендуемая общая продолжительность антибиотикотерапии эмпием, если есть адекватный дренаж, и нет доказательств дополнительных осложнений, составляет от трех до четырех недель. Первоначально антибиотики вводятся внутривенно в течение 10-14 дней. После удаления дренажа и клинического улучшения пациента его переводят на пероральные антибиотики, выбор которых также зависит от локальных данных о чувствительности. Наиболее часто препаратом выбора для пероральной терапии на данном этапе является амоксициллин-клавуланат** в дозе 75-100 мг/кг массы тела по амоксициллину [26]. Продолжительность пероральной антибиотикотерапии в зависимости от ситуации может составлять от 1 до 6 недель.
При лечении детей с эмпиемами следует учесть, что лихорадочная реакция у них нередко сохраняется более чем 72 часа после старта антибиотикотерапии; если ребенок имеет клинические проявления улучшения состояния, сохраняющаяся лихорадка обычно не является признаком неудачи антибиотикотерапии.
(уровень достоверности доказательств 4)
Комментарии: Пункции выполняют в 6-7 межреберье по задней аксиллярной линии под местной анестезией. В случае образования спаек между плевральными листками и отграничения процесса в плевральной полости используют УЗИ для определения места пункции.
(уровень достоверности доказательств 4)
Комментарии: процедура выполняется под общим обезболиванием, после предварительного УЗИ плевральной полости. Торакоцентез выполняется по средней аксиллярной линии в зоне безопасного треугольника, который ограничен передним краем широчайшей мышцы спины, латеральным краем большой грудной мышцы, верхней горизонтальной линией, проведенной через грудной сосок с вершиной треугольника на нижнем крае аксиллярной линии. Эта позиция снижет риск повреждений мышечных структур грудной клетки и является более комфортной для пациента в положении лежа. В зависимости от возраста ребенка используют дренажные трубки размером 8-12 CH/FR (шкала Шарьера).
Возможны 2 метода дренирования плевральной полости:
(уровень достоверности доказательств 2)
Комментарии: фибринолитические препараты способны растворять фибринозные пленки и перегородки, формирующие множественные небольшие гнойные полости, очищать лимфатические поры листков плевры, создавая условия для свободной циркуляции плевральной жидкости и ее оттока через дренажную трубку.
Фибринолитическое лечение эмпиемы плевры позволяет отказаться от хирургического лечения у 90% детей [35].
Используют следующие фибринолитические препараты: урокиназа#, стрептокиназа#, альтеплаза# (активатор тканевого плазминогена – tPA). Нет доказательств преимуществ одного препарата перед другим.
(уровень достоверности доказательств 2)
Комментарии: урокиназа# вводится два раза в день по 40000ед. в 40 мл 0,9% раствора натрия хлорида у детей весом 10 кг и выше; 10000 ед. в 10 мл 0,9% раствора натрия хлорида у детей весом менее 10 кг. После введения препарата в плевральную полость дренажная трубка пережимается на 2 часа. Продолжительность лечения составляет 3 дня (всего 6 раз).
После завершения лечения пиоторакса фибринолитиками дренажная трубка из плевральной полости удаляется при количестве отделяемого равного 1 мл/кг массы тела в сутки, рассчитанного за последние 12 часов.
(уровень достоверности доказательств 4)
Комментарии: наряду с антибактериальной терапией целесообразно провести бронхоскопию для удаления гноя из полости абсцесса и промывание ее антисептическими растворами. Эффективным бывает постуральный дренаж в сочетании с вибрационным массажем грудной клетки и ингаляции.
Хирургическое лечение
(уровень достоверности доказательств 2а)
Комментарии: целесообразность выполнения видео-ассистированной торакоскопии определяется возможностью радикального удаления фибринозно-гнойного материала из плевральной полости, прекращения дальнейшего формирования множественных гнойных полостных образований под визуальным контролем с минимальной травматичностью процедуры [32,36].
Недавний мета-анализ показал, что видео-ассистированная торакоскопия имеет преимущества перед консервативным лечением пиоторакса с дренированием плевральной полости [37]. Пациенты, которые подверглись первичной торакоскопии имели более низкий показатель летальности (0% против 3,3%), меньшую частоту повторных вмешательств (2,5% против 23,5%) более короткий срок госпитализации (10,8 дней против 20,0 дней), более короткий срок антибактериальной терапии (12,8 против 21.3 дней). Мета-анализ также показал значительное снижение относительного риска осложнений и неудач среди пациентов, леченых торакоскопически.
Таким образом, современные тенденции в лечении плеврита в стадии 2-3 связаны с ранним видео-ассистированным торакоскопическим лечением, о чем свидетельствуют проспективные рандомизированные исследования о преимуществе видеоассистированной торакоскопии перед традиционным дренированием плевральной полости [18,19,36].
(уровень достоверности доказательств 4)
Комментарии: ранняя торакоскопия облегчает визуализацию всей плевральной полости, позволяет выполнить декортикацию легкого даже в замкнутом пространстве и значительно уменьшить сроки послеоперационной лихорадки и госпитализации. Когда торакоскопия выполняется после 4 суток от постановки диагноза, чаще возникают технические трудности и риск повреждения паренхимы легкого возрастает. Так, частота осложнений при торакоскопии после 4 суток составляет 29% против 3,8% при раннем лечении. При ранней торакоскопии (до 4 суток) по сравнению с поздней (поле 4-х суток) оперативное время составляет менее 74±20 мин против 98±26 мин (р
Медицинская реабилитация
(уровень достоверности доказательств 4)
Комментарии: Физическая реабилитация направлена на постепенный переход к обычному режиму и оптимальной двигательной активности, которая способствует ускорению выздоровления, ликвидации обострения заболевания, улучшению клинической ремиссии.
Профилактика
(уровень достоверности доказательств 4)
(уровень достоверности доказательств 4)
Комментарии: в процессе закаливания происходит совершенствование терморегуляторных механизмов, благодаря чему увеличивается способность организма переносить температурные колебания внешней среды и тем самым противостоять инвазии патогенных агентов.
(уровень достоверности доказательств 4)
(уровень достоверности доказательств 4)
(уровень достоверности доказательств 4)
Комментарии: Сцинтиграфия легких у детей переболевших ОГДП показывает, что через год отмечается снижение перфузии легочной ткани в зоне бывшего воспаления с наличием склеротических изменений. Поэтому сроки диспансерного наблюдения рекомендуется продлить до трех лет.
Информация
Источники и литература
Информация
АБТ – антибактериальная терапия
ВП – внебольничная пневмония
ОГДП – острая гнойная деструктивная пневмония
УЗИ – ультразвуковое исследование
MRSA – (Methicillin-resistant Staphylococcus aureus) Метициллинрезистентный золотистый стафилококк
Термины и определения
Лобит – пневмония, охватывающая долю легкого
Абсцесс легкого – полость, заполненная гноем и отграниченная от окружающих тканей, развивающаяся в легких как осложненная пневмония
Булла легкого – воздушная полость в легком
Пиоторакс – скопление гноя в плевральной полости
Пиопневмоторакс – скопление гноя и воздуха в плевральной полости
Пневмоторакс – наличие воздуха в плевральной полости
Напряженный пневмоторакс – выраженная степень клапанного пневматорокса, при котором давление воздуха в плевральной полости значительно превышает атмосферное
Плеврит – воспаление плевры
Плеврит парапневмотический – плеврит, возникший в процессе развития пневмонии
Синдром внутриплеврального напряжения – сочетание нарушений дыхания и кровообращения, обусловленных сдавлением легкого и смещением средостения в противоположную сторону; наблюдается при скоплении воздуха и (или) жидкости в плевральной полости
Плевральный синус – часть плевральной полости, расположенная в месте перехода одной части пристеночной плевры в другую
Фибринолиз – процесс растворения фибринового сгустка в результате ферментативных реакций.
Критерии оценки качества медицинской помощи
| № п/п | Критерии качества | Уровень достоверности доказательств | Уровень убедительности рекомендаций |
| 1. | Выполнен комплекс необходимых диагностических исследований: осмотр ребенка, физикальное обследование, рентгенография органов грудной клетки, лабораторный анализ крови | 4 | D |
| 2. | Выполнен посев крови на аэробные и анаэробные микроорганизмы и чувствительность к антибиотикам | 4 | D |
| 3. | Назначена эмпирическая терапия антибактериальными препаратами широкого спектра действия с воздействием на грамположительные и грамотрицательные бактерии | 4 | D |
| 4. | При наличии парапневмотического плеврита выполнены пункция плевральной полости и бактериологическое исследование экссудата для выделения анаэробных возбудителей и определения чувствительности к антибиотикам | 4 | D |
| 5. | Проведен цитологический и биохимический анализ плевральной жидкости для исключения туберкулеза и принятия решения о дальнейшем лечении парапневмотического плеврита | 3 | C |
| 6. | При гнойно-фибринозной стадии парапневмотического плеврита выполнено дренирование плевральной полости и проведено фибринолитическое лечение | 2 | B |
| 7. | Фибринолитическое лечение гнойого плеврита проведено с использованием урокиназы в дозе 40000ед у пациентов с весом более 10 кг и в дозе 10000ед с весом менее 10 кг (два раза в день в течение 3-х дней) | 2 | B |
| 8. | Выполнена видеоассистированная торакоскопическая санация плевральной полости в стадии организации парапневмотического плеврита | 4 | D |
| 9. | Проведено реабилитационное лечение | 4 | D |
Приложение А. Состав рабочей группы
Конфликт интересов отсутствует
Приложение А2. Методология разработки клинических рекомендаций
«Целевая аудитория данных клинических рекомендаций»
1. Детские хирурги (специальность «детская хирургия»)
2. Хирурги (специальность «хирургия»), оказывающие медицинскую помощь детям
3. Преподаватели медицинских образовательных учреждений
Таблица П1. Уровни достоверности доказательств (по Oxford Centre for Evidence-based Medcine Levels of Evidence,2001)
| Уровень | Терапия \ профилактика, этиология \ факторы риска | Прогноз | Диагноз | Дифференциальная диагностика \ частота симптомов |
| 1а | Систематические обзоры при условии гомогенности входящих в рандомизированные клинические испытания | Систематиче-ские обзоры гомогенных инцептивных когортных исследований; алгоритмы принятия решений, апробирован-ные в различных популяциях | Систематическ-ие обзоры гомогенных диагностических исследований с уровнем доказательности 1b; алгоритмы принятия решений, апробированные в нескольких клинических центрах | Систематические обзоры гомогенных проспективных когортных исследований |
| 1b | Отдельные рандомизированные клинические испытания с узким диапазоном значений доверительного интервала | Отдельные инцептивные когортные исследования при динамическом наблюдении за не менее, чем 80% пациентов; алгоритмы принятия решений, апробирован-ные в отдельных популяциях | Валидизирую-щие когортные исследования с хорошими референтными стандартами; алгоритмы принятия решений, апробированные в одном клиническом центре | Проспективные когортные исследования с невысоким процентом «потерь» для динамического наблюдения |
| 1с | Принцип «все или никто» | Принцип «все или никто» | Абсолютные SpPin и SnNout | Серии клинических наблюдений, удовлетворяющ-их принципу «все или никто» |
| 2а | Систематические обзоры гомогенных когортных исследований | Систематичес-кие обзоры, основанные на гомогенных ретроспектив-ных когортных исследованиях или обследовании нелеченных контрольных наблюдений в ходе рандомизиров-анных клинических испытаний | Систематическ-ие обзоры гомогенных диагностических исследований с уровнем доказательности 2b | Систематические обзоры гомогенных исследований уровня доказательности 2b |
| 2b | Отдельные когортные исследования и рандомизированные клинические испытания неудовлетворитель-ного качества (например, основанные на динамическом наблюдении за менее чем 80% пациентов) | Ретроспектив-ные когортные исследования или динамические наблюдения за пациентами, не получавшими лечения в ходе рандомизиров-анных клинических испытаний; производные от имеющихся алгоритмов принятия решений или алгоритмы, испытанные на урезанных выборках | Эксплоративные когортные исследования с хорошими референтными стандартами; алгоритмы принятия решений, апробированные на ограниченной группе лиц | Ретроспективные когортные исследования или проспективные когортные исследования с высоким процентом «потерь» для динамического наблюдения |
| 2с | Исследования, основанные на изучении «исходов», экологические исследования | Исследования, основанные на изучении «исходов» | Экологические исследования | |
| 3а | Систематические обзоры гомогенных исследований типа «случай-контроль» | Систематическ-ие обзоры гомогенных исследований уровня доказательности 3b | Систематические обзоры гомогенных исследований уровня доказательности 3b | |
| 3b | Отдельные исследования типа «случай-контроль» | Исследования без последовательн-ого использования референтных стандартов | Когортное исследование, основанное на ограниченном числе наблюдений | |
| 4 | Серии наблюдений, когортные исследования и исследования типа «случай-контроль» неудовлетворитель-ного качества | Серии наблюдений или прогностическ-ие когортные исследования неудовлетвори-тельного качества | Исследования по принципу «случай-контроль»; использование неудовлетворит-ельных или не являющихся независимыми референтных величин | Серии клинических наблюдений или использование неудовлетворите-льных референтных величин |
| 5 | Мнения экспертов без четкого критического анализа и обоснования | Мнения экспертов без четкого критического анализа и обоснования | Мнения экспертов без четкого критического анализа и обоснования | Мнения экспертов без четкого критического анализа и обоснования |
Примечания:
1. Под гомогенностью понимается однонаправленность и сходство выраженности изучаемых эффектов во всех исследованиях, вошедших в систематический обзор.
2. Принцип «все или никто» выполняется в тех случаях, когда без лечения погибают все пациенты, а на фоне лечения некоторые выживают или, наоборот, без изучаемого воздействия часть пациентов выживают, а на фоне этого воздействия погибают все.
3. Под «абсолютным SpPin» понимают результаты, свидетельствующие об очень высокой специфичности диагностического метода; под «абсолютным SnNout» понимают результаты, свидетельствующие об очень высокой его чувствительности.
4. Валидизирующее исследование направлено на оценку качества специфического диагностического теста на основании уже имеющихся сведений о принципиальной возможности его практического применения.
5. Эксплоративное исследование направлено на выявление значимых диагностических признаков и обоснование возможности практического применения теста как такового.
Таблица П2. Уровни убедительности рекомендаций
| Уровень убедительности | Основание рекомендации |
| A | все проанализированные публикации удовлетворяют 1 уровню доказательности |
| B | проанализированные публикации удовлетворяют 2 или 3 уровням доказательности или являются экстраполяцией исследований 1 уровня (использованием результатов исследований, полученных в одних клинических ситуациях, в отношении других ситуаций, отличных от оригинальных) |
| C | проанализированные публикации соответствуют 4 уровню доказательности или являются результатом экстраполяции исследований 2-3 уровня |
| D | проанализированные публикации соответствуют 5 уровню доказательности, дают противоречивую и неубедительную информацию |
Приложение А3. Связанные документы
Данные клинические рекомендации разработаны с учётом следующих нормативно-правовых документов:
Приложение Б. Алгоритмы ведения пациентов:
Алгоритм ведения (дети) 
Приложение В. Информация для пациента
Острые гнойные деструктивные пневмонии – это хирургическое заболевание, при котором несвоевременное оказание медицинской помощи может привести к развитию тяжелых осложнений и даже летальному исходу.
Родители должны знать, что осложненная пневмония развивается преимущественно у детей раннего возраста (до 5 лет). В случае продолжительной лихорадки (более 5 дней), даже при смене антибиотиков; возникновения у ребенка учащенного, затрудненного дыхания, наблюдаемое в состоянии покоя, нельзя заниматься самолечением, а необходимо срочно обратиться за медицинской помощью в медицинское учреждение или вызвать скорую помощь.
Приложение Г.
Антибактериальная терапия