флегмона поднижнечелюстной области код мкб 10
Флегмона
Общие сведения
Что такое флегмона? Флегмона (phlegmona) представляет собой острый гнойно-некротический разлитой процесс, развивающийся в подкожной, межфасциальной, межмышечной, периваскулярной/периневральной жировой клетчатке со склонностью к его распространению. Код флегмоны по МКБ 10: L03. Характерной особенностью флегмоны, отличающей ее от абсцесса является отсутствие четких границ (отсутствие пиогенной оболочки из слоя фиброзных волокон/грануляционной ткани), что способствует быстрому/обширному распространению гнойного процесса по клетчаточным пространствам с переходом на сухожилия, мышцы, кости и другие структуры.
Флегмона и абсцесс может развиваться как осложнение других гнойных процессов (карбункула, абсцесса, сепсиса), так и являться самостоятельным заболеванием. Как правило флегмоны локализуются в тех зонах, где имеются достаточные клетчаточные пространства, заполненные жировой тканью. В целом флегмоны делятся на поверхностные (подкожные/эпифасциальные) и глубокие (субфасциальные), однако ряд авторов среди субфасциальных флегмон отдельно выделяют флегмоны различных клетчаточных пространств, которые носят специальные названия, например паранефрит (флегмона околопочечной клетчатки), медиастинит (флегмона клетчатки средостенья), парапроктит (флегмона околопрямокишечной клетчатки) и др. Флегмоны могут быть самостоятельными заболеваниями или осложнениями других гнойных процессов.
Патогенез
Патогенез флегмон определяется видом возбудителя, местом его проникновения в организм и реакцией макроорганизма на его проникновение. Развитие и течение флегмон зависит от концентрации микрофлоры во входных воротах, анатомо-топографическими особенностями тканей, состояния органов и систем организма, а также общих/местных специфических неспецифических защитных факторов, которые и определяют характер воспалительной реакции.
Проникновение и размножение возбудителя вызывает реакцию тканей в виде экссудативного воспаления, то есть развивается серозная инфильтрация, однако экссудат очень быстро приобретает гнойный характер. Различают следующие переходящие одна в другую стадии патологического процесса: отек, инфильтрация тканей, гнойное расплавление, некроз. В случаях флегмоны не происходит ограничения гнойного очага с образованием грануляционного вала.
Классификация
Классификация флегмон базируется на нескольких признаках, согласно которым выделяют следующие виды флегмон.
Причины
Этиологическим фактором является преимущественно стафилококк, стрептококк, протей, кишечная палочка, анаэробная микрофлора. В случаях, когда флегмона развивается в виде осложнения какого-либо другого гнойного заболевания, то распространение инфекционного процесса происходит из непосредственно первичного очага через фасциальные влагалища и различные естественные отверстия или же лимфогенным/гематогенным путем.
Возникновению флегмоны и более тяжелому ее течению способствует снижение защитных функций организма, обусловленное иммунодефицитными состояниями, хроническими заболеваниями (туберкулез, сахарный диабет, болезни крови, истощение), хроническими интоксикациями (алкоголизм).
Симптомы
Общая симптоматика флегмон обусловлена явлениями интоксикации, а с учетом обширности процесса, симптомы интоксикации обычно сильно выражены и проявляются резкой слабостью, ознобом, жаждой, головной болью, быстрым повышением температуры до 39-40°С. При этом, для глубоких флегмон характерно более яркая выраженность и ранее появление общих симптомов. Состояние быстро ухудшается, возможно снижение артериального давления, одышка, частый слабый пульс, уменьшение мочеотделения, появляется желтушность кожных покровов и синюшность конечностей. При поверхностной флегмоне появляется краснота и отек в зоне поражения, отмечается увеличение регионарных лимфоузлов, а при флегмоне конечности, они увеличиваются в объеме.
При пальпации флегмоны отмечается неподвижное, резко болезненное, горячее на ощупь образование с лоснящейся кожей над ним, не имеющее четких границ. Движения болезненны, и боль усиливается при изменении положения тела. В дальнейшем в области воспаления происходит размягчение мягких тканей и формируется гнойная полость, гной из которой может как прорваться наружу с образованием свища, так и распространяться на прилегающие ткани, вызывая воспалительный процесс. Для острой флегмоны характерен быстрый прогресс, сопровождающийся вовлечением в патологический процесс новых участков жировой клетчатки и анатомических образований, расположенных рядом, что сопровождается тяжелой интоксикацией.
Каждая из форм флегмоны (в зависимости от характера эксудата) имеет свое специфическое течение:
Рассмотрим общие и местные проявления флегмоны в зависимости от ее локализации.
Флегмоны верхних конечностей
Наиболее часто на верхних конечностях встречаются флегмона кисти. Выделяют флегмону тенара (возвышение в основании большого пальца)/гипотенара; над- подапоневротическую флегмону срединного ладонного пространства; U-образную (перекрестную флегмону); комиссуральную флегмону (в дистальной части ладони); над- подапоневротическую флегмону тыла кисти.
Флегмона области тенара — пациенты жалуются на отек, боль и покраснение кожи в области тенара. При пальпации этой зоны резкая болезненность, также болезненны движения в первом пальце. Из общих проявлений — субфебрильная температура тела.
Флегмона гипотенара — проявляется болезненностью и напряжением тканей при пальпации, умеренно выраженным отеком, гиперемией. Боли усиливаются при движении V пальца. Явления выраженной интоксикации отсутствуют.
Комиссуральная флегмона — чаще развивается при появлении трещин омозоленной/грубой кожи ладони в области пястно-фаланговых сочленений. Воспалительный очаг локализуется в комиссуральных пространствах 2-5 пальцев. Характерны отек дистальной части двух поверхностей кисти и выраженные боли, пальцы, расположенные по соседству с гнойным очагом согнуты в межфаланговых суставах и несколько разведены, а их разгибание из-за натяжения воспаленного апоневроза ладони болезненно.
Флегмоны срединного пространства. Кожа центральной части ладони выбухает, напряжена, при пальпации резко болезненная. Особенно выражен отек со стороны тыла кисти. Значительное усиление боли вызывает попытка активного/пассивного разгибания 2-5 пальцев. При запоздалом лечении могут осложняться прорывом гнойного содержимого в щель тенара. Воспалительный процесс сопровождается головными болями, повышением температуры тела, изменениями со стороны периферической белой крови.
U-образная флегмона. Относится к наиболее тяжелой форме флегмоны кисти. Представляет совместное поражение локтевой/лучевой синовиальных сумок ладони. Пальцы незначительно приведены к ладони, активные/пассивные движения значительно усиливают боль. При пальпации выраженная болезненность в проксимальной части кисти и в зоне проекции сухожилий сгибателей 1 и 5 пальцев. Сопровождаются выраженной интоксикацией (общая слабость, головная боль, высокая температура тела). Представляет особую опасность из-за высокого риска распространения гнойно-воспалительного процесса на все клеточное и фасциальное пространство кисти.
Подкожная флегмона. Подкожная флегмона тыльной поверхности — наиболее легкая форма флегмоны кисти. Гиперемия и отек тканей носят разлитой характер и трудно установить границы гнойного очага. Общее состояние практически не страдает.
Подапоневротическая флегмона. При пальпации определяется разлитая болезненность более плотного инфильтрата, сопровождающегося гиперемией/отеком тыльной поверхности кисти. Могут присутствовать симптомы интоксикации.
Флегмоны нижних конечностей (флегмоны бедра, голени, стопы, подколенной ямки)
Флегмона бедра — поверхностные флегмоны бедра с локализацией в бедренном треугольнике сопровождаются высоким риском распространения гнойного воспалительного процесса по глубоким межмышечным пространствам/по лимфатическим путям и через поверхностную фасцию с формированием глубоких флегмон бедра.
Флегмона голени. Локализуются преимущественно в переднем, заднем и наружном фасциальном ложе. Для глубокой флегмоны бедра и голени характерна общая симптоматика в виде озноба, вялости, потере аппетита, общей слабости, разлитой боли в месте локализации и повышение температуры тела до высоких цифр, увеличение и болезненность близлежащих лимфатических узлов. Начало острое, характерно быстрое развивитие. Местно: отёк и напряжение тканей (кожи.) В результате нарушения венозного оттока конечность существенно увеличивается в объёме. При поверхностной флегмоне можно отметить припухлость и гиперемию кожи, а также симптом флюктуации.
Флегмоны подколенной ямки. В большинстве случаев это аденофлегмона, поскольку их источником является воспаления подколенных лимфатических узлов с образованием гноя. Аденофлегмоны подколенной ямки как правило возникают в результате гноящихся ран в области ахиллова сухожилия/задненаружном отделе пяточной области. Пальпаторно — локальное повышение температуры, пальпируется очаг размягчения. Страдает функция сгибания ноги в коленном суставе, конечность принимает вынужденное положение и боли усиливаются при движениях.
Флегмона стопы. Наиболее часто флегмоны стопы возникают при проникающих через апоневроз повреждениях подошвы (глубокие подапоневротические флегмоны). При этом, в процесс часто вовлекаются пальцевые фаланги, плюсневые кости и суставы стопы с развитием гнойных артритов и остеомиелита костей стопы. Проявляется резкой болезненностью при наступлении на стопу, припухлостью, болезненностью при пальпации. Страдает общее состояние. Тыльные субфасциальные флегмоны стопы локализуются в клетчаточном пространстве между тыльной и собственной мышечной фасциями стоп. Проявляются припухлостью в месте локализации, гиперемией и болезненностью при надавливании.
Флегмона шеи. Флегмоны шеи относятся к тяжелым заболеваниям, требующих немедленной госпитализации. Ниже приведено фото флегмоны шеи.
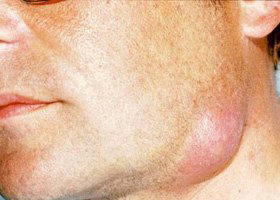
Клинически они проявляются общим недомоганием, головными болями, повышением температуры тела до 38-40°С. В крови лейкоцитоз и сдвиг влево лейкоцитарной формулы. При отсутствии адекватного/своевременного лечения они могут распространяться на лицо.
Особую опасность представляют гнилостно-некротические флегмоны лица и шеи. Чаще инфекционный процесс распространяется из полости рта (фарингит, ларингит, кариесе зубов).
Глубокая флегмона шеи наиболее опасное заболевание, поскольку некротические процессы могут распространяться в клетчатку средостения с последующим развитием медиастинита. Из-за отсутствия четких диагностических признаков заболевания, поскольку очаг локализуется под глубокой фасцией шеи и диагностика глубокой флегмоны шеи часто вызывает затруднения.
Флегмоны лица
Флегмоны челюстно-лицевой области условно можно разделить на две группы в зависимости от источника их возникновения: одонтогенные (основная причина заболевания пародонта, костной ткани твердых тканей зуба) и неодонтогенные (обусловленные инфицированием тканей в результате с механической травмы, тонзиллитом, ринитом, отитом). В зависимости от локализации флегмоны выделяются:
К общеклиническим проявлениям и флегмон челюстно-лицевой области относят явление выраженной интоксикации (потеря аппетита, общая слабость, ознобы, потливость, учащение дыхания/пульса), изменения в периферической крови, нарушение терморегуляции (повышение температуры до 39-40°С); явления токсического нефрита.
Местная воспалительная реакция проявляется в виде гиперемии, инфильтрата и отека в месте локализации флегмоны. Характерным является нарушение подвижности нижней челюсти в той или иной мере, вплоть до развития воспалительной контрактуры, нарушение слюноотделения, расстройство артикуляции, речи, реже — дыхания, резкая болезненность/нарушение акта жевания. Разнообразие клинической картины определяется локализацией флегмоны и ее распространённостью (в одном/двух-трех клетчаточных пространствах). Распространенные флегмоны характеризуются быстро прогрессирующим тяжелым течением, а эндогенная интоксикация нарастает по мере увеличения объема гнойного процесса.
Хроническая флегмона развивается при высокой сопротивляемости организма пациента на фоне микрофлоры с низкой вирулентностью и сопровождается формированием плотного, деревянистого инфильтрата.
Анализы и диагностика
Для диагностики флегмон из инструментальных методов используется УЗИ. Дифференциальная диагностика проводится с рожистым воспалением, тромбозом глубоких артериальных/венозных сосудов, остеомиелитом.
Лечение флегмоны
Как ее лечить флегмону? Независимо от локализации патологического процесса пациенту показан постельный режим. В стадии серозно-инфильтративной проводят консервативное лечение антибактериальными препаратами.
Местно: полуспиртовые компрессы с раствором Димексида, повязки на пораженную область с мазью Левомеколь. При выраженной интоксикации проводится дезинтоксикационная терапия. При необходимости назначают иммуномодулирующие препараты, витамины, общеукрепляющие средства и проводят симптоматическую терапию.
При локализации флегмоны на конечностях (флегмона стопы, кисти, бедра, голени и др.) показана иммобилизация конечности. При переходе процесса в гнойно-некротическую форму показано вскрытие флегмоны под общей анестезией и дренирование клетчаточных пространств.
Острый гнойный периостит челюстей
Общая информация
Краткое описание
Острый одонтогенный периостит — это серозное или гнойное воспаление периоста (надкостницы), при котором зона первичного инфекционно-воспалительного процесса в челюсти ограничена пределами пародонта пораженного зуба.
Название протокола: Острый гнойный периостит челюстей.
Код протокола:
Код(ы) МКБ-10:
К10.2 Воспалительные заболевания челюстей.
Категория пациентов: дети и взрослые.
Пользователи протокола: врачи челюстно-лицевые хирурги.
Оценка на степень доказательности приводимых рекомендаций.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты. | |||||||||||||||||||||||||
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с не высоким (+) риском систематической ошибки. | |||||||||||||||||||||||||
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). | |||||||||||||||||||||||||
| D | Описание серии случаев или неконтролируемое исследование, или мнение экспертов. | |||||||||||||||||||||||||
| № | Нозология | Основные клинические дифференциально-диагностические критерии |
| 1. | Острый периодонтит | локализуется в пределах одного зуба, характеризуется резкими болями при каждом прикосновении к «причинному» зубу, десна вокруг пораженного зуба только иногда незначительно припухает и краснеет, не вызывает коллатерального отека |
| 2. | Острый одонтогенный остеомиелит | гиперемия, отечность, инфильтрация мягких тканей альвеолярного отростка или альвеолярной части челюсти с обеих сторон (муфтообразный отек), более выраженные симптомы интоксикации, подвижность соседних интактных зубов, гноетечение из пародонтальных карманов «причинного» и соседних зубов. |
| 3. | Острый верхнечелюстной синусит | Затрудненное носовое дыхание на пораженной стороне, гноетечение из носовых ходов, головные боли, более выраженные симптомы интоксикации. |
Лечение
Цели лечения:
· ликвидация воспалительного очага;
· купирование симптомов интоксикации;
· восстановление функции челюстей;
· профилактика осложнений.
Тактика лечения [1,6,7,10,11,12].
1. Клинико-рентгенологическое обследование;
2. Оперативное лечение;
3. Медикаментозное лечение;
4. Профилактические мероприятия;
5. Другие виды лечения (физиолечение, ЛФК, массаж и др).
Медикаментозное лечение:
Другие виды лечения:
Другие виды лечения, оказываемые на амбулаторном уровне:
· лечение «причинного» зуба.
Другие виды лечения, оказываемые на стационарном уровне:
· физиолечение (УВЧ-терапия, электрофорез, УФО).
Другие виды лечения, оказываемые на этапе скорой неотложной помощи: нет.
Хирургическое вмешательство:
Хирургическое вмешательство, оказываемое в амбулаторных условиях: нет.
Дальнейшее ведение:
· физиолечение (УЗТ, электрофорез);
· дыхательная гимнастика.
Индикаторы эффективности лечения:
· отсутствие воспаления в надкостнице;
· отсутствие воспалительных осложнений;
· восстановление функции полного открывания рта, жевания, глотания.
Препараты (действующие вещества), применяющиеся при лечении
| Амоксициллин (Amoxicillin) |
| Ванкомицин (Vancomycin) |
| Ибупрофен (Ibuprofen) |
| Кетопрофен (Ketoprofen) |
| Клавулановая кислота (Clavulanic acid) |
| Линкомицин (Lincomycin) |
| Метронидазол (Metronidazole) |
| Парацетамол (Paracetamol) |
| Трамадол (Tramadol) |
| Тримеперидин (Trimeperidine) |
| Цефазолин (Cefazolin) |
| Цефтазидим (Ceftazidime) |
| Цефуроксим (Cefuroxime) |
| Ципрофлоксацин (Ciprofloxacin) |
| Этамзилат (Etamsylate) |
Госпитализация
Показания для госпитализации.
Показания для экстренной госпитализации:
· повышение температуры тела;
· боль и припухлость мягких тканей;
· сглаженность переходной складки;
· слизистая оболочка переходной складки полости рта гиперемирована, отечна, напряжена;
· нарушение функции жевания;
Показания для плановой госпитализации: нет.
Профилактика
Информация
Источники и литература
Информация
Указание на отсутствие конфликта интересов: нет.
Рецензент: Нурмаганов Серик Балташевич – доктор медицинских наук, профессор, врач челюстно-лицевой хирург высшей категории, заведующий кафедрой стоматологии постдипломного образования РГП на ПХВ «Казахский национальный медицинский университет имени С.Д. Асфендиярова».
Условия пересмотра протокола: пересмотр протокола через 3 года и/или при появлении новых методов диагностики/ лечения с более высоким уровнем доказательности.
Абсцесс кожи лица. Флегмона лица.Флегмона и абсцесс полости рта.. Клинические рекомендации.
Абсцесс кожи лица. Флегмона лица.Флегмона и абсцесс полости рта.
Оглавление
Ключевые слова
Список сокращений
КТ – Компьютерная томография
МКБ 10 – Международная классификация болезней 10 пересмотра
МРТ- магнитно-резонансная томография
ПТИ – Протромбиновый индекс
СОЭ – скорость оседания эритроцитов
УЗИ – Ультразвуковое исследование
RW – реакция Вассермана
HBS Ag – антиген гепатита В
ЧЛО – челюстно-лицевая область
Термины и определения
1. Краткая информация
1.1 Определение
1.2 Этиология и патогенез
Воспалительные заболевания челюстно-лицевой области, как правило, имеют инфекционную природу. В зависимости от локализации «входных ворот» для микроорганизмов различают одонтогенные, стоматогенные, риногенные, тонзилогенные, отогенные, дерматогенные острые и хронические воспалительные процессы челюстно-лицевой области.
Одонтогенная микрофлора полости зуба по корневому каналу распространяется в околоверхушечный периодонт, а зачем в окружающие зуб ткани. Именно такой — одонтогенный — путь инфицирования наблюдается в 98% случаев всех абсцессов и флегмон ЧЛО, и только у 2% причиной является неодонтогенная инфекция, когда распространение микрофлоры в ЧЛО происходит гематогенным, лимфогенным и контактным путем из других анатомических областей.
В развитии острого гнойно-воспалительного заболевания челюстно-лицевой области существует несколько теорий (инфекционно-эмболическая или сосудистая теория [Бобров А. А., 1889; Лексер, 1894], аллергическая теория [Дерижанов С. М., 1940; Снежко Я. М., 1951 и др.], нервно-рефлекторная теория [Семенченко Г. И., 1958] и др.).
В последние годы отмечено, что в механизме развития микробного воспаления важная роль принадлежит сенсибилизации организма, в основе которой лежит выработка специфических антител в ответ на постоянное поступление в ткани антигенов, какими являются условно-патогенные и непатогенные микробные клетки, а также продукты их жизнедеятельности. В большинстве случаев развитие острых воспалительных процессов происходит на фоне существования хронических очагов одонтогенной инфекции, при обострении хронического воспалительного процесса. Одним из важных факторов, способствующих началу обострения, является повышение суммарного повреждающего эффекта (вирулентности) микрофлоры. Это обусловлено повышением патогенных свойств бактерий в данной ассоциации или увеличением количества микробов. Это наблюдается в случае нарушения оттока экссудата из очага хронической инфекции, таким образом, увеличивается количество микробов и продуктов их жизнедеятельности в очаге, возрастает давление экссудата, что приводит к распространению инфекционного начала за пределы демаркационной зоны. Распространению инфекции за пределы демаркационной зоны могут способствовать повреждения соединительно-тканой капсулы при травме или оперативном вмешательстве. Как правило, развитие одонтогенных флегмон ЧЛО на фоне существующих очагов хронической инфекции происходит после физического или эмоционального переутомления, переохлаждения, перегревания, а также после перенесенных заболеваний, особенно инфекционных.
При нарушении микроциркуляции и окислительно-восстановительных процессов в зоне воспаления происходит снижение резистентности тканей к инфекции. Причина возникновения нарушения микроциркуляции – непосредственное повреждение эндотелия капилляров комплексами антиген-антитело, которые фиксируются на клеточных мембранах, а затем фагоцитируются нейтрофильными лейкоцитами. В результате повреждения клеток освобождаются лизосомальные ферменты, медиаторы воспаления и происходит активация кинин-калликреиновой системы. Образующиеся медиаторы влияют на тонус и проницаемость сосудов микроциркуляторного русла, реологические свойства крови, состояние свертывающей и фибринолитической систем. Повышается коагуляционный потенциал в виде гиперкоагуляции, гиперфибриногенемии с депрессией фибринолитической системы, нарастанием толерантности плазмы к гепарину. Ухудшение реологических свойств крови и замедление скорости объемного кровотока может быть причиной внутрисосудистого свертывания крови с полным или частичным нарушением микроциркуляции. Нарушение микроциркуляции может быть вызвано сдавлением сосудов воспалительным инфильтратом или экссудатом.
Формирование абсцесса начинается с серозной инфильтрации подкожной жировой клетчатки, которая быстро расплавляется с образованием гнойного экссудата. Развитие флегмоны лица начинается с нарушений микроциркуляции, отёка и образования серозного, а затем гнойного выпота в толще жировой клетчатки. При гнилостно-некротическом характере поражения происходит образование сливных зон некроза, расплавления фасциальной и мышечной ткани с выраженными некробиотическими изменениями. Таким образом, тяжесть воспалительного процесса и объем поражения зависят от вирулентности и токсичности микроорганизмов, их количества, реактивности организма и степени трофических расстройств.
1.3 Эпидемиология
Больные с воспалительной патологией составляют от 40 до 60% пациентов, обращающихся за стационарной стоматологической помощью. Среди них подавляющее большинство (60-80%) страдает флегмонами лица и шеи. В 3-28% случаев флегмоны ЧЛО и шеи имеют тенденцию к прогрессированию процесса, что нередко приводит к развитию таких грозных осложнений, как медиастинит, сепсис, менингит, менингоэнцефалит, тромбоз вен лица и синусов головного мозга, представляющих угрозу для жизни больного. Смертность при распространенных флегмонах лица и шеи составляет от 28 до 50%.
1.4. Кодирование по МКБ 10
L 02.0 – Абсцесс кожи, фурункул и карбункул лица
L 03.2 – Флегмона лица
К 12.2 – Флегмона и абсцесс полости рта
1.5 Классификация
Топографо-анатомическая классификация
абсцессов и флегмон клетчаточных пространств
челюстно-лицевой области
I. Абсцессы и флегмоны клетчаточных пространств, прилежащих к верхней челюсти:
II. Абсцессы и флегмоны клетчаточных пространств, прилежащих к нижней челюсти:
III. Абсцессы и флегмоны клетчаточных пространств, куда процесс распространяется по протяжению:
А. От верхней челюсти:
А. От нижней челюсти:
1) Позадичелюстная область.
2) Корень и спинка языка
IV. Флегмона дна полости рта разделяют на флегмоны подъязычных областей, флегмоны собственно дна полости рта.
По тяжести течения болезни больных с флегмонами условно делят на 3 группы (А.А. Тимофеев 2007):
1-я (легкая) – больные с флегмонами локализованными в одной анатомической области;
2-я (средней тяжести)- больные с флегмонами, локализованными в двух и более анатомической областях;
3-я – тяжелобольные с флегмонами мягких тканей дна полости рта, шеи, половины лица, а также, сочетание флегмоны височной области с подвисочной и крылонёбной ямками.
Диагноз абсцесс или флегмона ЧЛО (челюстно-лицевой области) является клиническим и устанавливается на основании жалоб больного и анамнеза заболевания, визуального осмотра, клинических, лабораторных и инструментальных методов исследований.
2.1 Жалобы и анамнез
Уровень убедительности рекомендации D (уровень достоверности доказательств 4)
Комментарии: В первую очередь, необходимо выяснить, не предшествовало ли воспалительному процессу заболевание зубов или проводилось удаление зуба.
Уровень убедительности рекомендации D (уровень достоверности доказательств 4)
2.2 Физикальное обследование
Уровень убедительности рекомендации D (уровень достоверности доказательств 4)
Комментарии: Клинически диагностика флегмон проводится по выявлению основных признаков: 1) признак «причинного зуба», являющегося источником инфекции, характерной локализации; 2) признак выраженности воспалительного инфильтрата, наиболее чётко визуально определяется при флегмонах поверхностной локализации. Обычно определяется при пальпации и служит достоверным признаком поражения конкретного пространства; 3) признак нарушения двигательной функции нижней челюсти, выражен у большинства глубоких флегмон области рта; 4) признак нарушения функций глотания и дыхания. Характерен для флегмон крыловидно-челюстного пространства, окологлоточного пространства и дна полости рта; 5) признак изменения общего состояния и лабораторных показателей: повышение температуры тела носит фебрильный характер (38° и выше), пульс частый, нарушается внешнее дыхание, лейкоцитоз до 10-12*10 9 и более, сдвиг лейкоцитарной формулы влево, лимфоцитопения, повышение СОЭ. Повышается С-реактивный белок, в моче появляются альбумины. Развивается ацидоз, отмечаются нарушения антитоксической функции печени, нарастает остаточный азот.
Уровень убедительности рекомендации D (уровень достоверности доказательств 4)
Уровень убедительности рекомендации D (уровень достоверности доказательств 4)
Комментарии: При остром воспалительном заболевании ЧЛО общее состояние страдает значительно, имеется слабость, повышение температуры, боли в челюстях, состояние быстро ухудшается при распространении воспалительных явлений.
Уровень убедительности рекомендации С (уровень достоверности доказательств 3)
Комментарии: Пациенты обычно находятся в сидячем положении или позе эмбриона (лежа на правом боку). Данные вынужденнные положения больного могут быть обусловлены распространением гнойного экссудата на шею и в средостение. При осмотре пациент не может лежать на спине из-за затрудненного дыхания и глотания. Данные клинические симптомы особенно характерны при гнилостно-некротических процессах ЧЛО.
Уровень убедительности рекомендации D(уровень достоверности доказательств 4)
Комментарии: В процессе топической диагностики можно выделить два этапа. Первый этап — определение отдела, зоны в которой локализуется инфекционно-воспалительный процесс. Для абсцессов и флегмон, локализующихся в поверхностных областях, характерна выраженность классических местных признаков воспалительного процесса в виде припухлости тканей соответствующей области, покраснения кожи и слизистой оболочки над очагом воспаления за счет гиперемии, местное повышение температуры тканей, изменение тургора тканей. В то же время другие признаки воспаления в виде боли, нарушения функции выражены в меньшей степени. При локализации абсцессов и флегмон в глубокой области соотношение выраженности перечисленных выше симптомов меняется — на первое место выдвигаются жалобы на боль, соответствующую по локализации месту расположения гнойно-воспалительного очага, и нарушение функции глотания, жевания, речеобразования, дыхания из-за боли, воспалительной контрактуры жевательных мышц, сужения просвета ротоглотки. Остальные симптомы воспаления (припухлость, покраснение покровов, повышение температуры тканей над очагом воспаления) выявляются, в основном, при осмотре и обследовании полости рта.
Уровень убедительности рекомендации В (уровень достоверности доказательств 3)
Комментарии: Второй этапом топической диагностики — уточнение, в какой анатомической области (областях), клетчаточном пространстве локализуется гнойно-воспалительный очаг. Основана эта диагностика на выявлении места расположения воспалительного инфильтрата, зоны гиперемии кожного покрова или слизистой оболочки, а также на оценке локализации и выраженности болевого синдрома (боль в покое, при пальпации, зона иррадиации боли) и характера нарушения функции: глотания, жевания, дыхания, двигательной функции нижней челюсти. При топической диагностике абсцессов и флегмон головы и шеи необходимо пунктировать очаг воспаления (данный метод доступен любому врачу, технически не сложен, не требует дополнительной аппаратуры и достаточно информативен: позволяет уточнить не только локализацию очага, но и характер воспалительного процесса (серозный, гнойный), что имеет важное значение при решении вопроса о характере и объеме хирургического вмешательства).
Уровень убедительности рекомендации В (уровень достоверности доказательств 2).
Комментарии: При распространенных флегмонах и их осложнениях важно выполнять рутинные методы контроля гемодинамики определением показателей кровообращения — объема циркулирующей крови, минутного и ударного объемов сердца, времени кровотока, общего периферического сосудистого сопротивления (и обменных процессов), содержания общего циркулирующего белка, альбуминов, органоспецифических ферментов, системы гемокоагуляции, электролитного баланса и КОС крови.
Комментарии: терапевт оценивает общесоматический статус больного, определяет показания к проведению дополнительных методов исследований (ЭКГ-, АД- мониторирование и т.д.).
Комментарии: осмотр глазного дна является неинвазивным способом, позволяющим выявить признаки внутричерепной гипертензии. Офтальмолог выявляет признаки атрофии зрительного нерва и отека диска зрительного нерва, зрительные нарушения, которые могут свидетельствовать о развитии внутричерепных осложнений.
Комментарии: невролог оценивает неврологический статус, определяет показания к проведению нейрофизиологических исследований, ЭЭГ при подозрении на осложнения.
Комментарии: оториноларинголог оценивает состояние и предупреждает развитие осложнений со стороны ЛОР органов, определяет показания к трахеостомии совместно с челюстно-лицевым хирургом.
Комментарии: перед любым оперативным вмешательством оценивается степень анестезиологического риска, определяется подготовка больного к наркозу.
2.3 Лабораторная диагностика.
Комментарии: перед хирургическим вмешательством проводится:
Уровень убедительности рекомендации В (уровень достоверности доказательств 2).
Комментарии: Микробиологическая диагностика важна для определения видов микробных возбудителей, их свойств, уровня концентрации, а также чувствительности инфекционных агентов к антибактериальным лекарственным препаратам. Однако традиционные методы дают возможность получить результат на 2—7-е сутки. Более перспективны, особенно в специализированных клиниках, ускоренные методы — кассетный микрометод и в полужидкой среде, которые позволяют подтвердить микробиологический диагноз и получить антибиотикограмму через 6—12 ч для аэробов и факультативных анаэробов и через 1—3 суток для других анаэробов.
Уровень убедительности рекомендации В (уровень достоверности доказательств 1).
Комментарии: Большое значение для установления диагноза и прогноза заболевания имеют исследования крови и мочи. Их показатели отличаются большим многообразием, но из них наиболее значимы в гемограмме — количественный и качественный состав белой крови и скорость оседания эритроцитов; в анализе мочи — наличие белка, клеток крови, дегенеративных клеток почечного эпителия. Указанные изменения белой крови, СОЭ, мочи также в соответствии с общей и местной картиной болезни помогают диагностике воспалительного процесса. Особенно важны эти данные при несоответствии общей невыраженной и местной выраженной клинической картине флегмоны, а также в случаях распространения флегмон и развития их осложнений.
Уровень убедительности рекомендации А (уровень достоверности доказательств 1).
Комментарии: В диагностике гнойных воспалительных заболеваний околочелюстных мягких тканей большое значение имеют показатели реактивности организма. Среди них наиболее информативны данные лейкоцитарного индекса интоксикации (ЛИИ), иммунологические показатели, показатели биохимического исследования крови — белков, ферментов, электролитного обмена и др. Сопоставление этих данных с клинической картиной болезни позволяет правильно их толковать для оценки защитных реакций организма, степени интоксикации. Исследования крови и мочи необходимо сопоставлять с общей и местной картиной заболевания — для определения типа воспалительной реакции (нормергический, гиперергический, гипергический). Дополнить эти данные могут иммунологические показатели.
Уровень убедительности рекомендации В (уровень достоверности доказательств 2).
Комментарии: при прогрессировании воспалительного процесса и отрицательной динамике несмотря на проводимое лечение (подозрение на сепсис), необходимо выполнить посевы крови.
2.4.Инструментальная диагностика.
Уровень убедительности рекомендации D (уровень достоверности доказательств 4).
Комментарии: при обследовании и на этапах лечения рекомендуются исследования:
Уровень убедительности рекомендации В (уровень достоверности доказательств 2).
Комментарии: В комплексном обследовании следует проводить рентгенологическое исследование, позволяющее уточнить одонтогенный источник инфекции, дифференцировать гнойный процесс мягких тканей от опухолей, а при длительности заболевания выявить развитие вторичного кортикального остеомиелита.
Уровень убедительности рекомендации В (уровень достоверности доказательств 2).
Комментарии: В комплексном обследовании для более точной диагностики распространенных флегмон и их осложнений применяют компьютерную томографию (КТ), позволяющую установить изменения в костной ткани, неоднородность мышечных структур и жировой ткани, границы инфильтрата независимо от изменений на коже, включения воздуха в измененных клетчаточных пространствах. При МРТ можно увидеть ранние (развившиеся в течение 1-5 дней после начала болезни) воспалительные изменения в костном мозге и мягких тканях, МРТ позволяет оценить область распространения патологического процесса, благодаря тому, что визуализируется ч?ткая граница между краем кости и зоной от?ка или инфильтрации мягких тканей.
Уровень убедительности рекомендации В (уровень достоверности доказательств 2).
Комментарии: УЗИ позволяет на ранней стадии заболевания выявить от?к и инфильтративные изменения в мышцах, а также скопления жидкости в тканях. В комплексном обследовании при распространенных гнойных заболеваниях лица используют ультразвуковую биолокацию в целях диагностики медиастенита.
2. Диагностика
2. Диагностика.
Диагноз абсцесс или флегмона ЧЛО (челюстно-лицевой области) является клиническим и устанавливается на основании жалоб больного и анамнеза заболевания, визуального осмотра, клинических, лабораторных и инструментальных методов исследований.
2.1 Жалобы и анамнез
Уровень убедительности рекомендации D (уровень достоверности доказательств 4)
Комментарии: В первую очередь, необходимо выяснить, не предшествовало ли воспалительному процессу заболевание зубов или проводилось удаление зуба.
Уровень убедительности рекомендации D (уровень достоверности доказательств 4)
2.2 Физикальное обследование
Уровень убедительности рекомендации D (уровень достоверности доказательств 4)
Комментарии: Клинически диагностика флегмон проводится по выявлению основных признаков: 1) признак «причинного зуба», являющегося источником инфекции, характерной локализации; 2) признак выраженности воспалительного инфильтрата, наиболее чётко визуально определяется при флегмонах поверхностной локализации. Обычно определяется при пальпации и служит достоверным признаком поражения конкретного пространства; 3) признак нарушения двигательной функции нижней челюсти, выражен у большинства глубоких флегмон области рта; 4) признак нарушения функций глотания и дыхания. Характерен для флегмон крыловидно-челюстного пространства, окологлоточного пространства и дна полости рта; 5) признак изменения общего состояния и лабораторных показателей: повышение температуры тела носит фебрильный характер (38° и выше), пульс частый, нарушается внешнее дыхание, лейкоцитоз до 10-12*10 9 и более, сдвиг лейкоцитарной формулы влево, лимфоцитопения, повышение СОЭ. Повышается С-реактивный белок, в моче появляются альбумины. Развивается ацидоз, отмечаются нарушения антитоксической функции печени, нарастает остаточный азот.
Уровень убедительности рекомендации D (уровень достоверности доказательств 4)
Уровень убедительности рекомендации D (уровень достоверности доказательств 4)
Комментарии: При остром воспалительном заболевании ЧЛО общее состояние страдает значительно, имеется слабость, повышение температуры, боли в челюстях, состояние быстро ухудшается при распространении воспалительных явлений.
Уровень убедительности рекомендации С (уровень достоверности доказательств 3)
Комментарии: Пациенты обычно находятся в сидячем положении или позе эмбриона (лежа на правом боку). Данные вынужденнные положения больного могут быть обусловлены распространением гнойного экссудата на шею и в средостение. При осмотре пациент не может лежать на спине из-за затрудненного дыхания и глотания. Данные клинические симптомы особенно характерны при гнилостно-некротических процессах ЧЛО.
Уровень убедительности рекомендации D(уровень достоверности доказательств 4)
Комментарии: В процессе топической диагностики можно выделить два этапа. Первый этап — определение отдела, зоны в которой локализуется инфекционно-воспалительный процесс. Для абсцессов и флегмон, локализующихся в поверхностных областях, характерна выраженность классических местных признаков воспалительного процесса в виде припухлости тканей соответствующей области, покраснения кожи и слизистой оболочки над очагом воспаления за счет гиперемии, местное повышение температуры тканей, изменение тургора тканей. В то же время другие признаки воспаления в виде боли, нарушения функции выражены в меньшей степени. При локализации абсцессов и флегмон в глубокой области соотношение выраженности перечисленных выше симптомов меняется — на первое место выдвигаются жалобы на боль, соответствующую по локализации месту расположения гнойно-воспалительного очага, и нарушение функции глотания, жевания, речеобразования, дыхания из-за боли, воспалительной контрактуры жевательных мышц, сужения просвета ротоглотки. Остальные симптомы воспаления (припухлость, покраснение покровов, повышение температуры тканей над очагом воспаления) выявляются, в основном, при осмотре и обследовании полости рта.
Уровень убедительности рекомендации В (уровень достоверности доказательств 3)
Комментарии: Второй этапом топической диагностики — уточнение, в какой анатомической области (областях), клетчаточном пространстве локализуется гнойно-воспалительный очаг. Основана эта диагностика на выявлении места расположения воспалительного инфильтрата, зоны гиперемии кожного покрова или слизистой оболочки, а также на оценке локализации и выраженности болевого синдрома (боль в покое, при пальпации, зона иррадиации боли) и характера нарушения функции: глотания, жевания, дыхания, двигательной функции нижней челюсти. При топической диагностике абсцессов и флегмон головы и шеи необходимо пунктировать очаг воспаления (данный метод доступен любому врачу, технически не сложен, не требует дополнительной аппаратуры и достаточно информативен: позволяет уточнить не только локализацию очага, но и характер воспалительного процесса (серозный, гнойный), что имеет важное значение при решении вопроса о характере и объеме хирургического вмешательства).
Уровень убедительности рекомендации В (уровень достоверности доказательств 2).
Комментарии: При распространенных флегмонах и их осложнениях важно выполнять рутинные методы контроля гемодинамики определением показателей кровообращения — объема циркулирующей крови, минутного и ударного объемов сердца, времени кровотока, общего периферического сосудистого сопротивления (и обменных процессов), содержания общего циркулирующего белка, альбуминов, органоспецифических ферментов, системы гемокоагуляции, электролитного баланса и КОС крови.
Комментарии: терапевт оценивает общесоматический статус больного, определяет показания к проведению дополнительных методов исследований (ЭКГ-, АД- мониторирование и т.д.).
Комментарии: осмотр глазного дна является неинвазивным способом, позволяющим выявить признаки внутричерепной гипертензии. Офтальмолог выявляет признаки атрофии зрительного нерва и отека диска зрительного нерва, зрительные нарушения, которые могут свидетельствовать о развитии внутричерепных осложнений.
Комментарии: невролог оценивает неврологический статус, определяет показания к проведению нейрофизиологических исследований, ЭЭГ при подозрении на осложнения.
Комментарии: оториноларинголог оценивает состояние и предупреждает развитие осложнений со стороны ЛОР органов, определяет показания к трахеостомии совместно с челюстно-лицевым хирургом.
Комментарии: перед любым оперативным вмешательством оценивается степень анестезиологического риска, определяется подготовка больного к наркозу.
2.3 Лабораторная диагностика.
Комментарии: перед хирургическим вмешательством проводится:
Уровень убедительности рекомендации В (уровень достоверности доказательств 2).
Комментарии: Микробиологическая диагностика важна для определения видов микробных возбудителей, их свойств, уровня концентрации, а также чувствительности инфекционных агентов к антибактериальным лекарственным препаратам. Однако традиционные методы дают возможность получить результат на 2—7-е сутки. Более перспективны, особенно в специализированных клиниках, ускоренные методы — кассетный микрометод и в полужидкой среде, которые позволяют подтвердить микробиологический диагноз и получить антибиотикограмму через 6—12 ч для аэробов и факультативных анаэробов и через 1—3 суток для других анаэробов.
Уровень убедительности рекомендации В (уровень достоверности доказательств 1).
Комментарии: Большое значение для установления диагноза и прогноза заболевания имеют исследования крови и мочи. Их показатели отличаются большим многообразием, но из них наиболее значимы в гемограмме — количественный и качественный состав белой крови и скорость оседания эритроцитов; в анализе мочи — наличие белка, клеток крови, дегенеративных клеток почечного эпителия. Указанные изменения белой крови, СОЭ, мочи также в соответствии с общей и местной картиной болезни помогают диагностике воспалительного процесса. Особенно важны эти данные при несоответствии общей невыраженной и местной выраженной клинической картине флегмоны, а также в случаях распространения флегмон и развития их осложнений.
Уровень убедительности рекомендации А (уровень достоверности доказательств 1).
Комментарии: В диагностике гнойных воспалительных заболеваний околочелюстных мягких тканей большое значение имеют показатели реактивности организма. Среди них наиболее информативны данные лейкоцитарного индекса интоксикации (ЛИИ), иммунологические показатели, показатели биохимического исследования крови — белков, ферментов, электролитного обмена и др. Сопоставление этих данных с клинической картиной болезни позволяет правильно их толковать для оценки защитных реакций организма, степени интоксикации. Исследования крови и мочи необходимо сопоставлять с общей и местной картиной заболевания — для определения типа воспалительной реакции (нормергический, гиперергический, гипергический). Дополнить эти данные могут иммунологические показатели.
Уровень убедительности рекомендации В (уровень достоверности доказательств 2).
Комментарии: при прогрессировании воспалительного процесса и отрицательной динамике несмотря на проводимое лечение (подозрение на сепсис), необходимо выполнить посевы крови.
2.4.Инструментальная диагностика.
Уровень убедительности рекомендации D (уровень достоверности доказательств 4).
Комментарии: при обследовании и на этапах лечения рекомендуются исследования:
Уровень убедительности рекомендации В (уровень достоверности доказательств 2).
Комментарии: В комплексном обследовании следует проводить рентгенологическое исследование, позволяющее уточнить одонтогенный источник инфекции, дифференцировать гнойный процесс мягких тканей от опухолей, а при длительности заболевания выявить развитие вторичного кортикального остеомиелита.
Уровень убедительности рекомендации В (уровень достоверности доказательств 2).
Комментарии: В комплексном обследовании для более точной диагностики распространенных флегмон и их осложнений применяют компьютерную томографию (КТ), позволяющую установить изменения в костной ткани, неоднородность мышечных структур и жировой ткани, границы инфильтрата независимо от изменений на коже, включения воздуха в измененных клетчаточных пространствах. При МРТ можно увидеть ранние (развившиеся в течение 1-5 дней после начала болезни) воспалительные изменения в костном мозге и мягких тканях, МРТ позволяет оценить область распространения патологического процесса, благодаря тому, что визуализируется ч?ткая граница между краем кости и зоной от?ка или инфильтрации мягких тканей.
Уровень убедительности рекомендации В (уровень достоверности доказательств 2).
Комментарии: УЗИ позволяет на ранней стадии заболевания выявить от?к и инфильтративные изменения в мышцах, а также скопления жидкости в тканях. В комплексном обследовании при распространенных гнойных заболеваниях лица используют ультразвуковую биолокацию в целях диагностики медиастенита.
Дифференциальная диагностика флегмон лица в зависимости от типа воспалительной реакции
Тип воспалительной реакции
Характеристика
Время, прошедшее с момента появления первых клинических симптомов до развития выраженного гнойного воспалительного процесса и обращения больного к врачу в среднем составляет 5-6 суток. Болевой синдром степень и характер нарушения функций выражены умеренно и соответствуют объему и локализации поражения, боль усиливается при функциональных нагрузках. Четко выражены местные симптомы воспаления, размеры воспалительного отека и инфильтрата практически соответствуют очагу поражения. Как правило, воспалительным процессом поражается 1-2 анатомические области. При хирургической ревизии гнойного инфильтрата – сформированный очаг в мягких тканях, такни раны Общее состояние больных оценивается как удовлетворительное или средней тяжести. Температурная реакция в пределах 37,5-38,5 С, Симптомы интоксикации (озноб, нарушение вегетативных функций, деятельности кишечника, состояния сознания) выражены умеренно, лейкограмма в пределах нормы или невыраженный лейкоцитоз, СОЭ увеличивается до 20 мм/ч. То есть нормергический вариант течения флегмон челюстно-лицевой области характеризуется нормальным и адекватным ответом организма на развитие воспалительного процесса.
Со стороны иммунологических и неспецифических показателей резистентности для нормергического воспаления характерно увеличение фагоцитарной активности лейкоцитов в 2-4 раза.
воспалительной реакции отмечается медленное развитие заболевания. Местные симптомы четко выражены нередко лишь на 7-9 день от появления первого болевого синдрома. Существует несоответствие между слабовыраженной клинической картиной заболевания и истинным объемом поражения. В анамнезе: позднее обращение за медицинской помощью и попытки самолечения. Отмечается слабая выраженность или отсутствие болевого синдрома, боль беспокоит при прикосновении к очагу или при функциональных нагрузках. Однако, сам объем поражения значительный, нередко неограниченный, реакция окружающих тканей практически отсутствует. Чаще воспалительным процессом поражаются две и более анатомических области. Функциональные нарушения выражены. При вскрытии гнойного очага на фоне обширной инфильтрации тканей получается небольшое количество экссудата.
воспалительной реакции заболевание развивается быстро, порой молниеносно, в течение 0,5-1 суток, реже – 1,5 суток. Отмечается быстрое развитие местных и общих клинических симптомов. Болевой синдром, степень ограничения функций, симптомы интоксикации резко выражены. Воспаление распространяется на две и более анатомические области, объем поражения тканей значительный, неограниченный, отмечается тенденция к прогрессированию и развитию осложнений. При вскрытии гнойного очага получают обильное количество экссудата. Состояние больных оценивается как средней тяжести или тяжелое с выраженным синдромом эндогенной интоксикации. Такие клинические показатели состояния гнойной раны, как сроки гноетечения, экссудации и появления видимых грануляций увеличены при гиперергии и в еще большей степени при гипергии по сравнению с нормергией.
Для гиперергического воспаления характерно усиление фагоцитоза в 3-6 раз, практически полное отсутствие резервных возмо жностей полиморфноядерных лейкоцитов, что указывает на их предельный уровень напряжения. Для гиперергического варианта воспалительной реакции характерны высокая реактивность организма, дестабилизация системы свободно-радикального окисления в сторону интенсификации ПОЛ на фоне угнетения местных неспецифических и иммунологических факторов в полости рта. У больных этой группы отмечено снижение уровня антимикробной защиты по данным ЛКТ, самый высокий предельный уровень кислородзависимого метаболизма нейтрофилов (в 3-6 раз) и отсутствие резервного потенциала клеток к их дальнейшей стимуляции. Это обуславливает мнение о том, что при гиперергическом воспалительном процессе нельзя включать в комплекс лечебных мероприятий системные стимулирующие методы, такие как ГБО (Воложин А.И., 1996), методом выбора в данном случае должны быть нестероидные противовоспалительные препараты, гормональные и противоотечные лекарственные средства.
Дифференциальная диагностика флегмон лица в зависимости от этиологического фактора.
Нозологии
Характерные синдромы/симптомы
Дифференцирующий тест
Распространенность инфекционно-воспалительного процесса в челюсти ограничивается пределами пародонта причинного зуба. Распространение воспаления от первичного очага в окружающие ткани происходит тремя путями: лимфогенным, гематогенным и контактным (по протяжению).
Особенностью таких флегмон является уменьшение болевого синдрома в причинном зубе по мере развития гнойно-воспалительного процесса в клетчатке. Одновременно с этим зуб становится подвижным, однако реакции со стороны рядом расположенных зубов не отмечается, имеется реакция периоста челюсти с одной стороны. Общая реакция организма характеризуется повышением температуры тела 38-39 о С, суточные колебания температуры незначительные.
Источником чаще являются острые или обострившиеся околоверхушечные, либо краевые периодонтиты. Инфекция проникает в лимфатический узел с током лимфы.
Отсутствует реакции со стороны периоста челюстей, медленным развитием, относительно ограниченным характером гнойно-воспалительного процесса, с преимущественной локализацией лимфатических узлов в подподбородочной и подчелюстных областях.
Острый остеомиелит челюсти-Флегмона
Почти всегда сопутствует острому остеомиелиту и связана с его развитием. Очень быстро процесс выходит за пределы пародонта одного зуба, распространяется по кости, захватывая соседние зубы.
В область поражения помимо причинного зуба вовлекаются рядом расположенные зубы, появляется их подвижность, наблюдается реакция периоста челюстей с обеих сторон (муфтообразный инфильтрат). Общая реакция организма характеризуется выраженной интоксикацией, суточными колебаниями температурной кривой, более значительным сдвигом лейкоцитарной формулы влево.
Наиболее часто областями их локализации являются крыловидно-челюстное пространство (после мандибулярной анестезии) и крылонебное и подвисочное пространства (анестезия в области бугра верхней челюсти). Отличительные особенности – наличие длительного латентного периода, «беспричинная» воспалительная контрактура челюстей, дискомфорт в области инъекции. Воспалительный процесс развивается на 2-3 сутки после проведения анестезии.
При расположении в области верхней челюсти – сразу после выполнения анестезии припухлость позади верхней челюсти, резкая болезненность при сжатии моляров на 2-3 сутки, воспалительная контрактура нижней челюсти; а области нижней челюсти – появление болей при глотании, наличие инфильтрата в верхнем отделе крыловидно-челюстного пространства, рефлекторная контрактура нижней челюсти. При вскрытии флегмон получают гемолизированную кровь со смешанным гноем.
Дифференциальная диагностика одонтогенных
флегмон с другими заболеваниями.
3. Лечение
Основные компоненты лечения абсцессов и флегмон ЧЛО
1. Этиотропное лечение:
• Хирургическое лечение (удаление причинного зуба, вскрытие и дренирование гнойного очага);
• Антибактериальная терапия (общее и местное лечение);
3. Симптоматическое лечение (устранение симптомов заболевания)
Консервативная терапия пациентов с гнойно-септическими заболеваниями челюстно-лицевой области в большей степени направлена на подавление этиологического фактора, снятие интоксикации и коррекцию иммунологической реактивности макроорганизма. Особое значение имеет восстановление нарушенного кровообращения, так как расстройство циркуляции крови влияет на состояние кислородо- и энергообеспечения, течение метаболических и иммунных реакций организма.
Цели лечения:
Лечение воспалительных заболеваний челюстно-лицевой области и шеи должно быть комплексное и иметь патогенетически обоснованную базу, которая учитывает возраст пациента, длительность заболевания, наличие сопутствующей патологии, распространенность, тяжесть течения и фазу гнойно-воспалительного процесса, функциональное состояние всех органов и систем организма.
Показания для экстренной госпитализации:
3.1 Консервативное лечение.
Комментарии: один из важнейших принципов антибиотикотерапии – проведение её по строгим показаниям после установления точного диагноза и выявления этиологического фактора заболевания. Шаблонное, рутинное применение антибиотиков абсолютно недопустимо.
Рациональная антибиотикотерапия возможна только тогда, когда выбор препарата базируется на идентификации возбудителя и выяснении чувствительности к нему микрофлоры по данным антибиотикограммы и знании фармакодинамики и фармакокинетики препарата, а также клинической картины течения заболевания. До получения результатов антибиотикограммы эмпирически назначают антибиотики широкого спектра действия. Известно, что ранняя адекватная эмпирическая антибактериальная терапия приводит к снижению летальности и частоты осложнений. После определения вида и чувствительности данного штамма проводят окончательную коррекцию антибактериальной терапии. Необходимо также учитывать, что микробный пейзаж в процессе развития заболевания и вследствие проводимой эмпирической антибактериальной терапии может меняться, что определяет необходимость смены антибиотиков в соответствии с результатами бактериологических исследований в динамике лечения пациента. В последние годы получила распространение концепция целенаправленной замены одного вида препарата на другой или изменение формы его введения – так называемая ступенчатая антибактериальная терапия (Тимофеев А.А., 2010). Анаэробные микроорганизмы имеют клиническое значение в развитии большинства одонтогенных флегмон челюстно-лицевой области, поэтому оправданным является назначение антибактериальных препаратов с антианаэробной активностью – группы имидазолов. Таким образом, в связи с участием смешанной флоры в развитии одонтогенных воспалительных процессов челюстно-лицевой области является рациональным применение комбинированной антибиотикотерапии. Предпочтение необходимо отдавать внутривенному введению антибактериальных средств. Антибактериальную терапию необходимо проводить до достижения стойкой положительной динамики состояния пациента и исчезновения основных симптомов воспаления. Критериями достаточности антибактериальной терапии будут являться:
Сохранение одного из признаков инфекции не является основанием для продолжения антибиотикотерапии. Общепринятыми сроками антибактериальной терапии следует считать 5-10 дней. Более длительный курс лечения нежелателен из-за риска развития суперинфекции, возможных осложнений лечения, риска селекции резистентных штаммов.
В настоящее время в России используется более 30 различных групп антибактериальных препаратов.
Группа Бета-лактамных антибиотиков
К ним относятся пенициллины, цефалоспорины, карбапенемы и монобактамы.
В группу пенициллинов входят следующие препараты:
Природные – пероральные: феноксиметилпенициллин**, бензатин феноксиметилпенициллин.
парентеральные: бензилпенициллин** (пенициллин), бензилпенициллин прокаин, бензатин бензилпенициллин**,
В группу цефалоспоринов входят следующие препараты:
1 поколение: пероральные – цефалексин**, цефадроксил
парентеральные – цефалотин, цефазолин**
2 поколение: пероральные – цефаклор, цефуроксим аксетил**
парентеральные – цефуроксим**, цефамандол, цефокситин, цефотетан
3 поколение: пероральные – цефиксим, цефтибутен
парентеральные – цефотаксим**, цефтриаксон**, цефтазидим**, цефоперазон, цефоперазон/сульбактам**.
4 поколение: пероральные – отсутствуют
парентеральные – цефепим**, цефпиром.
В группу карбапенемы входят следующие препараты:
парентеральные: Имипенем/циластатин** (тиенам) и меропенем** (меронем).
В группу монобактамов входят следующие препараты:
парентеральные: Азтреонам (азактам)
В группу аминогликозидов входят следующие препараты:
пероральные: стрептомицин**, неомицин, канамицин**
парентеральные: гентамицин**, тобрамицин**, нетилмецин
3 поколение: пероральные – отсутствуют
В группу хинолонов/фторхинолонов входят следующие препараты:
1 поколение (нефторированные):
пероральные: налидиксовая кислота, оксолиновая кислота, пипемидовая кислота
2 поколение фторированные (грамотрицательные):
пероральные: ципрофлоксацин**, норфлоксацин, офлоксацин**, пефлоксацин, ломефлоксацин**.
парентеральные: ципрофлоксацин**, офлоксацин**, пефлоксацин.
пероральные: спарфлоксацин**, левофлоксацин**
В группу тетрациклинов входят следующие препараты:
пероральные: доксициклин**, миноциклин.
В группу макролидов входят следующие препараты:
пероральные: эритромицин, олеандомицин, спирамицин, джозамицин**, мидекамицин.
парентеральные: эритромицин, спирамицин.
пероральные: рокситромицин, кларитромицин**, азитромицин**, мидекамицина ацетат.
В группу линкосамидов входят следующие препараты:
пероральные: Линкомицин, клиндамицин**.
парентеральные: Линкомицин, клиндамицин**.
В группу гликопептидов входят следующие препараты:
парентеральные: Ванкомицин**, тейкопланин.
По результатам исследований в некоторых случаях антибактериальная терапия является неэффективной, что может приводить к ухудшению результатов комплексного лечения больных с воспалительными заболеваниями челюстно-лицевой области, увеличению количества и тяжести осложнений.
Причинами неэффективности антибактериальной терапии могут быть:
Комментарии: Активная дезинтоксикация организма чаще всего осуществляется в виде инфузионной терапии. Основными задачами инфузионной терапии у больных с одонтогенными воспалительными процессами являются: устранение гиповолемии, улучшение микроциркуляции, восстановление адекватной тканевой перфузии, нормализация клеточного метаболизма, коррекция расстройств гомеостаза, реологических свойств крови, снижение концентрации воспалительных медиаторов и эндотоксинов в крови.
Для инфузионной терапии в рамках целенаправленной интенсивной терапии воспалительных процессов челюстно-лицевой области применяют кристаллоидные и коллоидные инфузионные растворы. Состав инфузионной терапии должен определяться следующими факторами: возраст пациента, сопутствующая патология, распространенность процесса, тяжесть течения заболевания, степень выраженности эндогенной интоксикации. А также необходимо учитывать степень гиповолемии, наличие коагулопатии потребления, характер изменений биохимических показателей, кислотно-щелочного равновесия крови, характеризующих конкретную клиническую ситуацию, и сопоставимость с ней физико-химических свойств препарата. Компонентом дезинтоксикационной терапии должна являться контролируемая гемодилюция, которая включает регидратацию и стимуляцию естественной детоксикации – форсированный диурез.
Таким образом, индивидуальный подход зависит от тяжести основного заболевания, объема оперативного вмешательства, сопутствующей патологии и компенсаторных возможностей больного, степени дегидратации.
Программа инфузионной терапии должна строиться на рациональном сочетании двух типов растворов: кристаллоидных и коллоидных. Причем количество введенных кристаллоидов должен быть в 2-4 раза больше, чем коллоидов.
Использование сбалансированных растворов для коррекции потери жидкости и электролитов на сегодняшний день является обоснованным. К сбалансированным растворам относят: раствор Рингера лактат**, раствор Хартмана**, йоностерил**..
Коллоидные инфузионные растворы достаточно быстро и эффективно восполняют внутрисосудистый объем и в меньшей степени способствуют развитию отечного синдрома. Коллоиды весьма разнообразны по своей молекулярной массе, скорости гидролизации, продолжительности эффекта. Они значительно эффективнее в коррекции волемических расстройств и улучшении микроциркуляции, но необходимо обращать внимание на возможное развитие осложнений, связанное с аллергическими реакциями, повреждение структур нефрона. Более всего такие осложнения встречаются у декстранов. Эффективно применение препаратов среднемолекулярных крахмалов (ГЭК) и растворов среднемодифицированного жидкого желатина.
Кровезаменители с функцией переноса кислорода – перфторан.
Дезинтоксикационные препараты: неогемодез, полидез.
Широко применяются инфузии препаратов аминокислот (аминосол, гепасол, инфезол), альбумина**, жировых эмульсий (липофундин, липомайз). Вводятся большие дозы аскорбиновой кислоты**, применяются витамины группы В**, жирорастворимые витамины, препараты железа**.
Контрольными тестами правильного проведения инфузионно-трансфузионной терапии являются показатели объема циркулирующей крови и ее компонентов, кислотно-щелочного состояния, суточного обмена азота, величина центрального венозного давления. При проведении инфузионно-трансфузионной терапии необходимо предусматривать не только коррекцию гомеостаза и дезинтоксикацию, но и дополнительное проведение парентерального питания, энергетическая ценность которого должна составлять 1500-2000 ккал, а вместе с энтеральным – не менее 3000-3500 ккал).
Комментарии: Применение антиоксидантных препаратов обосновано ввиду того, что последние нормализуют липидный, углеводный, белковый обмены, энергетический потенциал организма и таким образом повышают неспецифическую резистентность организма к неблагоприятным факторам (витамин С**, витамин Е, токоферола ацетат, адеметионин**, антраль, биметил, гепабене, глутаргин, эмоксипин, энерион, эрбисол, эсенциале, кавинтон (винпоцетин)**, картол, КоQ10 (убихинон, убинон, убинекс), лецитин, липин, мексидол**, милдронат**, мемоплант, ноокарб, полифитол, сермион, суфан, тиатриазолин, теком).
Комментарии: При рефрактерности к традиционной активной инфузионной терапии у больных с тяжелым течением острых воспалительных заболеваний челюстно-лицевой области необходимо включать в лечение экстракорпоральные методы детоксикации: гемосорбция, гемофильтрация, мультифильтрация, плазмосорбция, внутривенное лазерное облучение крови, облучение крови ультрафиолетовыми лучами и др. Эфферентные методы лечения имеют строгие показания применения.
Комментарии: эффективным методом лечения является гипербарическая оксигенация и внутривенная озонотерапия, однако они противопоказаны при гиперергическом варианте течения воспалительного процесса. Гипербарическая оксигенация оказывает антибактериальный, антиацидотический, репаративный эффекты на течение гнойно-воспалительного процесса мягких тканей челюстно-лицевой области. Медицинский озон обладает бактерицидным и иммуномодулирующим действием. В связи, с чем данные методы активно используются в лечении одонтогенных абсцессов и флегмон, особенно у больных с вялотекущим воспалительным процессом.
Комментарии: рекомендовано применение антигистаминных препаратов с целью купирования нежелательных эффектов биологически активных веществ, образующихся вследствие катаболических процессов в очаге, особенно показано при гиперэргическом типе течения воспалительного процесса. Поэтому патогенетически обоснованным является использование в комплексном лечении воспалительных заболеваний ЧЛО антигистаминных препаратов – димедрол**, супрастин**, тавегил, кларитин**, кестин, зиртек**, эриус, кальция хлорида, кальция глюконата**.
Для снижения гиперергического фона назначают анальгетики-антипиретики (амидопирин, анальгин, парацетамол**), салицилаты (аспирин**), седативные препараты (бромиды, мепробамат), НПВС (ибупрофен**, индометацин, кетонал**), при необходимости – коротким курсом 1-2 дня кортикостероиды (преднизолон**, гидрокортизон**).
Комментарии: При идентификации стафилококковой, синегнойной или колибациллярной микрофлоры хороший эффект дает проведение курса пассивной иммунизации гипериммунной плазмой или гамма-глобулином, а затем активной – специфическим анатоксином по схемам.
При подозрении на анаэробную клостридиальную инфекцию рекомендовано применять противогангренозную сыворотку.
Комментарии: При одонтогенных флегмонах может увеличиваться протеолитическая активность крови, что обусловливает применение ингибиторов протеаз (контрикал**, гордокс**, трасилол**, амбен, памба, эпсилон-аминокапроновая кислота**).
3.2 Хирургическое лечение
При абсцессах и флегмонах лица показано стационарное лечение пациентов.
Необходимо учитывать стадию и характер клинического развития воспалительного процесса, протяженность и распространенность, индивидуальные особенности организма (возраст, наличие сопутствующей патологии, реактивность воспалительного процесса и др.).
При обращении пациентов с воспалительными заболеваниями челюстно-лицевой области оперативное вмешательство должно быть проведено экстренно.
Принципы лечения гнойно-воспалительных процессов включают:
Оперативный доступ выбирают в соответствии с локализацией гнойного очага. Вскрытие гнойного очага осуществляется наружным доступом со стороны кожных покровов, либо – внутриротовым. При выборе оперативного лечения предпочтение следует отдавать тому методу, при использовании которого:
Комментарии: Применение этого доступа целесообразно, так как обеспечивает наиболее кратчайший путь к гнойному очагу с учетом расположения жизненно важных анатомических образований (краевая ветвь лицевого нерва, поднижнечелюстная слюнная железа, лицевая артерия и вены). Отслаивают по верхнему краю раны кожу вместе с подкожно-жировой клетчаткой от поверхностной фасции шеи с помощью ножниц, кровоостанавливающего зажима и марлевого тампона до появления в ране края нижней челюсти. При этом вместе с подкожно-жировой клетчаткой отодвигается вверх краевая ветвь лицевого нерва. При локализации инфекционно-воспалительного процесса между поверхностной и собственной фасциями шеи этим достигается вскрытие гнойного очага. Пересекают подкожную мышцу шеи над разведенными браншами кровоостанавливающего зажима на всем протяжении кожной раны. Осуществляют гемостаз. При абсцессе собственно поднижнечелюстного клетчаточного пространства рассекают поверхностный листок собственной фасции шеи на протяжении 1,5-2 см, расслаивают с помощью кровоостанавливающего зажима клетчатку, окружающую поднижнечелюстную слюнную железу, вскрывают гнойно-воспалительный очаг, эвакуируют гной. Выполняют гемостаз. При флегмоне поднижнечелюстного клетчаточного пространства, особенно гнилостно-некротической, поверхностный листок собственной фасции шеи рассекают на всем протяжении кожной раны. Выделяют, перевязывают и пересекают лицевую артерию и лицевую вену в промежутке между поднижнечелюстной слюнной железой и краем нижней челюсти. Отводят крючком поднижнечелюстную слюнную железу книзу и осуществляют ревизию поднижнечелюстного клетчаточного пространства, расслаивая с помощью кровоостанавливающего зажима клетчатку, окружающую слюнную железу, особенно позади и выше железы. Вскрывают гнойно-воспалительный очаг, эвакуируют гной. Выполняют окончательный гемостаз. Вводят в зону вскрытого гнойно-воспалительного очага через операционную рану ленточные дренажи или дренажные трубки.
Комментарии: целесообразно после рассечения кожи и подкожно-жировой клетчатки тупым или, реже, острым путем пройти до челюстно-подъязычной мышцы. Эвакуируют гной. Выполняют окончательный гемостаз. Вводят через операционную рану в подподбородочное клетчаточное пространство ленточный дренаж из перчаточной резины.
Комментарии: Целесообразность проведения разреза кожи и подкожной клетчатки, окаймляющего угол нижней челюсти, отступив на 1,5-2 см книзу и кзади от края челюсти позволяет предупредить повреждения краевой ветви лицевого нерва. Далее расслаивают подкожную клетчатку и смещают кожу верхнего края раны до появления в ней угла челюсти и нижнего отдела жевательной мышцы. Выполняют гемостаз.
При вскрытии абсцесса и флегмоны подапоневротического пространства рассекают скальпелем околоушную фасцию на протяжении 0,5-1,0 см и отслаивают ее с помощью кровоостанавливающего зажима через этот разрез от подлежащих тканей. Вскрывают гнойный очаг путем расслоения мягких тканей под околоушной фасцией с помощью кровоостанавливающего зажима, продвигаемого к центру воспалительного инфильтрата, эвакуируют гной. Проводят окончательный гемостаз и введение в рану дренажей.
При вскрытии абсцесса, флегмоны подмышечного клетчаточного пространства жевательной области целесообразно производить рассечение скальпелем жевательной фасции в месте прикрепления ее к углу челюсти и пересечение части сухожилия жевательной мышцы в месте его прикрепления к нижней челюсти. Отслаивают распатором сухожилия жевательной мышцы от нижней челюсти и вскрывают гнойный очаг. Выполняют эвакуацию гноя, окончательный гемостаз. Вводят через операционную рану в поджевательное пространство трубчатый или ленточный дренаж.
Отступив книзу на 1,5-2 см от края челюсти, в поднижнечелюстной области производят послойный разрез мягких тканей, окаймляющий угол челюсти. Выполняют гемостаз. Кровоостанавливающим зажимом вскрывают гнойную полость, расположенную над апоневрозом в подкожно-жировой клетчатке околоушно-жевательной области. Эвакуируют гной. Смещают кожу верхнего края раны вместе с краевой ветвью лицевого нерва вверх до появления в ней угла челюсти и нижнего отдела жевательной мышцы. Рассекают скальпелем околоушную фасцию на протяжении 0,5-0,6 см. С помощью кровоостанавливающего зажима через этот разрез фасцию отслаивают от подлежащих тканей, а затем рассекают над разведенными браншами зажима. Расслаивая клетчатку под околоушной фасцией зажимом, вскрывают гнойный очаг. Выполняют эвакуацию гноя и ревизию позадичелюстной ямки путем расслоения клетчатки, прилежащей к наружной и внутренней поверхностям околоушной слюнной железы. При выраженном ограничении открывания рта осуществляют ревизию подмышечного клетчаточного пространства жевательной области после пересечения сухожилия m. masseter и отслойки этой мышцы распатором от ветви нижней челюсти. Затем производят разрез кожи в околоушной области параллельно нижнему краю скуловой кости. Выполняют гемостаз. Расслаивают подкожно-жировую клетчатку околоушной области по направлению к операционной ране в поднижнечелюстной области. Формируют широкий туннель, соединяющий эти раны. Рассекают скальпелем околоушно-жевательную фасцию вдоль нижнего края скуловой кости. Расслаивают с помощью кровоостанавливающего зажима клетчатку, заполняющую пространство между околоушно-жевательной фасцией и околоушной слюнной железой и m. masseter, по направлению к операционной ране в поднижне-челюстной области, формируют широкий туннель, соединяющий эти две раны. Вводят в сформированные сквозные туннели в подкожно-жировой и подфасциальной клетчатке околоушно-жевательной области ленточные или трубчатые дренажи. Возможно введение дополнительных дренажей в позадичелюстную ямку и в подмышечное клетчаточное пространство жевательной области.
Комментарии: целесообразно при абсцессах крыловидно-нижнечелюстного пространства проводить хирургическое вмешательство со стороны полости рта, рассекая слизистую оболочку параллельно крыловидно-нижнечелюстной складке, несколько кнаружи от нее, проникая скальпелем на глубину 0,5-0,75 см и длиной 2 см. Этот метод не позволяет широко вскрывать крыловидно-нижнечелюстное пространство.
Флегмону крыловидно-нижнечелюстного пространства целесообразно вскрывать разрезом со стороны кожных покровов, окаймляющим угол нижней челюсти, отсекая нижний отдел медиальной крыловидной мышцы от основания нижней челюсти.
Комментарии: целесообразно абсцесс переднего отдела подъязычной области вскрывать разрезом 1,5-2 см через слизистую оболочку подъязычной складки в месте наибольшего выбухания ближе к зубам, учитывая анатомическое расположение выводного отверстия и протока поднижнечелюстной слюнной железы.
При абсцессе челюстно-язычного желобка разрез слизистой оболочки рекомендуется проводить в месте наибольшего выбухания тканей, а острие скальпеля направлять в сторону альвеолярного отростка во избежание ранения язычных вен, артерии и нерва.
Флегмону подъязычной области рекомендуется вскрывать со стороны полости рта, рассекая слизистую оболочку альвеолярного отростка разрезом длиной 4-5 см, и далее тупым путем пройти к гнойному очагу.
Комментарии: целесообразно проводить разрез кожи в позадичелюстной области параллельно переднему краю грудиноключично-сосцевидной мышцы и отступив от заднего края ветви нижней челюсти, разрез длиной 5-7 см. Тупым путем проходят мягкие ткани до основания позадичелюстной ямки. Следует учитывать анатомическое расположение в позадичелюстной области заднего полюса околоушной слюнной железы и ствола и ветвей лицевого нерва во избежание их повреждения.
Комментарии: вскрытие абсцесса окологлоточного пространства проводят путем рассечения слизистой оболочки медиальнее крыловидно-нижнечелюстной складки и параллельно её длине на 1,5-2 см и на глубину 0,2-0,3 см. Наиболее эффективным для создания оттока гнойного экссудата и профилактики распространения воспалительного процесса целесообразным является внеротовой оперативный доступ, окаймляющий угол нижней челюсти. При вскрытии флегмоны окологлоточного пространства применим только внеротовый метод.
Комментарии: целесообразно хирургическое вмешательство, как при абсцессе, так и при флегмоне, проводить со стороны полости рта разрезом по верхнему своду преддверия рта слизистой оболочки и надкостницы соответственно расположению гнойного очага. Далее тупым путем проходят ткани до клыковой ямки. В случае недостаточного оттока гноя из раны или при подапоневротическом расположении гнойного экссудата производят разрез кожи параллельно подглазничному краю тела верхней челюсти или по носогубной борозде.
Комментарии: целесообразнее проводить вскрытие абсцесса и флегмоны щечной области, проводя разрез в преддверии рта со стороны верхнего или нижнего свода, параллельно ходу протока околоушной слюнной железы, по косметическим соображениям. В случае недостаточного оттока из ткаой раны показан оперативный доступ со стороны кожи с учетом направления ветвей лицевого нерва и протока околоушной слюнной железы.
Комментарии: целесообразно проводить разрез кожи в месте наиболее выраженной флюктуации, проводя разрез кожи параллельно ходу ветвей лицевого нерва.
Комментарии: целесообразно проводить оперативное вмешательство безотлагательно. Зависимости от локализации гнойного экссудате разрез кожи проводят в области верхнего или нижнего века на уровне входа в глазницу, далее тупым путем проходят ткани до жирового тела. Возможно проведение оперативного доступа через верхнечелюстную пазуху путем трепанации нижней стенки глазницы – этот доступ позволяет осуществить санацию полости орбиты при наличии гнойного экссудата в нижних, боковых и дистальных отделах глазницы и предпочтителен при первичном поражении верхнечелюстной пазухи. Иногда для лучшего оттока сочетают эти два доступа.
Комментарии: вскрытие абсцесса спинки и тела языка целесообразнее проводить путем рассечения слизистой оболочки по краю или спинке языка в месте наибольшей флюктуации. Абсцесс или флегмону корня языка вскрывают разрезом кожи в подподбородочной области длиной 3-4 см, из косметических соображений оперативный доступ целесообразнее проводить дугообразный, параллельно основанию нижней челюсти.
Комментарии: целесообразно проводить вскрытие флегмоны дна полости рта разрезами в поднижнечелюстных и подподбородочном треугольниках. При выборе оперативного доступа необходимо учитывать тип строения лица и непосредственно нижней челюсти. При узком типе лица проводят три линейных разреза, при широком – рекомендуется делать воротникообразный разрез. При развитии ангины Людвига необходимо широкое вскрытие всех пораженных областей путем проведения воротникообразного или дугообразного разреза ниже края нижней челюсти.
Комментарии: Основная задача дренирования – это эвакуация гнойного экссудата, продуктов тканевого распада из гнойной полости. Оптимальное дренирование обеспечивает полноценный отток раневого экссудата, создает наилучшие условия для скорейшего отторжения погибших тканей и переход процесса фазы воспаления в фазу регенерации. В настоящее время существуют два вида дренирования: пассивное и активное. Пассивное дренирование осуществляется за счет двух механизмов: первое основано на действии силы земного притяжения, второе – на капиллярных свойствах материала дренажа, всасывающего раневой экссудат. Классический марлевый тампон, внедренный в практику в начале 19 века, в настоящий момент нельзя рассматривать как эффективное дренажное средство в лечении гнойных ран. В исключительных случаях и только по показаниям марлевые тампоны и турунды могут применяться, например, с целью раневого гемостаза и только в сочетании с другими видами дренажных систем в 1-е послеоперационные сутки. Основным средством в качестве пассивного дренажа являются перчаточные ленточные дренажи и трубчатые полихлорвиниловые дренажные трубки различной конфигурации. В настоящее время эффективно применение методов активного дренирования: проточно-промывное, проточно-аспирационное, аспирационно-программируемое. Особенно показано применение проточно-аспирационного дренирования в случае высокого уровня микробной обсемененности раневой полости, наличия в ране анаэробной инфекции, а также массивных участков гнойно-некротических тканей.
3.3 Иное лечение
Местное лечение гнойно-воспалительных заболеваний челюстно-лицевой области проводится с учетом фаз течения раневого процесса.
1 фаза – фаза воспаления, подразделяется на 2 периода: сосудистых изменений и очищения раны от некротических тканей. В этой фазе большое значение имеет борьба с инфекцией, поэтому исходя из патогенеза раневого процесса лекарственные препараты, используемые в данной фазе, должны оказывать антимикробное, дегидратирующее, некролитическое и, по возможности, обезболивающее, т.е. способствовать подавлению микрофлоры и скорейшему очищению раны, создавая условия для репарации.
Традиционными препаратами при местном лечении гнойных ран являются растворы антисептиков, обладающих широким спектром действия, протеолитические ферменты, водорастворимые мази, осмотически активные вещества, дренирующие сорбенты и многокомпонентные раневые покрытия на текстильной сетчатой основе.
В эту фазу рекомендуется применять различные формы активного дренирования и орошения раны.
Комментарии: проводят промывание гнойных полостей растворами антисептиков: хлоргексидин** 0,02-0,05% водный раствор, мирамистин 0,01% раствор, диоксидин 0,1-1% раствор, озонированными растворами, эктерицид. При гнилостно-некротическом процессе целесообразно использовать медикаментозную обработку раны раствором перманганата калия**, а затем 3% раствором перекиси водорода**.
Комментарии: В их состав входят антибактериальные препараты, кроме того они обладают малой токсичностью и выраженными осмотическими свойствами, что позволяет делать перевязки 1 раз в сутки. В настоящее время широкое применение получили мази: Левомеколь**, Левосин**, Диоксиколь, мазь мафенида 10%, 0,5% мазь хинифурила, фурагель.
Для скорейшего очищения раны от некротических тканей в 1 фазе целесообразно применение ферментных препаратов:
Применение ферментных препаратов животного происхождения в условиях гнойной раны не настолько эффективно, в связи с тем, что они наиболее активны в нейтральной среде. Поэтому более обоснованным является применение ферментных препаратов растительного происхождения и препаратов, содержащих коллагеназу (ируксол). Ируксол в гнойной ране имеет достаточную активность. Применение ферментов заключается в ведении их в рану, орошении раны, в/м введении.
Целесообразно использование дренирующих сорбентов – полисорб, гелевин, целлосорб, дебризон, целлюлоза. Применяют углеродно-сорбционные тканевые повязки, анастафин, 0,1% раствор новоиманина.
2 фаза раневого процесса – фаза регенерации, образования и созревания грануляционной ткани. Этот период характеризуется появлением в ране островков грануляционной ткани, которая, развиваясь, покрывает полностью раневую поверхность. Здоровая грануляционная ткань всегда яркая, сочная, легко кровоточит. При малейшем ухудшении процессов биосинтеза в ране изменяется внешний вид грануляций: они теряют яркую окраску, становятся мелкими, покрываются слизистым налетом. Одной из причин такого осложнения считается суперинфекция. Всякое замедление развития грануляций ведет к задержке и остановке процесса эпителизации. В этот период раневого процесса необходимость в дренировании отсутствует.
Комментарии: В фазе регенерации повязка должна надежно защитить рану от механических повреждений и вторичной инфекции, не склеиваться с раной, поддерживать необходимую аэрацию и стимулировать репаративные процессы. К таким препаратам относят: поливинокс (винилин), вульнозан, метилурациловая мазь, актовегиновая мазь, солкосериловая мазь, каланхоэ, эктерицид, масло шиповника, облепиховое масло и др., аэрозоли (Олазоль), гидроколлоиды и гидрогели, препараты на основе природных полимеров (альгипор, альгимаф, комбутек и др.), современные атравматичные раневые покрытия «Гиаплюс», «Воскопран» и многие другие средства.
3 фаза – фаза реорганизации рубца и эпителизации. В этой фазе не имеется показаний к применению антисептических препаратов, кроме как обработки кожи вокруг раны с целью профилактики вторичного инфицирования.
Комментарии: Основной задачей третьей фазы раневого процесса является ускорение роста эпителия и защита раны от механических повреждений. В связи с чем показано применение препаратов: поливинокс (винилин), вульнозан, метилурациловая мазь, актовегиновая мазь, солкосериловая мазь, каланхоэ, эктерицид, масло шиповника, облепиховое масло и др., аэрозоли (Олазоль), гидроколлоиды и гидрогели, препараты на основе природных полимеров (альгипор, альгимаф, комбутек и др.), современные атравматичные раневые покрытия «Гиаплюс», «Воскопран» и другие средства.
4. Реабилитация
Для обеспечения полной реабилитации пациентов с флегмонами лица необходима скоординированная работа команды специалистов: челюстно-лицевого хирурга, невропатолога, терапевта, оториноларинголога, анестезиолога, стоматолога, физиотерапевта. Реабилитационные мероприятия проводятся исходя из конкретных клинических проявлений (неврологических, функциональных и т.д.) и подлежат рассмотрению в соответствующих клинических рекомендациях.
Комментарии: Пациенты, леченные по поводу флегмоны лица допускаются к трудовой деятельности только после полного выздоровления, однако, еще в течение 2-3 недель освобождаются от тяжелых физических нагрузок.
Комментарии: при лечении показано назначение низкочастотной магнитотерапии, воздействие электрическим полем ультравысокой частоты, электрофореза с лекарственными препаратами, лазерной физиотерапии, КВЧ-терапии, флюктуоризации, микроволновая терапия
Уровень убедительности рекомендации D (уровень достоверности доказательств 4)
Уровень убедительности рекомендации D (уровень достоверности доказательств 4)
Комментарии: Назначение лечебно-оздоровительного режима способствует оптимальному восстановлению организма.
5. Профилактика и диспансерное наблюдение
Профилактика абсцессов и флегмон лица заключается в своевременном и правильном лечении патологических одонтогенных очагов, гигиене полости рта и поддержании здорового образа жизни. При выявлении случаев одонтогенных заболеваний – обследование и лечение у специалиста стоматолога.
Уровень убедительности рекомендации B (уровень достоверности доказательств 2)
Комментарии: Основой профилактики острых одонтогенных воспалительных заболеваний челюстей является, санация полости рта, а именно, своевременное и правильное лечение патологических одонтогенных очагов и гигиена полости рта, поддержание здорового образа жизни.
Ключевые положения, позволяющие избежать осложнений и ускорить реабилитацию пациентов с абсцессом или флегмоной лица (Таблица 1).
Положение
Характеристика
Комплексность оказания медицинской помощи и обеспечения полной реабилитации пациентов с абсцессами и флегмонами челюстно-лицевой области возможна через скоординированную работу команды специалистов: челюстно-лицевого хирурга, анестезиолога-реаниматолога, при необходимости – общего хирурга, офтальмолога, оториноларинголога, невропатолога и терапевта.
Проведение максимально раннего хирургического лечения в полном объёме позволяет избежать распространения воспалительного процесса, появления осложнений и ускорить реабилитацию.
Соблюдение этапности диагностики и лечения снижает риск развития осложнений и сокращает сроки лечения пациентов
Применение современных хирургических методик лечения, обоснованных результатами морфо-функциональных исследований, использование новейших методов диагностики осложнений и оценки эффективности лечебных мероприятий, способствует повышению качества лечения.
6. Дополнительная информация, влияющая на течение и исход заболевания
Не рекомендовано
1. При установлении диагноза флегмона ЧЛО – нельзя откладывать хирургическое лечение и надеяться на консервативную терапию;
2. Нельзя оперировать пациента с некомпенсированной коагулопатией;
3. Нельзя выполнять хирургическое лечение флегмон и абсцессов лица без адекватного анестезиологического пособия;
4. Нельзя сохранять одонтогенный очаг длительное время;
5. Нельзя затруднять отток гнойного экссудата из раны из-за тампонирования гнойной раны марлевыми тампонами;
Необходимая квалификация специалистов.
Таблица 3. Модель пациента
- Как вы понимаете термин самомотивация
- St microelectronics 3 axis digital accelerometer solution что это


