холангиокарцинома код по мкб 10
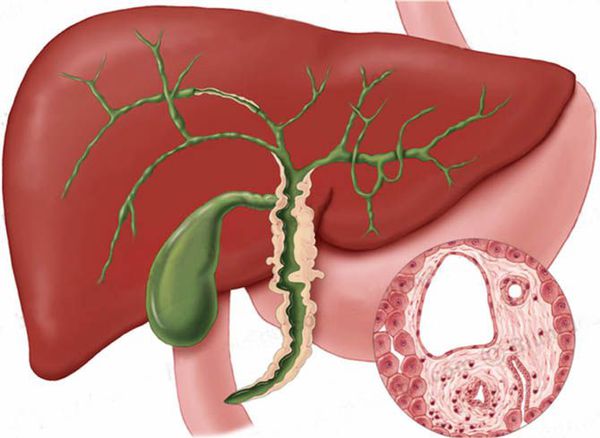
Холангиокарцинома
Из Википедии — свободной энциклопедии
Холангиокарцинома является относительно редкой опухолью, которая по своей гистологической структуре относится к аденокарциноме. В странах Европы и Северной Америки заболеваемость холангиокарциномой составляет 1-2 случая на 100 000 населения в год, но её уровень растёт в течение последних десятилетий.
К факторам риска для развития холангиокарциномы в Европе и Северной Америке относится наличие у пациента первичного склерозиирующего холангита, врождённых пороков развития печени и желчевыводящих путей, для Дальнего Востока и Юго-Восточной Азии — паразитарные инвазии печени. В то же время, у большинства пациентов с холангиокарциномой специфические факторы риска в анамнезе отсутствуют.
Не излечённая холангикарцинома является смертельным заболеванием. Радикальное оперативное вмешательство является единственным потенциальным методом лечения, позволяющим надеяться на излечение больного. Проведение пред- ( англ. ) и послеоперационной ( англ. ) лучевой или химиотерапии остаётся предметом для дискуссий. Однако, большинство пациентов обращается за медицинской помощью на этапе, когда опухоль является неоперабельной, так как на ранних стадиях заболевание течёт малосимптомно. В этом случае основными методами лечения являются химиотерапия и паллиативная помощь. Продолжаются медицинские исследования для определения эффективности при лечении рака желчных протоков таргетной терапии и фотохимиотерапии.
Что такое холангиокарцинома? Причины возникновения, диагностику и методы лечения разберем в статье доктора Рудакова В. С., хирурга со стажем в 11 лет.
Определение болезни. Причины заболевания
Точные причины развития холангиокарциномы неизвестны. Риск её образования повышается при наличии следующих заболеваний:
Симптомы холангиокарциномы
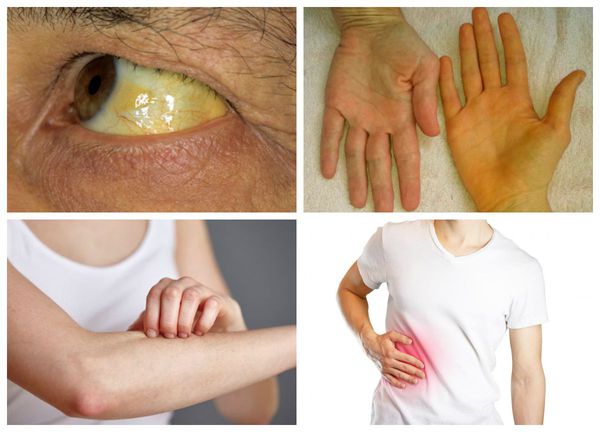
На ранних стадиях заболевание протекает без проявления симптомов. В дальнейшем основными признаками холангиокарциномы становятся желтуха (пожелтение кожи и белка глаз, потемнение мочи, обесцвечивания кала) и развивающийся на её фоне зуд, Данные проявления встречаются в 90 % случаев.
Другими симптомами холангиокарциномы являются:
Все эти симптомы не являются специфическими, т. е. могут встречаться при других заболеваниях.
Ещё одним симптомом болезни является повышение температуры до 39ºC. Этот признак наблюдается при холангите и распаде опухоли. Он возникает спустя время из-за дефицита питательных веществ в центральной части опухоли, которые должны поступать к ней через формирующуюся сосудистую сеть. Однако новые сосуды образуются медленнее по сравнению со скоростью размножения раковых клеток. В итоге голодающие клетки гибнут, распадаются и приводят к постепенному формированию полости, в которой медленно протекает процесс гниения.
Патогенез холангиокарциномы
Во время воспаления выделяются различные цитокины (биологически активные вещества), факторы роста, тирозинкиназы ( ферменты, которые участвуют в передаче сигналов в клетке) и желчные кислоты. Они вносят свой вклад в изменение процесса деления (пролиферации) и запрограммированной гибели клеток (апоптоза) — регуляции клеточного цикла. Всё это может способствовать развитию холангиокарциномы.
Процесс развития опухоли в желчных протоках включает в себя изменения в строме (каркасе органа), обновление фибробластов, изменение внеклеточного матрикса и характера миграции иммунных клеток, а также стимуляцию роста новых сосудистых клеток и кровеносных сосудов.
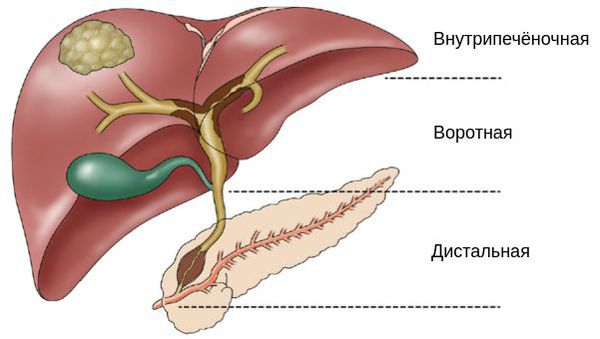
Классификация и стадии развития холангиокарциномы
Внутрипечёночная холангиокарцинома наиболее склонна к метастазированию в регионарные лимфатические узлы, чем внепечёночные. Воротная и дистальная опухоли растут медленнее. Чаще всего они распространяются вдоль протоков. Их метастазы, как правило, возникают внутри печени или в брюшной области.
Стадии холангиокарциномы представлены в классификации TNM. Категории N и M, независимо от расположения опухоли, указывают на наличие или отсутствие метастазов в лимфоузлах и отдалённых органах. Значение категории T зависит от локализации опухоли:
Классификация TNM при внутрипечёночной холангиокарциноме [4]
Классификация TNM при воротной холангиокарциноме [4]
Классификация TNM при дистальной холангиокарциноме [4]
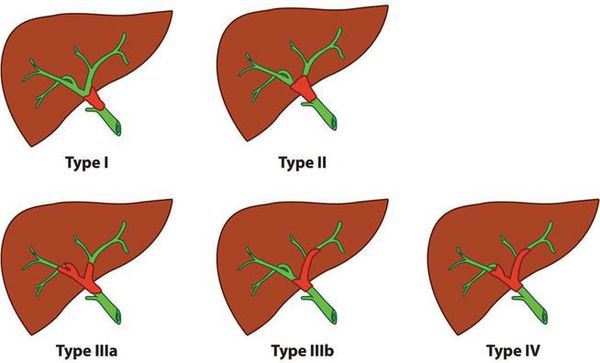
Воротный холангиоцеллюлярный рак в соответствии с классификацией Bismuth — Corlette можно поделить на четыре типа:
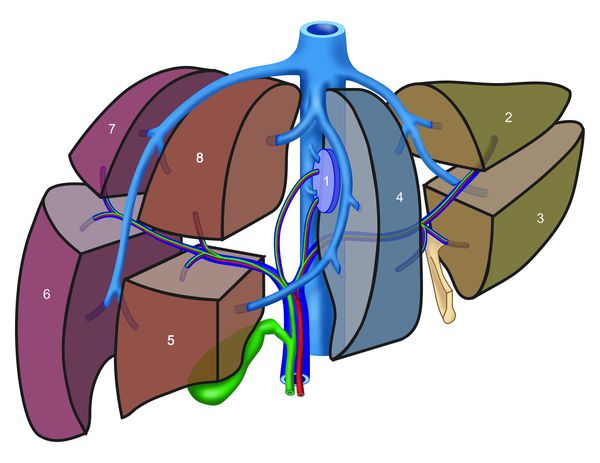
При I, II, IIIa типах опухоли возможно удаление правой доли печени, при I, II, IIIb типе — удаление левой доли печени. При IV типе проводится расширенная правосторонняя или левосторонняя гемигепаткэктомия (удаление печени).
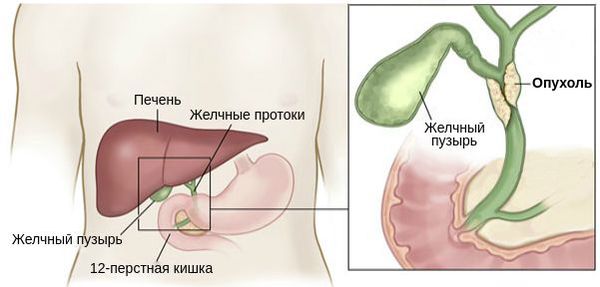
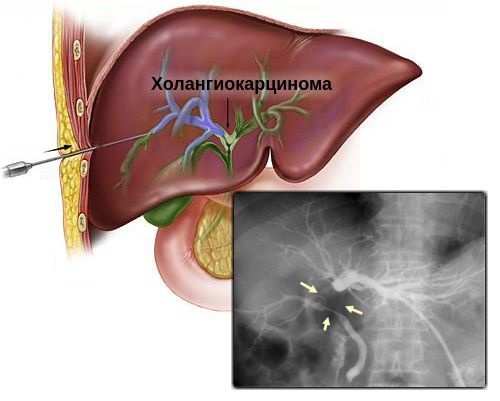
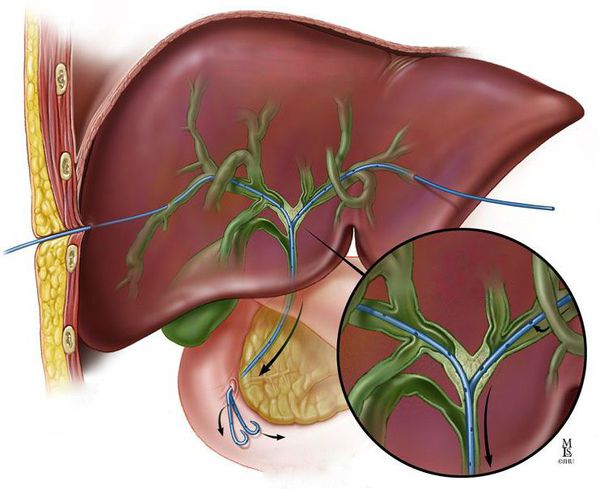
Опухоль, расположенную на месте слияния правого и левого печёночного протока, называют опухолью Клатскина.
Осложнения холангиокарциномы
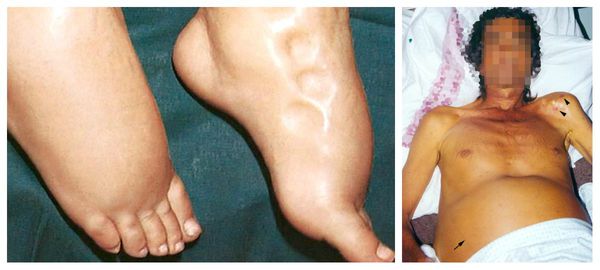
Все осложнения холангиокарциномы связаны с прогрессированием заболевания. Так, проникновение опухоли в магистральные сосуды печени может ухудшить течение печёночной недостаточности и привести к портальной гипертензии (повышению давления в бассейне воротной вены). Печёночная недостаточность характеризуется появлением отёков на ногах, слабостью, желтушностью кожи и увеличением объёма живота в связи со скоплени ем жидкости (асцитом). Портальная гипертензия сопровождается расширением пищеводных вен, которые могут травмироваться во время приёма пищи и стать причиной кровотечения.
При прорастании холангиокарциномы в близлежащие органы может возникнуть кишечная непроходимость : опухоль полностью или частично препятствует прохождению содержимого по желудочно-кишечному тракту.
Диагностика холангиокарциномы
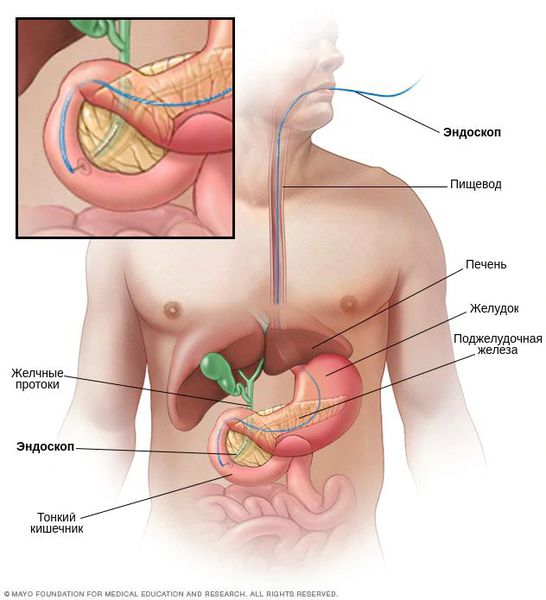
Первое исследование, которое выполняют при появлении желтухи — УЗИ брюшной полости. На основании его результатов можно предварительно определить уровень и причину механической желтухи, заподозрить холангиоцеллюлярный рак.
Для подтверждения диагноза применяется КТ (точность 76-100 %) или МРТ (точность до 89 %). Данные способы диагностики позволяют оценить распространённость онкологического процесса: протяжённость поражения, вовлечённость сосудов печени и прилежащих органов, наличие отдалённых метастазов.
Пациентам с большими опухолями или при подозрении на метастазы в брюшной полости в первую очередь выполняют диагностическую лапароскопию — осмотр брюшной полости с помощью эндоскопа.
Несмотря на вышеописанные методы диагностики, в 25-40 % случаев у пациентов во время операции выявляют более распространённый онкологический процесс, не позволяющий выполнить операцию. Это связано с обнаружением отдалённых метастазов: при их наличии выполнение радикальной операции не имеет смысла, так как она не увеличит продолжительность и качество жизни.
Лечение холангиокарциномы
Выбор тактики лечения зависит от локализации опухоли, стадии её развития, наличия цирроза печени и другой сопутствующей патологии.
Оперативное лечение
Дренирование желчных протоков
Данное вмешательство проводится в условиях операционной: через печень под контролем ультразвука выполняется прокол (пункция) желчного протока и устанавливается дренаж (трубка) для оттока желчи.
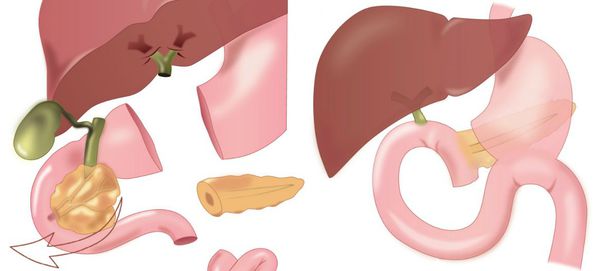
Радикальное оперативное лечение
Радикальную операцию — полное удаление новообразования в пределах здоровых тканей — при холангиоцеллюлярном раке можно выполнить в 10-85 % случаев. Наличие отдалённых метастазов в лимфоузлы и органы является противопоказанием к данному способу лечения.
Объём оперативного вмешательства зависит от локализации опухоли.
При поражении нижней трети холедоха показана панкреатодуоденальная резекция — удаление нижней трети холедоха вместе с головкой поджелудочной железы и двенадцатиперстной кишкой. При вовлечении сосудов выполняется их удаление с протезированием. Поражение средней трети холедоха обычно наблюдается в случае рака желчного пузыря.
При поражении ворот печени (места слияния желчных протоков) показано удаление печени и холедоха. Выбор объёма резекции зависит от степени вовлечённости протоков (см. классификацию Bismuth — Corlette). Так как место объединения протоков располагается на уровне четвёртого сегмента печени, некоторые врачи предпочитают выполнять расширенную правостороннюю гемигепатэктомию (удаление части печени). При вовлечении сосудов выполняют их резекцию с протезированием или аутопластикой.
Оптимальной тактики лечения неоперабельной опухоли нет. Обычно она заключается в чрескожном или эндоскопическом дренировании желчных протоков. Неоперабельные холангиокарциномы III и IV типа по классификации Bismuth — Corlette, как правило, дренируют чрескожно.
Химиотерапия
Радиационная терапия
При неоперабельной холангиокарциноме средняя продолжительность жизни после лучевой терапии в дозе от 40 до 60 Гр составила 12 месяцев. Данная терапия также уменьшила симптомы заболевания.
Прогноз. Профилактика
На долгосрочное выживание после резекции печени по поводу холангиокарциномы указывают такие факторы, как стадия опухоли Т1, отсутствие метастазов в лимфатических узлах и полное удаление опухоли. Сосудистая инвазия, метастазы в четырёх и более лимфатических узлах связаны с неблагоприятным исходом.