Как восстановить опорно двигательный аппарат
Реабилитация при заболеваниях ОДА
Опорно-двигательная система человека выполняет две основные функции – опорную, поддерживающую части туловища, и двигательную, позволяющую человеку передвигаться, совершать различные движения конечностями, менять положение туловища в пространстве, перемещать его. Опорную функцию выполняет костный скелет, двигательную – прикреплённые к костям мышцы, связки, сухожилия, фасции.
Составляющие опорно-двигательного аппарата (ОДА) чаще испытывают на себе влияние внешней среды: чрезмерные физические нагрузки приводят к изнашиванию костных тканей, воспалительные процессы поражают мышцы. Серьёзным испытанием для системы являются травмы – переломы, вывихи растяжения. Всего насчитывается около 150 заболеваний, поражающих ОДА. Часть из них является острыми, кратковременными, другие – хроническими, являющимися причиной инвалидности.
В силу естественного изнашивания организма большинство пожилых людей имеют заболевания опорно-двигательного аппарата различной тяжести и нуждаются в систематических реабилитационных курсах.
Наиболее распространённые заболевания ОДА
К наиболее часто встречающимся заболеваниям неинфекционной этиологии, поражающим опорно-двигательную систему, относятся:
Каждое из вышеперечисленных заболеваний приводит к деградации отдельных частей ОДА, болевому синдрому, нарушению подвижности, атрофии. Патологии неизлечимы, при недостаточном внимании к ним быстро прогрессируют и могут привести к инвалидности. Более того, нередко пожилые люди страдают сразу несколькими заболеваниям ОДА.
Реабилитационные мероприятия
Цель реабилитации любой патологии опорно-двигательной системы – это купирование болевого синдрома и как можно более длительное сохранение подвижности поражённой области. При этом каждое заболевание имеет свои схемы лечения, восстановления и поддержания функций.
Рассмотрим систему реабилитационных мероприятий на примере самой распространённой возрастной патологии – остеоартроза.
Медикаментозное лечение
На острой или подострой стадиях пациент нуждается в скорейшем купировании боли. Для этого применяют медикаментозные препараты. Наиболее эффективны те, что вводятся непосредственно в сустав. Какие именно препараты назначить, решает врач, но при этом всегда должно соблюдаться правило: от более лёгких медикаментов к более тяжёлым. То есть, если болевой синдром не ярко выражен, то назначается короткий курс нестероидных противовоспалительных средств, если он не помогает или боль слишком сильна, то понадобятся противовоспалительные стероиды.
Системная терапия предполагает применение хондропротекторов, способствующих восстановлению повреждённых хрящей.
Лечебная физкультура
В период ремиссии пациенту необходимы курсы лечебной физкультуры и физиотерапии. Регулярное выполнение физических упражнений – самый лучший способ профилактики патологий опорно-двигательного аппарата и реабилитации после обострений. Статические и динамические движения отлично поддерживают двигательную функцию суставов, способствуют стабилизации артрозов, развивают мускулатуру (препятствуют атрофии мышечных волокон), улучшают кровообращение, питание суставов, борются с лишним весом, тренируют сердечно-сосудистую систему. Другими словами, ЛФК – это мощный и эффективный способ укрепления всех систем организма. Разумеется, комплекс должен быть посильным для пожилого человека, учитывать степень заболевания, наличие сопутствующих патологий.
Если состояние пациента позволяет, то в период ремиссии рекомендуется занятия физкультурой сочетать с периодическими походами в сауну и сеансами контрастного душа. Это отлично закаляет и борется с любыми воспалительными процессами.
Массажи
Массаж не менее важен и эффективен, чем занятия физкультурой. Он стимулирует кровообращение, улучшает мышечный тонус, под его влиянием значительно увеличивается подвижность и эластичность связок, уходит отёчность и боль. Массаж улучшает питание повреждённого места и одновременно обеспечивает отток продуктов метаболизма. Различают массажи: классический, точечный и вакуумный. Выбор зависит от вида заболевания и состояния пациента.
Аппаратные и тепловые физиопроцедуры
Профилактика обострения суставных заболеваний
При любом воспалительно-дегенеративном поражении опорно-двигательного аппарата необходимо соблюдать определённые жизненные правила, которые помогут защитить поражённые участки от перегрузки.
Прежде всего необходимо позаботиться об удобной мягкой обуви со специальными стельками или супинаторами. Необходимо избегать длительного нахождения ног в положении с согнутыми коленями. Следует избегать длительного нахождения в статическом положении. При работе сидя следует каждые 10-15 минут менять позу, а лучше – вставать. Если необходимые физические упражнения доставляют сильный дискомфорт, рекомендуется заняться плаванием. Для сильно повреждённого опорно-двигательного аппарата – это самый безопасный и эффективный вид спора. Если поражены суставы ног, не стоит подниматься по ступеням. Лучше это делать на лифте или эскалаторе. Также при болезнях ОДА запрещено носить или понимать тяжести, слишком долго ходить, выполнять любой вид тяжёлой физической работы.
Важным условием поддержания здоровья и функциональности костных мышечных и суставных тканей является специальная низкокалорийная диета с пониженным количеством углеводов, животных жиров, соли, сахара и жидкости, но достаточным количеством белка. При прогрессирующем остеопорозе в рационе должно присутствовать повышенное количество кальция.
Восстановление двигательных функций верхних и нижних конечностей
Нарушение двигательных функций верхних и нижних конечностей происходит по многим причинам, в их основе – повреждение ЦНС. Ослабление, прекращение или неправильные движения конечностей могут быть вызваны и поражением двигательных нервов – нарушением проведения по ним нервных импульсов. Восстановление функций работы мышц рук и ног стало возможным благодаря современным методам медицины.
Однако скорость реабилитационных процессов и их результат не всегда предсказуемы. Во многом это зависит не от стараний врачей, а от степени поражения участка центральной нервной системы и от желания самого больного полностью выздороветь. Порой пациенты бывают настолько подавлены своим состоянием и первыми безуспешными попытками вернуться к прежней полноценной жизни, что процесс выздоровления стоит на месте, несмотря на все усилия врачей и разнообразие применяемых ими методов.
Причины поражения центральной нервной системы
Полная потеря движений или их ослабление бывают вызваны параличом и парезом. В таких случаях различают несколько типов нарушения функций мышц конечностей:
Среди основных причин нарушения работы ЦНС специалисты указывают:
Независимо от того, частично или полностью была нарушена двигательная активность, движения верхних конечностей полностью восстановить гораздо труднее, чем нижних, потому что для рук очень важна мелкая моторика.
Методы восстановления двигательных функций верхних и нижних конечностей
Восстановление двигательных функций верхних, нижних конечностей, по мнению специалистов медицинского центра OSTEOPOLYCLINIC, необходимо начинать незамедлительно после улучшения состояния пациента. Период реабилитации может затянуться или вовсе не принести каких-либо положительных результатов, если манипуляции не начать сразу после того, как появилась возможность производить движения конечностями.
Даже если больной испытывает сложности в самостоятельном движении конечностей, ему могут помочь ближайшие родственники или приглашенный для этого медик. Делать массаж обездвиженных конечностей не так уж сложно, как и проводить пассивную гимнастику.
Порой депрессия, вызванная самим фактом болезни, и, как следствие этого, беспомощное состояние приводят к тому, что пациенты осознанно отказываются от реабилитационных методов. Впрочем, такое состояние больного нередко бывает вызвано и поражением некоторых участков головного мозга.
Восстановление функций двигательного аппарата во многом зависит от бережного отношения окружающих пациента, их деликатном подходе к проблеме. Стимулом для преодоления последствий болезни могут стать не только напоминания о прежней здоровой жизни, но и приведенные примеры из судеб пациентов, перенесших похожее заболевание и успешно справившихся с восстановлением двигательных функций верхних и нижних конечностей.
Основные методы реабилитации, оправдавшие себя временем, это:
Независимо от того, какой именно метод реабилитации специалист считает наиболее эффективным в большинстве случаев, он должен опираться на индивидуальные факторы заболевания пациента. В частности, врач должен учитывать степень тяжести перенесенной болезни пациента, его общее физическое и психическое состояние, эмоциональный настрой на реабилитацию.
Однако некоторые методы применяются ко всем больным без исключения:
Восстановление функций движения рук и ног не может быть сопряжено только с физическими действиями. Больному необходимо объяснить, что многое зависит от его волевых приказов своему телу. Выполняя простейшие упражнения, необходимо проговаривать мысленно (или вслух, если речь восстановлена) движения конечности, отдавать ей приказы, стимулировать мозг к их выполнению.
Некоторые основные правила для выполнения лечебной физкультуры
В задачи кинезиотерапии (ЛФК) входят возвращение физической силы мышцам конечностей, по возможности – всех прежде выполняемых движений, а также способности пациента к передвижению и выполнению стандартных бытовых действий.
При выполнении упражнений на восстановление функций конечностей следует придерживаться нескольких простых правил.
С помощью лечебной физкультуры и сеансов абм-терапии человек заново, словно младенец, обучается обычным бытовым действиям, способности к самообслуживанию. Потребность принимать пищу, умываться, одеваться самостоятельно у здорового человека естественна, он выполняет все эти действия, даже не задумываясь. Выполняя упражнения ЛФК посредством мускульной силы инструктора, пациент сперва восстанавливает кровообращение в мышцах, разрабатывает суставы, а уж затем начинает двигаться самостоятельно.
Нужно понимать, что даже после того, как пациент начинает самостоятельно садиться на кровати, а после и ходить, его мышцы первое время все еще будут слишком слабые, чтобы он передвигался с уверенностью. Поэтому для пациентов необходимо оборудовать помещение специальными поручнями, за которые они могли бы придерживаться, особенно такие ручки нужны в туалете и ванной комнате.
Метод электростимуляции
Электростимуляция представляет собой воздействие импульсным электрическим током низкой частоты на ткани для стимуляции двигательной активности в парализованных мышцах. Этот метод ускоряет кровоток в мышцах, способствует улучшению обменно-трофических процессов, повышает сократимость.
Поскольку при электростимуляции чаще всего применяют накожное расположение электродов, не возникает раздражающего действия и разрушения тканей. Никаких негативных ощущений пациент не испытывает. Наоборот, для больных, у которых период реабилитации затянулся, такой метод позволяет его значительно ускорить.
Данный метод является дополнительным средством восстановления двигательных функций конечностей к лечебной физкультуре, но ни в коем случае не ее альтернативой. Бывают случаи, когда без электростимуляции не обойтись, но решать, необходимо ли ее применение, должен только врач. Именно он подбирает необходимую силу тока, устанавливает электроды в нужных местах, исходя из степени поражения мышц и состояния пациента.
Метод биологической обратной связи
Данный метод (сокращенно БОС) заключается в подключении пациента к датчикам, с помощью которых на экране в виде графиков передаются сокращения мышц. Наблюдая за ними, больной учится контролировать парализованные мышцы, управлять ими.
АБМ терапия (метод Фельденкрайза) является одной из самых быстрых и эффективных способов реабилитации. В момент травмы, наши нервные импульсы передает мозгу о повреждении какого то участка тела и мы начинам чувствовать боль. Организм человека устроен таким образом, что чтобы не испытывать боль и обезопасить другие системы и тело от дальнейших повреждений и негативных последствий, наш мозг в буквальном смысле «отключает» поврежденный участок тела и блокирует нервные импульсы от него. Таким образом само место травмы теряет чувствительность и ему обеспечивается минимальная подвижность. При таких тяжелых травмах длительность лечения занимает много времени и месяцев, и наш мозг просто забывает об этих участках тела. Основной задачей АБМ терапевта в данном случае является показать мозгу о том, что поврежденный участок здоров, с ним все хорошо и можно снова уверенно им пользоваться, взаимодействовать с ним, и собственно восстановить подвижность поврежденной части тела.
Помимо описанных выше методов восстановления двигательных функций конечностей существует множество других (например, медикаментозная терапия, занятия в бассейне, упражнения в условиях невесомости, гипербарическая оксигенация и другие). Каждый из них имеет свои преимущества и ограничения. Назначением конкретного метода должен заниматься только лечащий врач Клиники остеопатии и классической медицины, для того чтобы реабилитация прошла максимально эффективно и в короткие сроки.
Реабилитация после травм опорно-двигательного аппарата
Специалисты реабилитационного центра “Лаборатория Движения” помогут в восстановлении функций опорно-двигательного аппарата
Первичная консультация реабилитолога
Травматические повреждения, наносящие ощутимый ущерб физическому здоровью, требуют длительного лечения и даже хирургической коррекции. Вынужденная неподвижность травмированной части тела приводит к нарушению кровообращения, ослаблению тканевого питания и мышечной силы, ухудшению общего состояния и нормального функционирования всего организма. Именно поэтому ключевым этапом максимально полного восстановления является реабилитация после травм опорно-двигательного аппарата.
Рассказывает специалист ЦМРТ
Дата публикации: 12 Августа 2021 года
Дата проверки: 30 Ноября 2021 года
Содержание статьи
Так ли мне нужна реабилитация?
Целенаправленная ортопедо-травматологическая коррекция является только первым шагом на пути к выздоровлению. А для реализации конечной цели каждому перенесшему травму пациенту требуется профессиональная реабилитация. А чтобы она была эффективной и безопасной, необходима помощь специалиста, комплексность и индивидуальный подход.
Возможные осложнения без реабилитации
Нарушение анатомической целостности тканей может повлечь за собой негативные последствия для здоровья:
Продолжительность восстановительного периода
Длительность курса восстановительного лечения во многом зависит от характера и тяжести травмы (от 2-х недель до 2-х лет). При этом ключевые показатели эффективности: ликвидация или снижение выраженности остаточных явлений, максимально возможная стабилизация нарушенных функций, достижение оптимального уровня физической активности и трудоспособности.
Через сколько можно начинать реабилитацию?
Обязательным условием успешного восстановления является максимально раннее включение в лечебный процесс рекомендованных реабилитационных процедур. Сроки определяются индивидуально, с учетом состояния, возраста и функциональных возможностей человека.
Когда будут заметны улучшения?
Человеческий организм – это сложнейшая саморегулирующая система, восстановление которой зависит от внутренних резервов, внешних факторов и собственного отношения к своему здоровью. Поэтому конкретное время, необходимое для улучшения состояния, предопределить невозможно. Изучив конкретную ситуацию, специалист, полагаясь на свой опыт может назвать желаемый срок восстановления, при соблюдении всех рекомендаций и предписаний. Но, как бы то ни было, при грамотном проведении реабилитации практически все пациенты отмечают ускоренный прогресс в выздоровлении.
Реабилитация с нарушением опорно двигательного аппарата
Нарушения опорно-двигательного аппарата значительно затрудняют привычное течение жизни, поэтому важно вовремя заняться реабилитацией организма.
Показания к реабилитации опорно-двигательного аппарата
Очень важно вовремя вмешаться в течение болезни и внести необходимые коррективы. Особое внимание необходимо уделить реабилитации. Именно от восстановительного периода зависит эффективность лечения и возможность рецидива.
Проблемы опорно-двигательного аппарата совсем не редкость. По статистике, патология, как временная так постоянная, наблюдается у каждого второго. Причины, вызывающие сложности физических передвижений заключаются в развитии:
Важным условием эффективной реабилитации при травмах опорно-двигательного аппарата служит создание необходимых условий для постепенного увеличения физических нагрузок.
Также встречаются временные повреждения, ведущие к сбоям в работе двигательного аппарата. Особенно часто подобные травмы наблюдаются у профессиональных спортсменов и балерин. Ниже следует список возможных отклонений, влияющих на состояние ОДА:
Для этого специально оборудуют дом, снабжая стены и лестницы периллами. Создают условия для прогулок больного во дворе.
Программа лечения в центрах реабилитации
Центры реабилитации и санатории наилучшим образом обустроены для восстановления опорно-двигательной системы. На основе поставленного диагноза профессионалы настоящих медицинских учреждений разрабатывают начальную программу реабилитации. Назначаются процедуры лечения опорно-двигательного аппарата:
В санатории реабилитация при нарушении опорно-двигательного аппарата занимает в среднем от двух до четырех недель, в зависимости от индивидуальных показателей больного. Далее наступает амбулаторный этап, на время которого врач также дает рекомендации, соблюдение которых влияет на эффективность и сроки полного восстановления.
Лечебная Физкультура (ЛФК)
При реабилитации инвалидов и пациентов с патологией опорно-двигательного аппарата разрабатывается персональная программа для каждого. Важным элементом восстановления служит комплекс лечебной физкультуры.
Упражнения благотворно влияют на прочность костной ткани, увеличивают качество крепления сухожилий и мышечной ткани к костям, укрепляют позвоночные связки и помогают справиться с искривлениями. Также благодаря ЛФК, развивается грудная мышца и улучшается осанка.
Физическая реабилитация опорно-двигательной системы, в зависимости от локализации травмы, может назначаться в виде:
Также упражнения ЛФК могут быть пассивными, когда пациент делает упражнения для травмированной конечности здоровой или при содействии инструктора. Подобные занятия незаменимы на первых стадиях реабилитации. Особенно после перенесенной операции.
Главным критерием скорейшего выздоровления является регулярность занятий и правильность их выполнения. Не следует совершать резких движений, во избежание травм мышц или дополнительных растяжений связок. Рекомендуется производить движения медленно, акцентируя внимание на каждой задействованной мышце.
При проявлении следующих симптомов рекомендуется срочно обратиться к специалисту:
Упражнения для взрослых
Назначения по ЛФК полностью зависит от локализации травмы и от состояния конкретного больного. Однако каждая группа мышц отличается своими тонкостями выполнения. Так, проблемы с руками и плечевым поясом решаются движениями из стороны в сторону.
Руки при этом могут быть как выпрямленными, так согнутыми в локтевом суставе. А исходное положение может быть: стоя, сидя и лежа. Чаще всего тренировки для рук идут в комплексе с упражнениями на другие группы мышц.
Реабилитация при травмах ног должна сопровождаться сгибанием и разгибанием конечностей в тазобедренном, коленных и голеностопных суставах. Это могут быть подтягивания ног к туловищу, приседания, отводы в сторону, минимум по 10 подходов.
Также на двигательный аппарат хорошо влияет растяжка. Подобные упражнения делают суставы эластичными и подвижными. Позже, на этапе увеличения нагрузки, движения совершаются с грузами и специальными резинками, для большего сопротивления.
Для восстановления повреждений спортсменов после травм позвоночника выполняются наклоны туловищем стоя, сидя, лежа на груди или спине. Тренировки производятся как с собственным весом, так с применением дополнительных грузов и инструментов.
Важным элементом гимнастических занятий является необходимость дальнейшего расслабления. Мышцы необходимо попеременно расслаблять и тонизировать. Подобная методика хорошо закаляет межпозвоночные связи.
Упражнения для детей
Реабилитация детей с нарушениями опорно-двигательного аппарата требует особого внимания и максимальной концентрации тренера, чтобы в нужный момент помочь ребенку или остановить занятия.
При распределении нагрузки врач обязательно должен учитывать противоречивость детского организма с данной патологией. С одной стороны, растущий организм обладает огромным запасом энергии, которую нужно расходовать, с другой, ограничен в передвижениях из-за проблем со здоровьем.
Занятия во время реабилитации детей лучше всего проводить в домашних условиях. Это поможет ребенку преодолеть психологический барьер и избавиться от стеснения. Однако не следует полагаться на собственные силы, в вопросах двигательного аппарата ребенка лучше обратиться за помощью к специалисту.
В последнее время довольно распространенным методом реабилитации служит зоотерапия. Особенно преуспели в этом контакты с лошадьми. Верховая езда помогает корректировать осанку ребенка и бережно поддерживает позвоночник. Также подобные процедуры благотворно сказываются на психологическом состоянии ребенка.
Любое заболевание легче предотвратить, чем вылечить. Необходимо проводить медицинскую профилактику против заболеваний опорно-двигательного аппарата и беречься от механических травм. Особенно осторожным рекомендуется быть людям из зоны риска: спортсменам, танцорам, альпинистам.
Лечение заболеваний опорно-двигательного аппарата
Опорно-двигательный аппарат человека рассматривается специалистами как сложная физиологическая и биомеханическая система, где все взаимосвязано. Для того, чтобы выяснить причину того или иного заболевания опорно-двигательного аппарата, необходимо учитывать, что на него влияют как внешние, так и внутренние факторы, поэтому зачастую нужен не только физикальный осмотр и помощь рентгенологии, но и лабораторные исследования.
Российская статистика актуальности этой проблемы свидетельствует: болезни костно-мышечной системы ставят временную нетрудоспособность по этой причине на 4 место среди прочих заболеваний. Люди старше 70 лет в 40% случаев являются пациентами с остеоартрозом, а из них 25% не способны выдерживать обычные ежедневные физнагрузки. Со студентами также все непросто: 30-42% молодых людей в медицинской спецгруппе имеют патологии опорно-двигательного аппарата различной этиологии.
Еще одна проблема состоит в том, что специалисты по причине сложившейся системы прошлых лет и современных экономических тенденций могут уделять внимание лишь снятию симптоматики заболеваний опорно-двигательного аппарата, не успевая заниматься их профилактикой или полноценной реабилитацией. Однако в последние годы ситуация меняется в сторону улучшения – начинает уделяться большее внимание физиотерапевтическим методикам, приходит понимание, что необходимо влиять на причину самого заболевания опорно-двигательного аппарата.
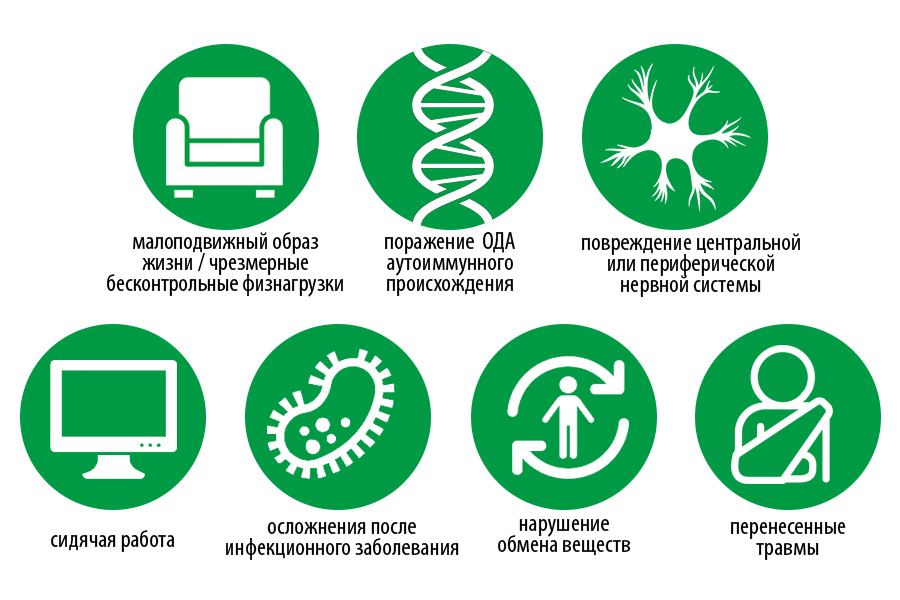
Причины заболеваний опорно-двигательного аппарата
Их множество, при этом зачастую сочетаются сразу несколько причин, приведших к болезни:
Именно поэтому необходимо точно установить – почему у человека развивается та или иная патология. Так можно будет назначить ему наиболее подходящее лечение опорно-двигательного аппарата и курс дальнейшей реабилитации для поддержания удовлетворительного качества жизни.
Методы лечения заболеваний опорно-двигательного аппарата
Каждый из этих методов не применяется по-отдельности, лучшее лечение опорно-двигательного аппарата проводится только комплексно, а его схему составляют для каждого человека индивидуально.
Виды препаратов для лечения суставов и опорно-двигательного аппарата
Для снятия боли и воспаления применяются нестероидные противовоспалительные препараты – как местно, так и в виде инъекций, и перорально. Если болевой синдром выражен сильно, то могут назначаться анальгетики.
Хондропротекторы оказывают положительное влияние на выработку синовиальной жидкости и на саму хрящевую ткань, однако их необходимо принимать длительное время для достижения ощутимого результата.
В некоторых случаях, если заболевание опорно-двигательного аппарата вызвано инфекцией, могут назначаться антибиотики. Специалист должен убедиться, что заболевание имеет инфекционное происхождение.
Физиотерапевтическое лечение заболеваний опорно-двигательного аппарата
На данный момент используются различные методы лечения опорно-двигательного аппарата:
Каждый из этих методов физиотерапии имеет противопоказания, поэтому назначать их может только специалист. Их самостоятельная эффективность неоспорима, но еще лучше физиотерапия при лечении заболеваний опорно-двигательного аппарата будет работать совместно с препаратами и лечебной физкультурой.
Лечебно-физкультурный комплекс при заболеваниях опорно-двигательного аппарата
Подобные лечебные комплексы также назначаются врачом, как правило, физиотерапевтом. Для каждого вида заболевания опорно-двигательного аппарата существует своя методика проведения занятий, учитывающая возможность максимальной нагрузки. Самостоятельно подобную гимнастику также делать не рекомендуется, особенно на первых порах.
Обычно подобные занятия проводятся в группе, с людьми, имеющими схожие патологии, проходят они под присмотром специалиста, который следит за правильностью выполнения того или иного упражнения у каждого пациента.
В дальнейшем, если есть положительная динамика, комплекс упражнений корректируется, и человек может самостоятельно выполнять их дома.
Массаж для лечения заболеваний опорно-двигательного аппарата
Лечебный массаж при опорно-двигательных заболеваниях – также весьма действенный метод облегчения состояния. Учитывая, что это сильное механическое воздействие на мышцы и связки, проводить его должен сертифицированный специалист в специализированном учреждении.
Необходимо понимать, что в острой фазе заболевания массаж противопоказан и назначается только когда отек и воспаление сняты, а сильный болевой синдром купирован.
Для каждой зоны и для каждого заболевания разработаны свои, специальные методики лечебного массажа. Например, при растяжении связки в первые дни после травмы исключаются прерывистые рубленые движения и поколачивания – знать подобные нюансы может только специалист. Учитывается не только заболевание, но и возраст пациента, его общее физическое состояние, особенности телосложения.
Прочие методы лечения опорно-двигательного аппарата
К ним могут относиться диета, режим дня и отказ от вредных привычек. Это не только полезно для физического состояния человека, но положительно влияет и эмоциональный тонус. Как известно, душевное и физическое здоровье неразрывно связаны, и в данном случае пациент, придерживаясь правильного образа жизни, не только улучшает ее качество, но и настраивает себя на выздоровление, активную помощь самому себе.