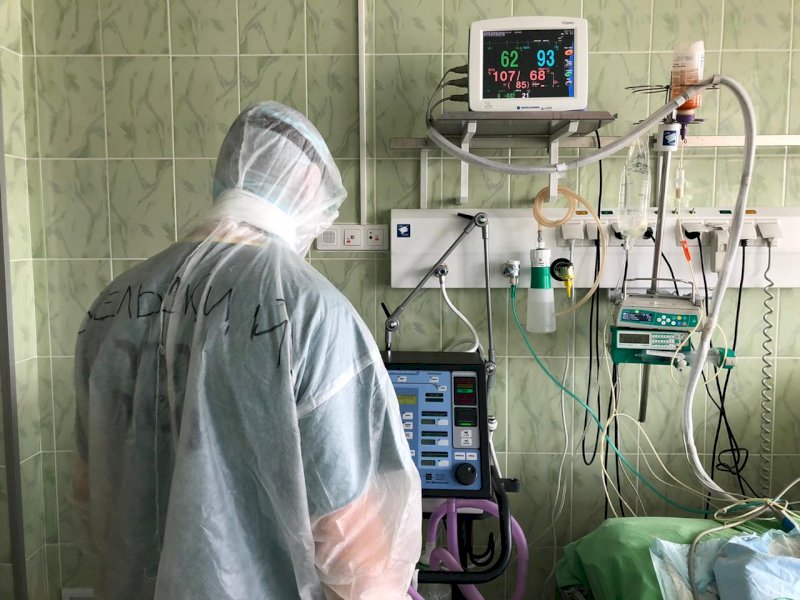
Как восстановить организм после ивл
Кому показана искусственная вентиляция легких и как их восстанавливать после респираторной поддержки
Глоток воздуха

— Игорь Зиновьевич, при каких условиях пациент не может обойтись без ИВЛ и как часто вы назначаете эту процедуру?
— Сразу же хочу подчеркнуть: искусственная вентиляция легких — не приговор. ИВЛ задействуется, если системы дыхания и кровообращения человека не справляются самостоятельно. Но нужно понимать, что часть пациентов, которых, к сожалению, не удается спасти, погибают не из-за ИВЛ, а из-за тяжелейшего течения коронавирусной инфекции и обширного поражения внутренних органов (это могут быть не только легкие).
Статистика во всем мире примерно равнозначная. Около 50 % человек могут перенести ковид бессимптомно, в амбулаторном лечении на дому нуждаются 30 %, а в госпитализации (но не в отделение реанимации) — до 20 % пациентов, из которых 5—7 % будут нуждаться в интенсивной терапии, а половина из них — в той или иной аппаратной поддержке.
К слову, за время пандемии специалисты пересмотрели подходы к респираторной терапии. Сегодня она ступенчатая: начинается с подачи определенного количества литров кислорода в минуту, и многим этого бывает достаточно. Если нет, дальше используют высокопоточную оксигенацию, но и это еще не подключение к ИВЛ: пациент в сознании, дышит сам, просто ему под повышенным давлением подают кислород либо через специальные назальные канюли, либо через лицевую маску, либо через шлем для неинвазивной вентиляции легких. И только следующий шаг — ИВЛ, когда аппарат полностью берет на себя дыхательную функцию.
— Пациент в это время находится в медикаментозной коме?
— Прежде чем подключить человека к аппарату ИВЛ, необходимо установить в трахею специальную трубку. Для этого больного вводят в медикаментозную кому. Но когда уже достаточное количество кислорода поступает в легкие и ситуация в целом улучшается, пациент возвращается в сознание. Если он находится на ИВЛ достаточно длительное время, трубку, помещенную в трахею, заменяют на трубку, которая вводится через шею (трахеостому). По мере уменьшения интенсивности работы аппарата ИВЛ и стабилизации состояния многие пациенты могут пить воду и даже самостоятельно есть ложкой кашу.
— А общаться с врачами?
— Только письменно и жестами. И эту возможность все стараются использовать. Спрашивают о своем состоянии, просят передать привет родным, поддержать их. Кто-то даже пытается шутить, кто-то пишет слова благодарности врачам. Кто-то просто выражает свои эмоции, это тоже полезно. Медики, в свою очередь, просят своих подопечных быть оптимистами, потому что вера в себя, свои силы очень помогает справиться с болезнью.
— Как долго можно находиться на ИВЛ?
— В третью волну пандемии больше тяжелых случаев ковида? Аппараты ИВЛ теперь нужны чаще?
— На данный момент мы не наблюдаем обвального роста новых случаев. Не исключено, что это связано с особенностями эпидемиологического процесса. Заболевание новое, оно проходит определенные этапы эволюции. А вот что касается тяжелых случаев, то их действительно больше. В чем причина? Есть много теорий. Сейчас весна, традиционное время гиповитаминоза, когда организм ослаблен, снижен защитный механизм иммунитета. Кроме того, вирус мутирует, подстраивается под своего носителя. Основная проблема состоит в иммунном ответе организма на ковид. Тем не менее подчеркну, что далеко не каждому из нынешних тяжелых пациентов необходима искусственная вентиляция легких, так что аппаратов у нас хватает, есть даже запас.
— Игорь Зиновьевич, насколько мне известно, основной момент в развитии любой пандемии — ее купирование. Нужно ли вакцинироваться людям, которые перенесли тяжелую форму ковида, нуждались в респираторной поддержке?
— Обязательно. При накоплении определенного пула в 60—70 % вакцинированных людей в популяции любая пандемия сходит на нет. Поэтому и тем, кто уже перенес ковид, и тем, кому посчастливилось пока с ним не столкнуться, нужно вакцинироваться. Сегодня мы не можем однозначно утверждать, что чем тяжелее была форма болезни, тем больше выработалось антител. Увы, практика показывает, что такие пациенты заболевают и по второму, и по третьему разу. Не так давно в Китае подтвердили четвертый случай ковида у одного и того же человека. А ведь каждый раз организм работает на износ, чтобы справиться с болезнью, расходует иммунные ресурсы, после чего вынужден бороться еще и с последствиями. Поэтому мой совет — привиться и вздохнуть свободнее.
— Посоветуйте, как в домашних условиях восстанавливать легкие после респираторной поддержки.
Заново учим ходить и говорить: как оживляют пациентов в реанимации «уральской Коммунарки»
«Коронавирус поражает преимущественно органы дыхания», «легкие превращаются в труху». Вот то немногое, что мы, обыватели, знаем о новом коронавирусе. О том, что части больных COVID-19 приходится заново учиться не только дышать, но еще ходить и говорить, мало кто рассказывает.
Насколько успешным будет этот процесс, зависит уже не от лечения, а от реабилитации. И роль инструктора ЛФК оказывается сопоставимой с ролью реаниматолога по возвращению человека к жизни.
Более того, применение ИВЛ сопровождается назначением седативных препаратов и миорелаксантов, которые способствуют расслаблению мышц и успокоению больного. Это необходимо, чтобы пациент собственными дыхательными движениями не мешал ритму, задаваемому аппаратом.
По словам Владимира Руднова, ранняя реабилитация способствует более быстрому «снятию» пациента с ИВЛ, уменьшает время его пребывания в реанимации и в стационаре в целом. Однако пока в России этот процесс недооценивают. В екатеринбургской горбольнице № 40 внедрен пилотный проект.
В некоторых странах реабилитологи дежурят в реанимации так же круглосуточно, как и реаниматологи. Этим путем идет весь мир. В России же идеология реабилитации будет, по прогнозам профессора, приживаться минимум 10-15 лет.
В горбольнице № 40 реабилитационная бригада начала работать в реанимации в декабре 2018 года. Изначально это была хирургическая реанимация, но, когда «сороковая» стала форпостом в лечении COVID-19 и «уральской Коммунаркой», помощь реабилитолога потребовалась в инфекционном корпусе.
С 6 мая в отделении инфекционной реанимации (РАО № 4) работает инструктор-методист по ЛФК Вадим Хасаншин. О том, как он поднимает на ноги пациентов с ИВЛ и в чем особенности «ковидной» реабилитации, – в интервью ЕАН.
— Вадим, расскажите, как вы попали в инфекционное отделение?
— Наша мультидисциплинарная бригада (то есть состоящая из специалистов разного профиля, – прим. ЕАН) работает с 2018 года после того, как мы прошли обучение в Клиническом институте мозга. Мы начали заниматься физической реабилитацией в хирургическом корпусе. К пациентам с COVID-19 я зашел 6 мая. Люди там долгое время находились на ИВЛ, а у меня есть опыт снятия пациентов с ИВЛ.
В первые дни толерантность (переносимость, – прим. ЕАН) к физической нагрузке у пациентов была очень низкая. Для них просто даже обычный поворот (в постели, – прим. ЕАН) был очень тяжелым: они начинают задыхаться, у них снижается давление. Любое дыхательное упражнение по один-два подхода – как для нас пробежать, например, километр.
К тому моменту они уже по неделе-две находились на ИВЛ. И их дыхательная мускулатура «забыла», как участвовать в акте дыхания. Реаниматологи считают, что если в течение двух недель пациент находится на ИВЛ, то он, скорее всего, «ухудшится».
У меня в практике, однако, есть пациенты, которые перешагнули две недели на ИВЛ, а теперь за счет реабилитации у них положительная динамика.
— Как вы восстанавливаете дыхание? Каким образом запускаете дыхательную мускулатуру?
— Обучаем ее работать заново. Применяем методики Стрельникова, Бутейко, Фролова, Марка Леонтьева.
Например, используем обычный механический тонометр (прибор для измерения артериального давления, – прим. ЕАН). Под поясницу пациенту помещается надутая манжета. Когда он совершает вдох, давление на шкале тонометра уменьшается. Когда выдох – оно поднимается вверх и пациенту становится видно, насколько правильно и эффективно он совершает акт дыхания.
Это незаметные движения, мелкие, казалось бы, нюансы, но они очень важны при данном заболевании.
Кроме того, используются дренажные положения, прон-позишн.
-Что это такое?
— Положение лежа на животе, вниз головой. Кровать наклоняют на 7-12 градусов, что улучшает отхождение мокроты – она перемещается от нижних долей легкого ближе к трахеостоме.
Когда они находятся в дренажных положениях, мы используем перкуссионный массаж – постукивание по спине ребром ладони. Это тоже улучшает отхождение мокроты. Нам пока везет, что пациенты у нас в сознании и с ними можно вступать хоть в какой-то диалог, чтобы он вам помог, дал обратную связь о своем состоянии – насколько комфортно или нет.
Например, может быть некомфортно из-за трахеостомы. Даже при повороте она шевелится, задевает дыхательные пути, из-за чего появляется кашлевой рефлекс, раздражается гортань.
Чтобы пациенту все это терпеть, у него должна быть мотивация. В отделениях реанимации очень тягостное психоэмоциональное состояние. В первые дни оно всегда угнетенное: вчера человек бегал, а сегодня лежит на ИВЛ. Вчера он мог сделать все, а сегодня – ничего. Они говорят: не хочу, не буду.
Когда пациенты говорят, что надо собраться наверх (собираются умирать, – прим. ЕАН), мы предлагаем им представить, что было бы, если бы их родной или близкий скончался. И тогда они начинают задумываться.
Мы им объясняем: мы сейчас вас расшевелим, и вы сможете, например, сесть на коляску, сможете сесть на коляску – сможете выехать в коридор. Раньше, когда не работали с COVID-пациентами, говорили, что сможете выехать в коридор – сможете выехать в другое отделение и встретиться с родственниками. Для пациентов с COVID последние два пункта неактуальны.
Но мы доводим пациента до полной социальной адаптации – он может перейти в положение сидя, дойти хотя бы до санитарного стула. Для лежачего пациента, которому приходится ходить в судно, это тоже мотивация.
— Как вы ставите людей на ноги?
— Начинаем с того, что поднимаем головной конец кровати на 45%, потом на 60%, потом человек лежит с опущенными ногами. Когда пациент пересаживается на коляску, начинаем использовать велокинез: ставятся педали, как у велосипеда, пациент сидит и крутит велик ногами и руками.
Иногда он используется в кровати.
Используется активный и пассивный стретчинг. Не такой, как в фитнес-залах, поэтому мы используем термин «активная и пассивная суставная гимнастика». Пациент сам или с помощью инструктора начинает разрабатывать суставы. Плюс работать с мышечными волокнами – растягивать и расслаблять их или, наоборот, поднимать тонус. Для увеличения тонуса мышц применяется фитнес-резина.
Пациенты находятся под постоянным контролем – смотрим за давлением, частотой пульса, сатурацией (уровнем насыщения крови кислородом, – прим. ЕАН).
— Вы один занимаетесь реабилитацией в «ковидном» отделении?
— Да, так получилось, что из мультидисциплинарной бригады я один. Выполняю функции и нейропсихолога, и логопеда. С ними консультируюсь по телефону и помогаю вместо них пациентам.
— А зачем пациентам с COVID логопед?
— В связи с наложением трахеостомы возникают бульбарные нарушения (нарушения функций продолговатого мозга, который отвечает за жизненно важные процессы в организме: дыхание, сердечная деятельность, глотание, тонус сосудов, – прим. ЕАН), связанные с глотанием. Когда трахеостому убирают, пациентам нужно заново учиться разговаривать и глотать пищу, воду. Они говорят, что теперь у них голос стал не такой. Правда, они не учитывают, что не слышали свой голос более двух недель…
Влияет и установка назогастрального зонда (трубка, которая через ноздрю вводится в пищевод, – прим. ЕАН) для питания. Через зонд кормят для того, чтобы была возможность контролировать водный баланс. Пациент на ИВЛ обычно ощущает колоссальную жажду. Если он будет потреблять жидкости столько, сколько захочет, это грозит отеком легких.
— Вот человек вчера бегал, а теперь лежит и ничего не может. А в дальнейшем он сможет снова бегать? Насколько можно восстановиться после тяжелой формы коронавирусной инфекции?
— Сейчас у нас находятся два пациента, которые в конце прошлой недели были на ИВЛ. Один был снят в субботу. На сегодняшний день он полностью социально адаптирован – может спокойно сесть, пересесть, пройти возле кровати. В ближайшие дни его переведут в обычное отделение, и есть 100%-ная уверенность, что он может самостоятельно себя обслуживать, сходить в туалет. За ним не нужен будет пристальный присмотр. Толерантность к физической нагрузке увеличилась в разы.
— А как же все-таки насчет бегать? Спортом можно будет заниматься?
— Есть какой-то пациент, который вас больше всего порадовал или удивил в плане восстановления?
— У нас есть мужчина 70 лет. Раньше он чем только ни занимался. И сейчас ему, похоже, тоже пора в сборную. Сейчас он деканулирован (у него убрана трахеостома, через которую производится искусственная вентиляция легких, – прим. ЕАН) и в ближайшие дни пойдет в обычное отделение. В начале нашего реабилитационного курса он ничего не хотел делать.
А сейчас сам выпрашивает у меня велосипед. Накануне, когда я его посадил в коляску, он предложил медсестре присесть сзади, говорит: «Сейчас я тебя прокачу».
— Ваши «ковидные» пациенты – люди старшего возраста? Говорят, именно у них течение наиболее тяжелое.
— У нас не только пожилые. Сейчас у нас лежат люди от 30 до 50.
— А вы сами не боитесь заболеть?
— Да, переживания есть по этому поводу. Для этого мы соблюдаем все правила безопасности не только в «красной зоне», но и в повседневной жизни.
— Есть какие-то особенности работы с пациентами с COVID? Те мероприятия, которые вы описали, необходимы всем пациентам во время и после процедуры ИВЛ?
— В обычном, даже реанимационном отделении, пациенты чаще всего более активны. Если человек даже на ИВЛ, ему легче поднимать руки-ноги. Любые упражнения он делает намного веселее. А здесь они сделали два-три упражнения и уже физически истощились. Им тяжелее, чем пациентам с другими заболеваниями, в том числе и с заболеваниями легких.
Похожая картина, пожалуй, у пациентов с ХОБЛ (хроническая обструктивная болезнь легких, – прим. ЕАН). Также для пациентов с COVID-19 приходится каждодневно проводить тест на гиповолемию (уменьшение объема циркулирующей крови, – прим. ЕАН).
-С какими еще трудностями приходится сталкиваться в «ковидной» реанимации?
— Основная проблема – все мы находимся в защитных костюмах. Это очень некомфортно. Даже обычный санитар – медсестра, которые помогают пациенту перевернуться, совершают колоссальный труд. В жару и так потеешь…
Когда зову своих знакомых инструкторов к нам поработать, есть некоторое непонимание. Это тяжелое отделение, и не все хотят пойти сюда. Когда я 6 мая сюда зашел, понял, что это очень тяжело.
— Почему?
— Психологически это очень сложно. Ты идешь по улице и знаешь, что работаешь с COVID-19. Понимаешь, что ты можешь стать носителем.
С другой стороны, я всегда работал с тяжелыми пациентами и достаточно давно нахожусь словно на острие. Самые тяжелые случаи всегда интересны. Я получаю эмоциональное удовольствие от того, что помог еще одному пациенту вернуться к нормальной жизни после болезни.
Заново учиться дышать, глотать и ходить: как меняется жизнь после искусственной вентиляции легких
«Я не могу дышать. Не хватает воздуха. Я сдаюсь, сдаюсь», — так описывает агентству Bloomberg свои последние мысли перед погружением в искусственную кому Диана Агилар. Заболевание коронавирусом у нее подтвердилось 18 марта, когда ее доставили в больницу в Нью-Джерси. Но вирус начал разрушать ее легкие еще за несколько недель до этого. Температура поднималась выше 40 градусов. Ей было тяжело дышать, боль ощущалась во всем теле. В больнице ее подключили к аппарату искусственной вентиляции легких (ИВЛ): дышать самостоятельно Агилар почти не могла.
Bloomberg рассказывает, через что пришлось пройти Агилар и многим другим зараженным коронавирусом, которых подключили к ИВЛ.
Зачем нужна вентиляция легких. Обычный процесс дыхания можно описать так: кислород по трахее попадает в легкие, добирается до 600 млн мельчайших альвеол, через них всасывается в кровь и с ней разносится по всему организму, ко всем органам. Что происходит при коронавирусе:
Чем опасны аппараты ИВЛ. Интубация — «кошмарный момент» для каждого из многих тысяч пациентов, которые прошли через эту процедуру, пишет Bloomberg. Аппараты ИВЛ сейчас нарасхват из-за их способности поддерживать дыхание, но одновременно врачи опасаются их использовать — из-за вреда, который они наносят при небольших шансах, которые они дают. По статистике, больше двух третей подключенных к машинам пациентов все равно умирают, указало агентство. В Нью-Йорке погибают 80% или даже больше больных коронавирусом, подключенных к аппаратам ИВЛ, приводил статистику Associated Press.
Первые аппараты вентиляции легких появились в 1928 году, но врачи до сих пор продолжают изучать долгосрочные последствия их применения для здоровья людей, отмечает Bloomberg. «Даже если пациенты переживают вентиляцию легких, некоторые из них останутся очень слабыми. Может дойти до того, что они не смогут заниматься совершенно обычными вещами — бриться, принимать ванну, готовить еду, или окажутся прикованными к постели», — рассказывает агентству руководитель отделения интенсивной терапии больницы в Кливленде Хасан Кхули.
«Нам приходится вводить пациентам обезболивающее и снотворное, чтобы они смогли перенести дыхательную трубку в своих легких. Чем дольше человек подключен к аппарату и находится на седативных средствах, тем серьезнее другие последствия — снижение мышечного тонуса и силы, а также выше риск заразиться другой инфекцией в больнице», — говорит Ричард Ли, руководитель направления болезней легких и неотложной медицинской помощи в Калифорнийском университете в Ирвайне.
Мышцы, которые отвечают за дыхание, после подключения к аппарату ИВЛ атрофируются за несколько часов.
Риск смерти остается на уровне выше среднего еще как минимум год после отключения от аппарата ИВЛ. Уровень риска связан как с количеством дней, проведенных на вентиляции легких, так и с общим уровнем здоровья человека, заметило агентство.
Некоторые пациенты никогда не восстановятся, отметил Майкл Родрикс, главврач отделения интенсивной терапии в больнице университета Роберта Вуда Джонсона в Нью-Джерси. А тем, кто поправляется, часто приходится заново учиться таким базовым умениям, как ходить, говорить или глотать, добавил он. Могут пострадать и когнитивные способности: например, бухгалтеру будет сложно вернуться к работе, а пенсионер, который раньше был вполне самостоятельным, вероятно, не сможет сам управлять автомобилем и ходить за продуктами, рассказал Родрикс.
После окончания пандемии по всему миру будут тысячи людей, которые пережили вентиляцию легких, но качество их жизни — большой вопрос, отмечает Bloomberg. В США, пишет агентство, больницы уже готовятся к уходу за пострадавшими пациентами: некоторые отводят целые этажи для реабилитации. Другие стараются избежать использования аппаратов для заболевших коронавирусом. Для помощи таким людям разрабатывают и специальные устройства: например, для стимуляции мышц разрядами тока, благодаря которым пациенты «тренируются», даже если они без сознания.
Одна история. Диана Агилар была подключена к аппарату 10 дней, на протяжении которых практически постоянно была без сознания. Когда она очнулась, обнаружила, что ее запястья привязаны к кровати: так делают, чтобы пациент не пытался самостоятельно вытащить трубку, которая через трахею доходит до самых легких. У палаты Агилар собрались несколько врачей и медсестер: они прыгали, хлопали в ладоши и кричали ей: «Да, Диана, ты справилась!» Радость врачей была связана в том числе с тем, что многие пациенты, которые, как и Агилар, были подключены к аппаратам ИВЛ, не выжили. Диана еще не знала, что в соседней палате так же на вентиляции легких лежит ее муж Карлос. Они в браке уже 35 лет.
Карлос Агилар также заразился коронавирусом. Его подключили к аппарату лишь через несколько часов после того, как Диана очнулась после комы. Диана пересилила себя и смогла приподняться в кровати, чтобы заглянуть в окно соседней палаты, где был ее муж. Смартфон весил как кирпич, но Диана смогла сделать фото Карлоса, после чего вновь легла без сил.
Диана дважды лечилась от рака толстой кишки, у нее недостаток железа, повышенное давление и лишний вес. Она провела без сознания 10 дней и помнит лишь редкие моменты пробуждения, боль и неспособность говорить и двигаться. Карлос на здоровье раньше не жаловался. Он провел с аппаратом три дня: дремал или смотрел телевизор при достаточно слабом обезболивающем.
Некоторые пациенты после ИВЛ «практически теряют способность двигаться: некоторые ведут себя так, словно они парализованы, их мышцы еле могут двигаться», заявил Хасан Кхули. Чета Агилар смогла этого избежать.
Месяц на ИВЛ. Как восстанавливаются пациенты после победы над коронавирусом?
Каждый тяжелый случай заболевания COVID-19 для врачей – серьезный вызов и отдельная история спасения. В основном медикам приходится рассчитывать на свои силы. Конечно, не без надежды и на самого пациента. Но в случае, когда болезнь протекает тяжело, полностью восстановиться – дело не одного дня. Здесь нужен комплексный подход. О таких пациентах не перестают заботиться, даже когда те покидают стены больниц. Им дорога – на долечивание и реабилитацию. Чтобы, как говорится, от болезни не осталось и следа.
Почти месяц – на волоске. 27 дней за жизнь Бориса Федоровича боролись врачи Жодинской городской больницы. Реанимация, искусственная кома, аппарат ИВЛ – и все это с диагнозом «коронавирусная инфекция». И при таком раскладе дел вернуться буквально с того света – чудо… Сотворенное в большей степени руками врачей.
Месяц, как один день, пролетел еще у одного пациента жодинской больницы. 28 дней за мужчину дышал аппарат ИВЛ. Но хорошо то, что хорошо кончается: 1:0 в пользу врачей и … жизни. Рассказать о своих ощущениях пациенту пока еще тяжело – мешает трубка в горле (это временная мера).
Через терапевтический корпус Жодинской больницы, который с середины апреля перепрофилирован под пациентов с COVID-19, прошли больше 340 человек с коронавирусной инфекцией. Везли сюда и взрослых, и детей из всех регионов Минской области. Сейчас, в основном, в отделении – жители Жодино и Смолевичского района, у которых пневмония средней степени тяжести.
Владимир Циолта, главный врач Жодинской центральной городской больницы: «О чень многие прошли через отделение реанимации, часть прошла через аппараты ИВЛ, часть – без респираторной поддержки. Мы можем гордиться пациентами, потому что, в любом случае, когда человек находится на ИВЛ больше месяца, это уже достижение, с какой бы патологией он не был».
Елена Бондрева, главный врач Минского областного центра медицинской реабилитации «Загорье»: «К нам поступают пациенты разного плана – это и пациенты, снятые с ИВЛ, и пациенты более легкие, которым не требуется кислородная поддержка. Мы стараемся сразу включить в их лечение, кроме медикаментов, различные другие методы и способы медицинской реабилитации. Это психологическая реабилитация, физическая в виде лечебной физкультуры, дыхательной гимнастики и физиотерапии».
Восстановиться после болезни пациентов отправляют также в Республиканскую больницу спелеолечения и санаторий «Березина». Кому-то назначают процедуры в поликлиниках по месту жительства. В Минской области для реабилитации госпитализируют примерно каждого десятого, у кого болезнь протекала в тяжелой форме.
Наталья Боярская, начальник главного управления по здравоохранению Миноблисполкома: « И сейчас мы отмечаем положительную тенденцию по снижению заболеваемости. Наши первые районы, которые вступили в эпидситуацию, это Копыль. Столбцы, Червень. В них выздоровевших значительно больше, чем заболевших. По всей области уже более трех тысяч полностью выздоровевших. Это 41% от заболевших».
На долечивание и восстановление уходит в среднем две-три недели. В областном центре медицинской реабилитации с середины апреля поставили на ноги больше пятисот человек. Одномоментно здесь готовы принять до 180 пациентов. Сейчас загружено учреждение на две трети, но в скором времени центр рассчитывает открыть двери и для остальных пациентов. А пока, конечно, задача – как можно дальше увести пациента от коронавируса, чтобы от болезни не осталось и следа.