Как восстановить желудок после операции
Жизнь после резекции желудка
Что происходит с человеком после резекции желудка? Резекция желудка — это хирургическое лечение некоторых болезней желудка (язвы желудка осложненной, опухоли желудка и др.). 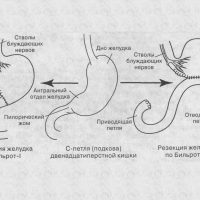
Мы же поговорим об образе жизни пациентов, которые перенесли операцию на желудке 5-6 месяцев назад. Скажу сразу, операция на желудке — это не приговор. Жизнь после резекции желудка — это многолетнее внимательное отношение к себе, хорошее качество жизни, правильное питание.
После операции изменяются анатомические особенности желудочно-кишечного тракта, изменяются и процессы пищеварения в нем.
Напомню, желудок — это орган, куда поступает пища из ротовой полости. Она подвергается депонированию, механической и химической обработке и эвакуации содержимого желудка в кишечник. Продолжительность нахождения пищи в желудке от 1 до 3 часов в зависимости от характера ее.
После операции выпадают все функции желудка. Азотистые вещества белковой пищи быстро всасываются в кровь, что приводит к нарушению усвоения азота тканями организма, и азот выделяются с мочой. Нарушается азотистый баланс у больных после операции, он становится отрицательным, т.е. с мочой выделяется больше азота, чем поступает с белковой пищей. Это приводит к похуданию, слабости.
Хирурги должны всегда предупредить больного, которому предстоит операция на желудке, что потерянную до и после операции массу тела не удастся восстановить, она останется сниженной, но это не главное, основу составляет хорошее качество жизни, работоспособность.
Как происходит функционирование ЖКТ после резекции желудка
Желудок принимает участие в кроветворении, в клетках слизистой желудка вырабатывается внутренний фактор Кастла – фермент, который переводит витамин В12 пищи в усвояемую форму. Без внутреннего фактора витамин В12 не всасывается и не попадает в кровоток, а выводится с калом.
Источником витамина В12 является животная пища, растительных поставщиков В12 нет.
Более подробно о В12 дефицитной анемии читать статью в ЗОЖ «Красный витамин и малокровие (если кровь на голодном пайке)» или на сайте.
Поджелудочная железа. В ней вырабатывается 1.5-2.0 литра панкреатического сока, имеющего рН 7.5.
Основная часть панкреатического сока представляет собой панкреатические ферменты (трипсин, химотрипсин, эластазу, карбоксипептидазы, панкреатическую липазу, фосфолипазы и др.) Панкреатический сок содержит огромный спектр ферментов, переваривающих практически все составляющие (макронутриенты) пищи, употребляемой человеком. Эти ферменты образуются только в поджелудочной железе. Практически поджелудочная железа берет на себя функции желудка в переваривании белковой пищи.
Толстая кишка — осуществляет остаточное окончательное переваривание пищи, выделение и всасывание воды, электролитов, газов, формирование и эвакуацию каловых масс.
Большую роль играет кишечная микрофлора, ферменты которой утилизируют пищеварительные ферменты, выделенные органами пищеварения. Продукты распада ферментов и желчных кислот всасываются в кровь и возвращаются в органы пищеварения для повторного синтеза пищеварительных ферментов и кислот.
Как правильно питаться после резекции желудка
Теперь, поняв, какая нагрузка ложится на органы пищеварения, можно перейти к правилам здорового образа жизни и главное, питания.
Как должно измениться соотношение ЖБУ после операции на желудке

Среди белков имеется иерархия необходимости ферментов для их переваривания: легче всего переваривается белок куриного яйца, затем идет молочный белок, который по пищевой ценности стоит на одном из первых мест. Далее идет белок рыбы и затем белки курицы, индейки, мяса животных. Последние требуют достаточно много ферментов, поэтому лучше готовить их в обработанном термически виде. Кулинарная обработка значительно увеличивает перевариваемость, а с ней и биологическую ценность белков.
Количество углеводов следует ограничивать для предупреждения нарушений углеводного обмена, возникновения демпинг-синдрома. Уменьшение углеводов позволяет уменьшить объем вводимой пищи.
Углеводы — это основной источник энергии для организма человека. Источниками углеводов в питании являются продукты растительного происхождения: хлеб вчерашний, крупы, картофель, овощи, фрукты, ягоды, а также сахар, мед, молочный сахар в молоке.
Давно известно, пищеварительные железы адаптируются к составу пищи: при изменении соотношения белков, жиров и углеводов в пище адекватно изменятся состав панкреатического сока.
Усвоение пищевых белков зависит от соотношения всех пищевых веществ в рационе, в первую очередь, жиров, углеводов, витаминов, минералов.

После операции на желудке пищевой рацион должен быть полноценным и содержать достаточное количество витаминов. Особенно обратить внимание на витамин В12 и фолиевую кислоту, особенно при наличии у пациента анемии (см. выше).
В виду часто наблюдаемого снижения аппетита после операции в пищевой рацион следует вводить продукты повышенной калорийности. Необходимы мясные и рыбные кнели, сливочное масло, сливки, бульоны. Разрешается употреблять молочные продукты, творог, сметану, яйца (всмятку). Включать в рацион проваренные и протертые каши, овощные и фруктовые пюре, печеные овощи и фрукты, тушеные овощи, кисели, компоты, желе, студень.
Три правила питания после операции на желудке
Опыт показывает, что даже при тотальном удалении желудка кишечник и поджелудочная железа хорошо компенсируют недостаток желудочного пищеварения. Если появляются отрыжки, горькие срыгивания, следует ограничить сливки, сметану, кислые и соленые блюда. Они усиливают эти явления. Их можно заменить на желе, студень, кисели и т.д.
На усвоение пищи оказывают влияние три наиболее общие закономерности:
1. соотношение между химическим составом пищи и ферментами пищеварительного тракта,
2. сбалансированность состава пищи по незаменимым факторам питания, и, наконец,
3. соблюдение определенного физиологического ритма поступления пищи в организм, т.е. строгого режима питания.
Примерное меню на один день после резекции желудка
Приведу примерное меню на один день для больных, перенесших операцию на желудке (в граммах). (Источник — Покровский с соавторами)
Названные выше кисломолочные продукты ЭВИТАЛИЯ, НАРИНЕ – это отечественные закваски для приготовления кисломолочных продуктов домашних условия.
Как жить после операции на желудке
Несколько медицинских советов.
1. Необходимо слушать своего врача: вовремя проходить обследования желудочно-кишечного тракта, сдавать анализы, сообщать врачу о своем самочувствии и появлении новых жалоб со стороны желудочно-кишечного тракта.
2. Необходимо провести исследования крови на предмет анемии: гемоглобин, эритроциты, ферритин, сывороточное железо, витамин В12 и фолиевая кислота. Сразу после операции чаще выявляют железодефицитную анемию, а с годами развивается В12-фолиевая анемия.
4. Выше отмечалось значение микрофлоры толстой кишки для здоровья человека на процессы пищеварения и иммунную систему. Необходимо исследовать состояние микрофлоры – сделать анализ кала. Следуеит применять после анализа пробиотики в жидкой форме (Бифидум-БАГ, Трилакт в течение 3-4 недель) или капсулы Примадофиллюс – бифидум по 1 капсуле с утра первый курс 1 месяц, затем короткие курсы по 1 капсуле 10 дней каждого месяца до 6 месяцев.
5. При появлении запоров, т.е. если стула не бывает более 3 суток необходимо отрегулировать работу кишечника: стул должен быть в одно и тоже время. Можно применять глицериновые свечи за 30 минут до стула, соблюдать водный режим. Льняное масло использовать не надо. Если говорить о препаратах, то здесь могут помочь Дюфалак в индивидуальной дозе, препараты, содержащие подорожник – Фитомуцил, Мукофальк, также в индивидуальной дозе.
Восстановление после операции
01. Восстановление после операции
Продолжительность периода реабилитации после бариатрической операции зависит от типа процедуры.
Ниже приведены средние временные диапазоны:
Обязательно лично проконсультируйтесь с хирургом перед операцией для того, чтобы принять окончательное решение и задать интересующие вас вопросы относительно диеты, физических упражнений и образа жизни.
Знакомство с больницей и учреждением, где будет проводиться операция, поможет вам лучше адаптироваться к условиям в период госпитализации.
День операции для вас – очень важный день, поэтому сделайте все возможное, чтобы избежать любого стресса, не спешить и не нервничать.
Поставьте будильник на более раннее время, чтобы дать себе достаточно времени для подготовки.
Ваша операция будет длиться от 1 до 4 часов в зависимости от типа процедуры:
Согласно современным стандартам, наши специалисты будут использовать следующие медикаменты перед операцией:
После процедуры наша команда специалистов будет:
От 2 до 24 часов после операции — купирование боли — начало активизации
В первый день после операции вы будете находиться под пристальным наблюдением медицинского персонала.
1 день после операции — прием прозрачных жидкостей и ходьба в пределах отделения
Вот чего можно ожидать на следующий день после операции по снижению массы тела:
На второй неделе после операции вы перейдете к пюреобразной пище.
На 3-4 неделе после операции вы постепенно вернетесь к привычной еде, но ваш рацион питания и объем принимаемой пищи будет значительно отличаться от того, что вы ели до операции по снижению массы тела.
02. Временная шкала реабилитации

Большинство пациентов выписываются из больницы через 2-5 дней после операции, в зависимости от типа процедуры:
03. Послеоперационные раны
Помните: Нормальный процесс заживления может сопровождаться умеренным отеком, небольшими кровоподтеками и выделением кровянистого отделяемого
Обратитесь к хирургу, если имеются следующие симптомы:
Жизнь сразу после выписки.
Жизнь через 1 неделю после операции.
Жизнь через 2 недели после операции.
Жизнь через 3 недели после операции.
Жизнь через 1 месяц после операции.
Жизнь через 2 месяца после операции.
Уход за послеоперационными ранами после снятия швов: После того, как раны полностью зажили (обычно это занимает около 2 недель), используйте следующие советы, чтобы свести к минимуму рубцевание:
04. Болевой синдром после операции
Принимайте обезболивающие препараты по мере необходимости (рекомендации хирурга будут отмечены в вашей выписке)
Как правило, полный регресс болевого синдрома наблюдается через 2 — 3 недели после операции.
ВНИМАНИЕ! При возникновении острых болей в животе, частой тошноты и рвоты, лихорадки немедленно обратитесь к своему лечащему врачу!
05. Режим питания
Помните: Конкретные рекомендации и режим питания зависят от типа выполненной бариатрической операции.
Ниже вы можете ознакомиться с рекомендациями нашего центра относительно режима питания и рациона в послеоперационном периоде.
06. Активность
-8-недельный график восстановления после операции
Обратите внимание, что пациенты после лапароскопического регулируемого бандажирования желудка восстанавливаются быстрее, чем после лапароскопической продольной резекции желудка, лапароскопического желудочного шунтирования, лапароскопического мини-гастрошунтирования и лапароскопического билиопанкреатического шунтирования, потому что лапароскопическое регулируемое бандажирование желудка не изменяет анатомию пищеварительной системы.
07. Возможные проблемы в период восстановления
Вы можете столкнуться с подобными симптомами, но они проходят с течением времени.
Тошнота или редкая рвота особенно распространены в течение первых нескольких месяцев после операции по снижению массы тела. Это происходит вследствие изменения размеров желудка и адаптации вашего организма к новым условиям питания.
Очень важно, соблюдаете ли вы рекомендации по питанию, прекращаете ли прием пищи после того, как возникает тошнота.
Есть следует медленно, маленькими порциями, тщательно пережевывая пищу.
Вы также можете ощущать перемены настроения, которые обусловлены гормональными изменениями и адаптацией к новой жизни после операции по снижению массы тела.
Обратитесь к вашему лечащему врачу, который предложит ваш консультацию психолога и участие в встречах бариатрических пациентов.
Редко могут возникнуть следующие симптомы…
Помните: В среднем вам потребуется 4-6 недель, чтобы адаптироваться к новому образу жизни.
См. раздел «Диета и жизнь после операции», чтобы ознакомиться с возможными долгосрочными изменениями вашей жизни после бариатрической операции.
Лечебное питание в послеоперационном периоде
Важнейшим фактором послеоперационной реабилитации больных, перенесших операции на органах пищеварения, является лечебное питание.
Диетотерапия направлена на удовлетворение пластических и энергетических потребностей организма больного. Правильное питание способствует снижению частоты осложнений и приводит к скорейшему выздоровлению. Важнейшей задачей диетотерапии как в условиях стационарного, так и амбулаторного этапов реабилитации считают преодоление белкового, витаминного, минерального и энергетического дефицитов, которые развиваются у большинства больных в связи с операционной травмой, лихорадкой и недостаточным питанием после операции.
Оперативное вмешательство, независимо от вида хирургического воздействия и сопровождающей его анестезии, вызывает мощные метаболические сдвиги в организме. На организм пациента влияют как специфические факторы хирургической травмы (крово- и плазмопотеря, гипоксия, токсемия, нарушения функций поврежденных органов), так неспецифические факторы, такие как болевые импульсы, возбуждение адренергической и гипофизарно-надпочечниковой систем.
Хирургический стресс характеризуется резким усилением процессов катаболизма, выраженными нарушениями метаболизма, особенно белкового и энергетического. Основными причинами этих нарушений являются катаболическое действие адренокортикотропного гормона и глюкокортикоидов, адреналина и вазопрессина, повышенный протеолиз в тканях, потери белка с отделяемым из операционной раны и увеличение энерготрат с утилизацией собственных белков. При этом не только усиливается катаболизм, но и угнетается синтез белков. Разрушение гликогена в печени и мышцах (легкодоступный, но небольшой по объему источник энергии), триглицеридов в жировой ткани считается частью раннего нейроэндокринного ответа на хирургическую травму. Резервы углеводов в организме ограничены, и поэтому в энергетический обмен активно вовлекаются тканевые белки, в первую очередь белки скелетных мышц.
Длительность и выраженность катаболической фазы стресса при тяжелых и обширных хирургических вмешательствах (резекция и пластика пищевода, желудка, гастрэктомия) препятствуют в ранний послеоперационный период реализации фазы долговременной адаптации.
У больных, перенесших оперативные вмешательства, в ближайшем послеоперационном периоде резко повышен энергетический обмен, в основном за счет неадекватного увеличения фактического основного обмена. При этом нередко энергетический дефицит достигает таких величин, что даже при потреблении обычного пищевого рациона (2500–3000 ккал/сут) больные все равно оказываются в условиях выраженной белково-энергетической недостаточности. При этом происходит переход на полное или частичное эндогенное питание, что приводит к быстрому (иногда катастрофическому) истощению резервов углеводов и жиров, а также значительной потере белков. Эти явления значительно ухудшают течение процессов регенерации, затягивают течение послеоперационного раневого процесса. Возникают предпосылки развития послеоперационных осложнений, в том числе пострезекционной дистрофии, спаечной болезни, эрозивно-язвенных осложнений, метаболических расстройств, вплоть до развития сепсиса.
Осложнения, наблюдаемые после операций на пищеварительном тракте (представленно по: J. C. Melchior, 2003):
Осложнения, связанные с поздним началом энтерального питания, приводящие к гастростазу, вздутиям живота, недостаточностью швов анастомозов.
Инфекционные осложнения, вызванные снижением иммунной и неспецифической защиты, обусловленные отсутствием питания, такие как нагноения послеоперационной раны, застойная пневмония, перитонит и сепсис.
Лечебное питание после операций на пищеводе
Диетотерапия – важная часть всего комплекса послеоперационной реабилитации больных, перенесших операции на пищеводе.
В ранние сроки после проведения оперативного лечения больному проводят восстановительное лечение в хирургическом стационаре, а затем в гастроэнтерологическом отделении, куда больной переходит на долечивание. На амбулаторное лечение больного переводят, как правило, через 1,5-2 месяца после операции.
Диетическое питание в первые месяцы после операции на пищеводе осуществляется по принципам проведения парентерального и энтерального искусственного питания.
Лечебное питание после операций на желудке и двеннадцатиперстной кишке
Больным, перенесшим оперативные вмешательства на желудке, в течение всей жизни рекомендуется соблюдать дробное питание (4–5 раз в день), ограничивать продукты и блюда, наиболее часто вызывающие демпинг-синдром (сладкие напитки, сладкие молочные каши, очень горячие и очень холодные блюда), принимать пищу не спеша, тщательно пережевывая ее.
Лечебное питание при постгастрорезекционных синдромах
Среди неблагоприятных последствий операций на желудке выделяют следующие патологические состояния:
Синдром приводящей петли.
Пептическая язва анастомоза.
Гастрит культи желудка.
Питание при демпинг-синдроме
Демпинг-синдром – это наиболее частое осложнение, возникающее в различные сроки после резекции желудка по поводу язвенной болезни.
Основными признаками этого заболевания являются: чувство жара, сердцебиение, одышка, потливость, слабость, головокружение, сухость во рту, тошнота, рвота, «дурнота», боли в животе, вздутие его, понос, сонливость, усталость, непреодолимое желание лечь, обморочное состояние. Все эти явления появляются чаще всего после еды, особенно после приема сладкой, горячей, молочной пищи. В лежачем положении эти явления ослабевают.
Возникновение демпинг-синдрома связано с быстрым переходом (сбросом) недостаточно переваренной пищи из культи желудка непосредственно в тонкую кишку, минуя двенадцатиперстную кишку, удаленную в процессе операции. Стремительный пассаж химуса по тонкой кишке провоцирует нарушения гуморальной регуляции за счет изменения внутрисекреторной функции поджелудочной железы. В результате возникают патологические проявления демпинг-синдрома.
Выделяют три степени тяжести демпинг-синдрома.
Легкая степень тяжести. Характеризуется тем, что приступы возникают только после обильного приема пищи или пищи, богатой простыми углеводами. Приступ сопровождается легкими вазомоторными и кишечными симптомами, которые быстро проходят в положении больного лежа. Трудоспособность у этих больных сохраняется.
Средняя степень тяжести демпинг-синдрома. Проявляется выраженными вазомоторными нарушениями и кишечными симптомами, возникающими ежедневно. Больной вынужден принимать горизонтальное положение, которое улучшает его самочувствие. Общая работоспособность больного снижена.
Тяжелая форма демпинг-синдрома. Проявляется ярко выраженными приступами почти после каждого приема пищи, иногда с обморочным состоянием, что приковывает больного к постели на 1–2 часа. Трудоспособность больных резко снижается или полностью утрачена.
Ведущим методом лечения демпинг-синдрома является правильно построенный диетический режим.
Общие рекомендации по питанию при демпинг-синдроме
Частое дробное питание небольшими порциями (5-7 раз в день). Принимать пищу следует медленно. Пища должна быть медленно и тщательно пережевана.
Ограничение продуктов и блюд, наиболее часто вызывающих демпинг-синдром: сладостей (сахар, мед, варенье), очень горячих или очень холодных блюд, жидких сладких молочных каш и др.
Прием жидкости производить отдельно от остальных блюд, т.е. чай, молоко, 3-е блюдо в обед и кефир вечером следует употреблять через 20-30 минут после основного приема пищи. Количество жидкости за один прием не должно быть обильным (не более 1 стакан).
Пища и напитки должны быть теплыми.
После еды пациент должен принять лежачее положение на 20–30 мин., особенно после обеда.
Пища должна содержать достаточное количество пектина (овощи и фрукты).
Этапность диетотерапии при демпинг-синдроме
При этом в питании резко ограничивают продукты и блюда, содержащие простые (быстро всасывающиеся) углеводы – сладкие жидкие молочные каши, особенно манную, рисовую, сладкое молоко, сладкий чай. Больным противопоказаны холодные и очень горячие блюда. Рекомендуется раздельный прием жидкой и плотной части пищевого рациона, причем жидкость следует употреблять через 30 мин после приема твердой пищи, а во время обеда сначала надо съедать второе блюдо, а затем первое.
При осложнении демпинг-синдрома панкреатитом или при подозрении на пептическую язву культи желудка, анастомоза или тощей кишки рекомендуется диета № 1 с добавлением в 17 часов белкового блюда. При отсутствии осложнений и при хорошем самочувствии больного диету можно постепенно расширять, соблюдая основные ее принципы, и постепенно переходить на обычный пищевой рацион.
Питание при синдроме приводящей петли
В основе патогенеза синдрома приводящей петли лежит нарушение эвакуации содержимого из приводящей петли вследствие ее перегибов, образования спаек, нарушения моторной функции из-за изменения нормальных анатомических взаимоотношений.
Синдром приводящей петли обычно развивается в течение первого года после операции. Он проявляется сильными болями в эпигастрии и правом подреберье, рвотой желчью после еды. В промежутках между приемами пищи больные испытывают чувство тяжести в верхней части живота в результате заброса кишечного содержимого обратно в желудок, накоплением жидкости и пищи в приводящей петле и в культе желудка.
Тактика восстановительного лечения и диетического питания при синдроме приводящей петли такая же, как и при демпинг-синдроме.
Питание при астеническом синдроме
Астенический синдром является поздним послеоперационным осложнением резекции желудка.
Частота его появления находится в прямой зависимости от уровня резекции желудка. Большое значение в патогенезе этого состояния имеет нарушение секреторной и моторной функций культи резецированного желудка, изменение секреции желчи и панкреатического сока. В патогенезе определенное значение имеет быстрый пассаж по тощей кишке, нарушение всасывания железа и витаминов.
Для больных характерны быстрая утомляемость, общее недомогание, похудание, признаки гиповитаминоза, склонность к гипотонии и обморочным состояниям, нервно-психические нарушения. Общая слабость усиливается чаще всего после еды, особенно богатой углеводами. Наблюдаются различные диспептические явления: пониженный аппетит, отрыжка, срыгивание горькой жидкостью, ощущение тяжести в подложечной области. Характерным симптомом является расстройство кишечной деятельности, выражающееся в появлении (особенно после молочной и жирной пищи) громких кишечных шумов и поноса.
Питание при пептических язвах анастомоза и гастрите культи желудка
В механизмах развития пептических язв анастомоза и гастрита культи желудка первостепенное значение придается агрессивному действию желудочного сока и развитию хеликобактерной инфекции. Кроме того, имеет значение забрасывание дуоденального и кишечного содержимого в желудок, слабая перистальтическая функция культи желудка и быстрое опорожнение ее после еды.
Клиника пептической язвы анастомоза сходна с проявлениями язвенной болезни, но симптомы заболевания обычно более интенсивны, периоды обострения более длительны, чем при язве, по поводу которой была произведена операция. Характерны снижение аппетита, потеря массы тела.
Лечебное питание после операций на кишечнике
Правильная диетотерапия после операций на кишечнике способствует снижению частоты осложнений и более быстрому выздоровлению больного.
Традиционные подходы к лечебному питанию больных, перенесших операции на тонкой и толстой кишке, основанные только на принципах сбалансированного питания не приводят к восстановлению всего объема физиологических функций. Целесообразно подходить к реабилитации больных после резекции кишечника, с позиций теории адекватного питания, сформулированной академиком А. М. Уголевым. Необходимо обеспечивать не только элементное восстановление содержания нутриентов в организме, но и максимально восстановить полостное и мембранное пищеварение, всасывание в кишечнике, а также восстановить нормальный микробиоценез. Только при соблюдении этих условий возможна нормализация работы всего пищеварительного тракта.
Принципы питания больных, перенесших операции на кишечнике
Лечебное питание должно обеспечить щажение кишечника, а также других отделов желудочно-кишечного тракта.
Лечебное питание должно способствовать нормализации обмена веществ и восстановлению организма.
Лечебное питание должно повысить сопротивляемость организма при явлениях воспаления и интоксикации.
Лечебное питание должно способствовать заживлению операционной раны.
При отсутствии осложнений желателен более ранний перевод больных на физиологически полноценное питание с широким продуктовым набором.
Этапность диетотерапии после операций на кишечнике
В непосредственно послеоперационном периоде необходимо наладить парентеральное питание больного. В первую очередь это касается введения энергетических субстратов. Объем и состав парентерального питания определяют индивидуально в зависимости от потребности больного.
Стабилизация состояния больного и контролируемая диарея служат показаниями к переходу на питание с использованием желудочно-кишечного тракта. Обычно это происходит через 3–4 дня после операции. В то же время при обширных резекциях тонкой кишки некоторые специалисты рекомендуют начинать энтеральное питание через 2–4 недели после операции. В большинстве клинических случаев назначают стандартные смеси для энтерального питания, однако при резекциях тонкой кишки целесообразно применение деполимеризированных нутриентов (полуэлементных диет). Комбинированное парентерально-энтеральное питание в комплексной реабилитации больных после оперативных вмешательств на кишечнике позволяет сократить сроки и повысить эффективность восстановительного лечения, значительно снизить частоту осложнений и неблагоприятных исходов послеоперационного процесса.
При положительной динамике состояния больного рекомендован переход на естественное питание. Однако, следует помнить, что необоснованно ранний перевод больных на естественное питание после операций на кишечнике существенно ухудшает течение восстановительного периода, стимулирует развитие синдрома энтеральной недостаточности, нарушает естественные механизмы полостного и мембранного пищеварения.
Через 3–4 недели после выписки больного из стационара требуется постепенный переход на непротертый вариант диеты № 1. Постепенность перехода с одного варианта диеты на другой предполагает каждодневное сокращение количества протертых блюд. Хорошая переносимость вводимых блюд является свидетельством нормализации секреторной и моторно-эвакуаторной функций системы пищеварения и позволяет продолжить расширение диеты.
При плохой переносимости молока больными после операций на кишечнике следует надолго (иногда навсегда) исключить потребление молока. Лактозные перегрузки при наличии ферментатной недостаточности способны усугубить секреторные расстройства кишечника. Таким образом, при развитии послеоперационной лактозной недостаточности в диете больных следует максимально и надолго ограничить цельное молоко. К потреблению молочнокислых продуктов это относится в меньшей степени. Замена молочных продуктов может быть с успехом проведена за счет соевых продуктов. Соевые белки являются очень важным источником дополнительного обеспечения организма высокопластичным белком.
Питание при синдроме короткой кишки
Состояние, которое развивается после резекции тонкой кишки и характеризуется диареей, стеатореей, мальабсорбцией нутриентов, принято называть синдромом короткой (или укороченной) кишки.
При удалении менее 50% тонкой кишки синдроме короткой кишки протекает субклинически, но больший объем резекции приводит к нарастающей диарее, стеаторее, дефициту железа и фолиевой кислоты.
У больных с благоприятным течением послеоперационного периода при достаточно быстром восстановлении функций кишечника следует осуществлять постепенный, но обоснованно быстрый переход на полное естественное питание. Однако, то после осуществления обширных резекций кишечника переход от полного парентерального к естественному питанию должен проходить достаточно длительный этап частичного парентерального питания, растянутый подчас на несколько месяцев. Длительность переходного периода определяется сугубо индивидуально. В ряде случаев при обширных резекциях тонкой кишки пациент должен пожизненно получать полное или частичное парентеральное питание.
Введение новых продуктов в рационы лечебного питания должно строго зависеть от индивидуальной переносимости больных. Белково-энергетический дефицит рассматриваемых диет по отношению к физиологическим потребностям организма должен покрываться парентеральными средствами питания. Последовательность применения стандартных диет приведены выше.
После перехода на полное естественное питание больным с короткой кишкой рекомендуется диета с повышенным содержанием белка, углеводов и умеренным количеством жира. Диета должна быть дополнена триглицеридами со средней длиной углеродной цепи, поливитаминами в жидких формах, витамином В12 (внутримышечно 1 мг каждые 2–4 нед), фолиевой кислоты (внутримышечно по 15 мг в неделю), витамином К (внутримышечно по 10 мг в неделю), препаратами железа (парентерально, а затем и перорально).
Необходим динамический лабораторный контроль уровня оксалатов в моче. При появлении первых признаков гипероксалурии необходимо ограничить прием продуктов, содержащих повышенное количество оксалатов (щавель, шпинат, петрушка, картофель, шоколад).
Через 1-2 года после операции могут наблюдаться различные клинические варианты течения заболевания. В зависимости от состояния пациента и назначается лечебное питание.
Возможны следующие индивидуальные сценарии диетотерапии больных:
Естественное нормальное или близкое к нормальному питание.
Естественное питание с использованием индивидуально подобранных специализированных продуктов, содержащих деполимеризированные (короткоуепочечные) нутриенты (белки, жиры и углеводы).
Естественное питание с частичной парентеральной поддержкой.
Полное парентеральное питание.
Лечебное питание после операций на печени
В непосредственно послеоперационном периоде необходимо наладить парентеральное питание больного. В первую очередь это касается введения энергетических субстратов. Объем и состав парентерального питания определяют индивидуально в зависимости от потребности больного. Рекомендуемая в настоящее время продолжительность полного сбалансированного (по белкам, жирам, углеводам) парентерального питания зависит от объема и сложности проведенной операции на печени и составляет в среднем 3–5 дней.
Переход к естественному питанию должен проходить этап комбинированного (парентерально-энтерального) питания продолжительностью не менее 4–5 дней. Это связано с тем, что в результате операционной травмы печени происходит значительное угнетение функции тонкой кишки, восстановление которой занимает не менее 7–10 дней после операции. Зондовое введение элементных питательных смесей в пищеварительную систему в постепенно возрастающих количествах обеспечит у больных после операций на печени адаптацию желудочно-кишечного тракта к усиливающимся пищевым нагрузкам. Сочетание энтерального питания с парентеральным направлено на предотвращение метаболического голода.
Лечебное питание после операций на желчевыводящих путях
Общие правила питания для больных после операций на желчевыводящих путях
Частое, дробное питание. Прием пищи каждые 3,5–4 ч.
Ограничение продуктов, богатых холестерином.
Равномерное распределение жиров на все приемы пищи и перемешивание их с пищей, что способствует лучшему усвоению жиров, профилактике боли и диспепсических явлений.
После операций на желчных путях ухудшается переносимость очень многих продуктов, что требует минимизации их употребления. Особенно плохо больные переносят овощи, богатых эфирными маслами (редьку, редис, зеленый лук), острые блюда (перец, маринады, майонез, консервы). Также больные, перенесшие операцию на желчных путях, часто плохо воспринимают молоко, мороженое, шоколад, какао.
Лечебное питание больных, перенесших холецистэктомию
Через 24 часа после операции – минеральная вода без газа или отвар шиповника без сахара (маленькими глотками, не более 1 литра в сутки).
Через 36–48 часов – минеральная вода без газа, несладкий кисель из сухофруктов, несладкий некрепкий чай, нежирный кефир в объеме 1–1,5 л в течение суток (по 100–150 мл на один прием через каждые три часа).
В дальнейшем осуществляется переход на непротертый вариант диеты № 5а. Соблюдать эту диету рекомендовано в течение 1,5–2 месяцев после холецистэктомии и других видов хирургического лечения заболеваний билиарной системы.
Однако не все больные хорошо переносят диету № 5а: возникают транзиторные поносы, вздутие живота, метеоризм и появление связанных с этим болей в пилородуоденальной зоне и правом подреберье. Для этих случаев разработана диета № 5щ (щадящая), эта диета также назначается на 1–1,5 месяца после операции на желчных путях. Однако диета № 5щ (щадящая) не показана больным с пониженной массой тела из-за низкой ее энергоемкости, к тому же полное исключение растительного масла на фоне резкого ограничения жиров может способствовать формированию холестатического синдрома.
Несоблюдение принципа химического и механического щажения пищеварительной системы в 1,5–2 месяца восстановительного лечения после холецистэктомии способно привести к формированию хронического течения энтеральной недостаточности как одной из форм постхолецистэктомического синдрома.
Лечебное питание при постхолецистэктомическом синдроме
У 20–40% больных после проведения холецистэктомии развивается постхолецистэктомический синдромом. Данный синдром может быть обусловлен самыми разнообразными заболеваниями: камнями в желчных протоках, спазмом или стриктурой сфинктера Одди, гастритом, дуоденитом, язвенной болезнью, панкреатитом, дисбактериозом кишечника. Необходимо уточнить причину постхолецистэктомического синдрома, после чего назначать медикаментозное и диетическое лечение.
При постхолецистэктомическом синдроме используются следующие диеты:
При возникновении после холецитэктомии застоя желчи, гипомоторной дискинезии используют диету № 5 л/ж (липотропно-жировую).
Лечебное питание после операций на поджелудочной железе
Лечебное питание больных, перенесших операции на поджелудочной железе, независимо от характера заболевания, должно складываться из двух этапов: искусственное питание (парентеральное, зондовое, смешанное) и естественное питание.
На исход оперативного вмешательства положительно влияют длительность искусственного питания больного, адекватный компонентный состав и энергетическая ценность нутриционного обеспечения.
Этапность диетотерапии после операций на поджелудочной железе
Первый этап – полное парентеральное питание. Продолжительность полного парентерального питания больных, перенесших тяжелые хирургические вмешательства на поджелудочной железе, должна быть не менее 10–12 дней при условии полной белково-энергетической обеспеченности рациона нутриционной поддержки. Это позволяет свести до минимума послеоперационные осложнения. При менее тяжелых оперативных вмешательствах переход от парентерального к естественному питанию может состояться не ранее 5–7-го дня.
Второй этап – частичное парентеральное питание. Применяется в период перехода к естественному питанию. Сочетание постепенно нарастающего объема естественного питания с постепенно редуцирующимся парентеральным питанием – основное требование к лечебному питанию в условиях послеоперационной реабилитации. Это позволяет сохранить на должном физиологическом уровне белково-энергетическое обеспечение организма в данный период реабилитации и одновременно осуществлять плавно возрастающую пищевую нагрузку за счет механически, химически и термически щадящей гипокалорийной диеты.
Третий этап – естественное питание. Необходимо максимально медленно увеличивать пищевую нагрузку больным после операций на поджелудочной железе. Решение вопросов о расширении пищевого рациона, перехода с одной диеты на другую, требует тщательной оценки показателей состояния организма и особенностей течения заболевания.
Вначале больным после операций на поджелудочной железе назначается диета № 0а на срок 5–7 дней, а не на 2–3 дня, как при операциях на других органах.
На смену диеты № 0а назначают диету № 1а на срок 5–7 дней, также восполняя белково-энергетический дефицит средствами парентерального питания.
В дальнейшем рекомендуется переход на диету № 1б на срок 5–7 дней.
Статья добавлена 27 января 2016 г.