Как выглядит аллергия на препараты
Лекарственная аллергия
Аллергия — это крайне неприятная и опасная реакция иммунной системы, которая возникает в ответ на самые разные вещества. Лекарственная аллергия может доставить немало неприятностей пациентам и врачам. Предугадать развитие патологической реакции на рядовое лекарство практически невозможно, а последствия могут оказаться весьма серьезными для организма. Особенно сложно бороться с аллергией, если лекарство не было назначено врачом.
По статистике, в 9 случаях из 10 эта патология развивается на фоне приема аспирина либо препаратов, содержащих сульфаниламиды. На третьем месте — антибиотики. Несмотря на обширные исследования до сих пор не удается выявить истинную частоту побочной реакции — чаще всего пациенты не обращаются за помощью, а симптомы проходят самостоятельно. В то время как аллергия указана в качестве побочного эффекта в инструкциях практически всех лекарственных препаратов.
Выделяют два принципиально разных типа аллергических реакций:
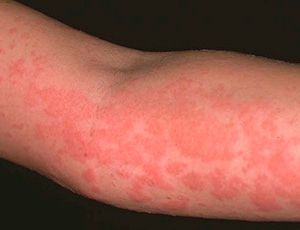
При немедленной реакции симптомы включают в себя высыпания, зуд, отеки. Замедленная характеризуется более широким спектром клинических проявлений, а в результатах лабораторных анализов крови возникают диагностируемые изменения.
Симптомы заболевания
Лекарственная аллергия очень редко переходит в хроническую форму, чаще развиваются острые реакции
Если симптомы проходят самостоятельно или на фоне приема антигистаминных препаратов — это не значит, что можно пренебрегать консультацией врача. Особенно если аллергия развилась у ребенка.
Самый опасный симптом, который требует неотложной помощи — это анафилактический шок. Так называется состояние, при котором возникают спазмы мышц, развивается удушье, появляется отек легких и мозга. Чтобы устранить угрозу жизни, требуются противошоковые мероприятия, которые могут проводить только квалифицированные медики.
При появлении первых симптомов лекарственной аллергии рекомендуется следовать такому алгоритму действий:
Диагностика и причины лекарственной аллергии
Диагностика начинается с определения конкретного препарата, провоцирующего развитие аллергии. В некоторых случаях это очевидно, и бывает достаточно сбора анамнеза. Иногда потребуется провести ряд аллергопроб. В любом случае диагностика не занимает много времени.
Чтобы помочь врачу с постановкой диагноза, стоит подготовить ответы на такие вопросы: какие препараты пациент принимал до развития аллергии, были ли ранее подобные эпизоды, какие лекарства пациент принимает давно, а какие — назначены недавно. Важно точно описать симптомы и зафиксировать их длительность.
Причины лекарственной аллергии простые и понятые — развитие патологического ответа на вещество, входящее в состав медикамента.
Лечение лекарственной аллергии
Лечение напрямую зависит от тяжести симптомов, течения основного заболевания и списка провокаторов заболевания. Схема терапии разрабатывается индивидуально для каждого пациента. В первую очередь требуется исключить прием медикаментов-провокаторов. Если неизвестно, какой именно препарат вызывает аллергическую реакцию, то рекомендована временная отмена всех лекарств.
Первая медицинская помощь заключается в промывании желудка (актуально, если лекарство было принято недавно) и приеме сорбентов. Пациент должен находиться под присмотром медиков, чтобы избежать развития осложнений. При наличии типичных аллергических проявлений (высыпания, зуд) назначают стандартные антигистаминные — обычно их подбирают по переносимости и в зависимости от опыта предыдущего приема.
Если симптомы аллергии усиливаются, а прием антигистаминных не оказывает ожидаемого эффекта, назначают внутримышечные инъекции гормональных препаратов. Чаще всего достаточно однократного введения. При необходимости, повторить инъекцию можно через 6-8 часов. Лечение продолжают либо до появления устойчивой положительной динамики, либо до исчезновения основных аллергических симптомов.
В некоторых случаях имеет смысл применять глюкокортикостероиды длительного действия. Если на фоне терапии сохраняется недомогание, назначают внутривенные капельницы с физраствором, начинают применение системных кортикостероидов внутривенно. Дозировку рассчитывают в зависимости от массы тела и тяжести состояния. Глюкокортикостероиды редко применяют перорально — только в случаях, когда требуется длительная терапия (такое случается при развитии ряда редких синдромов).
Описанные выше методики применяются в ситуациях, когда нет выраженной угрозы здоровью. При развитии анафилактического шока требуются специфические противошоковые мероприятия. После оказания экстренной помощи пациента можно транспортировать в больницу. Медицинский контроль требуется в течение минимум недели. Кроме лечения необходимо вести контроль функций сердца, почек и печени.
Неотложные мероприятия и госпитализация требуются пациентам с такими симптомами:
Особенно внимательными должны быть пациенты, у которых уже развивались осложнения на фоне аллергической реакции.
Лечение аллергической реакции сложное и предусматривает целый ряд мероприятий. Назначить терапию может только квалифицированный специалист — а лечение должно происходить под контролем.
Лекарственная аллергия: классификация, лечение, профилактика
В статье конкретизированы вопросы, связанные с особенностями клинической картины аллергии к лекарственным средствам, рассмотрены принципы терапии, представлен вариант формы статистического учета «Журнал регистрации больных с аллергией на лекарственные сре
The issues of the clinical symptoms of drug allergy were concretized in the article and, moreover, the method of statistical calculation with the help of «Registration log for the patients with drug allergy» was provided.
Систематизация вопросов, связанных с клинической симптоматикой, лечением и профилактикой лекарственной аллергии, представляет в настоящее время существенное значение для практической медицины. Знание клинических проявлений аллергической реакции на лекарственные средства, лечебной тактики при купировании ее острой фазы, организационно-профилактические мероприятия позволяют во многом уменьшить вероятность неблагоприятных исходов болезни. Согласно данным Бостонской программы контроля над лекарственными средствами (Boston Collaborative Drug Surveillance Program), распространенность кожных нежелательных лекарственных реакций у госпитализированных пациентов составила 2,2%, причем антибиотики явились причиной подобных реакций в 7% случаев [27–29].
Клинические проявления аллергии к лекарственным средствам различны по локализации, тяжести и течению [13].
Клинические формы
I. По распространенности:
2. Локализованные (органные и системные):
IV. По наличию осложнений:
Хотя клинические проявления лекарственной аллергии разнообразны, насчитывается около 40 вариантов их течения, у взрослых чаще всего они протекают в виде кожных, гематологических, респираторных и висцеральных проявлений [15]. Данные представлены в табл. 1.
Медикаментозный анафилактический шок (МАШ) — наиболее тяжелое генерализированное проявление медикаментозной аллергии, обусловленное протеканием иммунологической реакции 1-го типа и выделением большого количества цитокинов, что сопровождается выраженным нарушением деятельности разных органов и систем [15]. Характеризуется начальным возбуждением с последующим угнетением центральной нервной системы, бронхоспазмом и резким снижением артериального давления [6].
В зависимости от течения выделяют следующие варианты анафилактического шока: острое, злокачественное, доброкачественное, затяжное, рецидивирующее, абортивное [12, 17].
Основные клинические проявления анафилактического шока:
Анафилактоидные реакции обусловлены выделением медиаторов аллергии без предварительной иммунной реакции [15]. Они могут развиваться следующими основными механизмами: непосредственная активация веществом системы комплемента (чаще всего альтернативным, пропердиновым механизмом, т. е. в обход начальных компонентов системы за счет активации компонента С3); гистаминолибераторный эффект препарата; непосредственная активация систем гуморального усиления [11, 19].
Сывороточная болезнь представляет собой системную генерализованную аллергическую реакцию с вовлечением в патологический процесс многих органов и систем [6], которая возникает в ответ на введение чужеродной сыворотки или ее белковых фракций, а также некоторых лекарств (например, пенициллина). Примерно на 5–6 день после введения аллергена в крови больного появляются антитела к этим антигенам, вступающие с ними во взаимодействие и формирующие иммунные комплексы, выпадающие затем в мелких сосудах и вызывающие воспалительные реакции в коже, почках, суставах, мышце сердца. Одновременно активируется система комплемента, также включающаяся в процесс и усиливающая воспалительные явления. Ранним признаком сывороточной болезни служат краснота, припухлость и зуд на месте инъекции, иногда на 1–2 дня предшествующие общим проявлениям. На 7–12 (6–21) день после введения развертывается и общая реакция — увеличение лимфатических узлов, кожные высыпания, боли в суставах, лихорадка. Параллельно имеют место умеренные изменения функции сердца и почек, со стороны белой крови — увеличение числа лимфоцитов. Реакция, как правило, протекает легко и проходит через несколько дней даже без лечения. Смертельные исходы бывают редко.
Бронхиальная астма является хроническим рецидивирующим заболеванием, которое характеризуется приступами удушья вследствие гиперреактивности бронхов, обусловленной различными причинами [6]. В основе патогенеза бронхиальной астмы лежит иммунологический механизм, пусковым звеном которого является соединение реагинов с соответствующим антигеном на поверхности клеточных мембран базофилов и тучных клеток, находящихся в слизистой дыхательных путей. Результатом является повреждение клеточной мембраны, высвобождение медиаторов аллергии — прежде всего гистамина, а также медленно реагирующей субстанции анафилаксии (МРС-А), ацетилхолина, брадикинина, серотонина, простагландинов, лейкотриенов и, как следствие, резкий спазм гладких мышц бронхов, сопровождающийся выделением бронхиальными железами вязкой слизи и закупоркой ею бронхов. Это приводит к развитию приступа удушья, во время которого больной принимает вынужденное положение, напрягая грудные мышцы, чтобы преодолеть затруднение на выходе. В эти минуты больного охватывает страх, ему кажется, что приступ непременно закончится смертью, хотя, как правило, трагический финал не наступает: затруднение дыхания постепенно ослабевает, мокрота отходит, и восстанавливается нормальное дыхание. У некоторых больных приступы бывают продолжительными и часто повторяются [2].
Аллергический насморк представляет собой симптом лекарственной аллергии, сочетающийся нередко с бронхиальной астмой, а иногда и выступающий в качестве самостоятельного заболевания. Аллергическая реакция развертывается при этом в слизистой носа.
Аллергический ринит характеризуется обильными жидкими слизистыми выделениями из носа. Слизистая при этом набухает, отекает, приобретает бледно-серую окраску. Часто отмечаются зуд в носу, чихание и головная боль. Иногда отек слизистой настолько выражен, что происходит ее выпячивание и образуются так называемые аллергические полипы.
Аллергический конъюнктивит может протекать как самостоятельное заболевание или сочетаться с другими аллергозами — аллергическим ринитом и бронхиальной астмой. Ведущий признак болезни — развитие резкого зудящего воспаления слизистой глаз с последующим возникновением органических изменений тканей. Иногда причиной развития аллергического конъюнктивита служит применение используемых в офтальмологической практике растворов для промывания глаз. Эти лекарственные средства содержат иногда химические соединения, обладающие аллергизирующим действием [2].
В основе четырех типов аллергических реакций (классификация Gell-Coombs) [27] лежит вовлечение в процесс сосудов и соединительной ткани, что приводит к поражению нервной системы, в которой соединительная ткань находится в сосудах и оболочках мозга. В основе поражения нервной системы лежит аллергический васкулит.
Лекарственный васкулит — это системное заболевание, в основе которого лежит генерализованное поражение артерий и вен различного калибра с вторичным вовлечением в патологический процесс внутренних органов и тканей [3]. В основе неврологической симптоматики лежит острая или хроническая сосудистая мозговая и периферическая недостаточность в результате иммунного воспаления сосудов за счет пролонгированного действия аллергенов [4, 21].
Кожный зуд может возникать при приеме любого лекарственного средства, но чаще его вызывают снотворные, сульфаниламиды, пенициллин, новокаин, инсулин и др. При объективном исследовании у больных находятся следы расчесов. Зуд может быть распространенным и ограниченным, умеренным и нестерпимым, постоянным или пароксизмальным. Его необходимо дифференцировать с кожным зудом при сахарном диабете, почечной недостаточности, лимфопролиферативных заболеваниях, онкопатологиях и др.
Лекарственная системная красная волчанка — генерализованное синдромное заболевание, вызванное лекарствами, клинически и иммунологически сходное с системной красной волчанкой (СКВ).
Она может быть индуцирована производными гидралазина, апрессином, адельфаном, производными фенотиазина, метилдофа, новокаинамидом, индералом, сульфаниламидами, пенициллином, изониазидом, оральными контрацептивами, β-адреноблокаторами, препаратами лития, антибиотиками, нейролептиками и др. Клиника характеризуется лихорадкой, болями в суставах, мышцах, плевритом, аллергическими высыпаниями, связанными с приемом препаратов.
Дифференциальная диагностика основывается на следующих критериях: назначение препаратов до появления клинических и параклинических признаков; обратное развитие осложнений после отмены препарата (клинические проявления синдрома исчезают, как правило, раньше, чем иммунологические); развитие аналогической симптоматики после повторного назначения препарата.
Кожные сыпи при лекарственной аллергии разнообразны. Мелкопятнистые сыпи появляются при расширении поверхностных кровеносных сосудов кожи. Розеолезная сыпь начинается обычно с зуда, иногда мелких красных пятен и локализуется чаще на лице и туловище. Вскоре она начинает шелушиться (3–4 день). Иногда появляются новые высыпания, которые сливаются и сочетаются с другими элементами (уртикарными, пузырными и др.). Эту розеолезную сыпь необходимо отличать от сифилитических розеол, розового лишая, кори, скарлатины.
Пятнисто-папулезная сыпь наиболее часто проявляется при лечении антибиотиками, сульфаниламидами, барбитуратами, витаминами, ртутными диуретиками, нитрофурановыми и другими препаратами и имеет скарлатино- или кореподобный вид. Сопровождается выраженным кожным зудом. Постепенно цвет ее меняется на синюшно-розовый, иногда с мраморным оттенком. Продолжительность высыпаний 1–2 недели. Один из отличительных признаков аллергического поражения кожи — эозинофилия крови в области поражения [14].
Распространенные кожные проявления лекарственной аллергии обычно относятся либо к группе токсикодермий, либо к группе аллергических дерматитов [9, 13].
Токсикодермия — это воспалительное поражение кожи (сыпь), представляющее собой реакцию на циркуляцию в крови веществ, обладающих сенсибилизирующим, токсическим, дисметаболическим и другими механизмами действия и введенных в организм пероральным, парентеральным, ингаляционным, трансэпидермальным способом.
Медикаментозная токсикодермия — это токсикодермия, вызванная медикаментами, введенными с лечебной (лекарства) или диагностической (например, контрастные вещества) целью [14].
Острые токсико-аллергические реакции (ОТАР) на медикаменты — это острая системная иммунологическая реакция организма, возникшая в ответ на терапевтическую дозу медикамента, чаще на фоне вирусной или бактериальной инфекции, характеризующаяся острым началом, быстрым прогрессированием, выраженными явлениями токсемии и высокой летальностью [10].
Основные механизмы развития ОТАР на медикаменты:
1) взаимодействие медикамента с вирусно-бактериальными агентами или с белками организма обеспечивает развитие иммунных механизмов аллергического повреждения тканей, преимущественно 2-го, 3-го и 4-го типов [27];
2) высвобождение гуморальных медиаторов аллергической реакции;
3) повреждающее воздействие лимфоцитов и макрофагов;
4) токсическое воздействие продуктов разрушенных тканей и микробных тел на организм.
Многоформная экссудативная эритема (МЭЭ) — острое, редко рецидивирующее заболевание кожи и слизистых оболочек, возникающее от разных причин и отличающееся характерным сочетанием многих первичных элементов сыпи (пятна, папулы, волдыри, пузырьки, пузыри).
Может быть вызвана как инфекцией, так и лекарственными препаратами. Наиболее часто индукторы МЭЭ — это сульфаниламиды, производные пиразолонового ряда, тетрациклины, барбитураты, ацетилсалициловая кислота, диуретики, прогестерон, стрептомицин и др.
Первичным элементом является пятно эритемы, которое в течение двух суток увеличивается до 1–2 см в диаметре, превращается в папулу. Сформированный элемент имеет резкие границы, более темные цианотичные края и центр с более светлой розовой полоской между ними, что придает вид бычьего глаза, ириса или мишени. В центре пятна может располагаться папула или пузырек.
Наиболее частая локализация — тыльная и ладонная поверхность кистей и подошвенная поверхность стоп, разгибательные поверхности предплечий и голеней, наружные гениталии. Сыпь располагается симметрично. При распространенной МЭЭ поражаются практически все участки кожи, за исключением волосистой части головы.
Тяжелые буллезные формы МЭЭ характеризуются тенденцией к слиянию элементов и общими явлениями (лихорадка, недомогание).
Синдром Стивенса–Джонсона (ССД) — тяжелая злокачественная экссудативная эритема (острый слизисто-кожно-глазной синдром) [9]. Поражение кожи (от 10% до 30% поверхности тела) возникает при лекарственной терапии, провоцируется переохлаждением и очаговой инфекцией. Сульфаниламиды, жаропонижающие, пенициллин, тетрациклин и другие лекарственные средства могут быть причиной этого заболевания. В этиопатогенезе участвуют вирус простого герпеса и терапия в ранний период ацикловиром и преднизолоном. В сосудах дермы найдены отложения IgM и С3-комплемента и фибрина, инфильтрация базофилами, монофагами и лимфоцитами, что указывает на участие аллергических реакций II–IV типов [16].
Начало бурное с обязательным поражением слизистых оболочек. Температура 39–40 °C. Боли в горле, суставах, резко выраженная саливация, герпетические высыпания на губах, слизистой рта, гениталиях, в перианальной области. На коже появляются обильные высыпания, как при многоформной экссудативной эритеме (эритематозные, папулезные и везикуло-буллезные элементы, могут быть одиночные высыпания). Пузыри сгруппированные, багрово-синюшные, с мелкими везикуляциями, фиксированные на кистях и стопах, в межпальцевых промежутках, часто с геморрагическим содержимым. На слизистых оболочках быстро образуются эрозии, которые изъязвляются и покрываются налетами грязно-серого цвета. Развиваются тяжелые конъюнктивиты, носовые кровотечения, поражения внутренних органов. Общее состояние больных тяжелое, в крови появляется лейкоцитоз, высокая СОЭ, тромбоцитопения, эозинофилия. При прогрессировании заболевания высока вероятность летального исхода. Температура может быть повышенной в течение 1–2 недель, затем снижаться. На 4–6 неделе после высыпаний остается умеренная пигментация. Длительность заболевания 4–6 недель.
Синдром Лайелла, или токсический эпидермальный некролиз (ТЭН), некроэпидермолиз буллезный, синдром «обожженной кожи», буллезная эритродермия — описан в 1956 г. [10]. Летальность от 30–50% [15]. Болеют в любом возрасте. Процесс полиэтиологичен. Иногда его трудно дифференцировать от других тяжелых токсикодермий, и он начинается как МЭЭ или ССД, между которыми много общего. Различия между ними определяется по форме и распространенности поражения: при поражении менее 30% поверхности тела и слизистых оболочек и преобладании пузырей — это ССД, более 30% с некролизом и отслойкой эпидермиса — синдром Лайелла. Уже в 1970–1980 гг. некоторые советские и зарубежные исследователи отмечали связь между развитием МЭЭ, ССД и синдрома Лайелла. Иногда трудно провести грань между МЭЭ и ССД, ССД и ТЭН [7, 8].
Выделяют четыре варианта поражений. При первом аллергическая реакция развивается на инфекцию, преимущественно на стафилококк, и чаще встречается в детском возрасте, характеризуясь особой тяжестью с поражением слизистых оболочек. Второй вариант — аллергическая реакция на лекарства. К третьему варианту относят случаи синдрома Лайелла, когда не установлена причина развития заболевания. Четвертый вариант — смешанный, возникающий при комбинации инфекции и лекарств как токсико-аллергический процесс. В его основе лежат аллергические реакции I–IV типов и псевдоаллергические [14]. Иммунофлюоресцентным методом выявляются в местах поражения кожи IgM и С3-комплементом в мелких сосудах сосочкового слоя дермы, а периваскулярно — IgM, IgA, C3-комплементом [10].
Непосредственной причиной развития синдрома Лайелла являются антибиотики, сульфаниламиды, ацетилсалициловая кислота, барбитураты, пиразолоновые производные и другие препараты.
Заболевание развивается через 10 ч — 21 день с момента приема лекарства. Процесс нередко начинается как обычная крапивница, не поддающаяся терапии антигистаминными средствами и препаратами кальция. Начало острое, внезапное. Появляются озноб, рвота, понос, головная боль, боль в горле, суставах, мышцах. В течение нескольких часов температура повышается до 39–40 °C. Возникает болезненность и жжение кожи, затем появляется сыпь в виде эритематозных болезненных и слегка отечных пятен различной величины, часто сливающихся между собой и локализирующихся на коже лица, туловища, конечностей и слизистых. Часто пятна приобретают синюшно-пепельную окраску. На фоне распространяющейся эритемы образуются дряблые тонкостенные неправильной формы пузыри, размером от ореха до ладони и больше, местами сливающиеся между собой. Содержимое пузырей серозное или серозно-кровянистое. На месте вскрывшихся пузырей кожи и слизистых образуются обширные эрозии. Они отделяют обильный серозный или серозно-кровянистый экссудат, что приводит к быстрому обезвоживанию организма. Наблюдается резко положительный синдром Никольского — при надавливании пальцем на кожу эпидермис отслаивается, обнажая эрозивную поверхность. Участки, лишенные эпидермиса, напоминают ожог II–III степени. Неотторгшийся эпидермис выглядит как гофрированная бумага. Очень выражена гиперестезия — даже прикосновение простыни причиняет боль. Кожа кистей снимается, как перчатка. Язык обложен грязно-желтым налетом, отечен, рот открывается с трудом, в зеве множество эрозий. На губах засохшие корочки. Полость рта и язык представляют сплошную раневую поверхность. Конъюнктива гиперемирована, нарастают головные боли, поражения внутренних органов, отмечается потеря сознания [9].
Медикаментозные фотозависимые токсикодермии и дерматиты. Фотозависимые медикаментозные токсикодермии — это группа сыпей, представляющих воспалительную реакцию на введенные системно медикаменты, развившуюся под действием ультрафиолетового излучения (УФ).
Фотозависимые токсикодермии делят на токсические и аллергические. Токсические зависят от дозы препарата и облучения, развиваются через 4–8 ч после введения препарата под действием УФ-лучей длиной 280–340 нм (А). Токсические и аллергические токсикодермии вызываются рядом препаратов (табл. 2).
Фотозависимые аллергические токсикодермии развиваются независимо от дозы препарата после латентного периода сенсибилизации на метаболиты препарата, образующиеся при облучении от нескольких дней до месяцев. Реакция развивается через 1–2 суток под действием УФ-лучей с длиной 290–320 нм (В) и является Т-клеточной, замедленной реакцией. Клиническая особенность фотозависимых токсикодермий — локализация сыпи на открытых для инсоляции участках кожного покрова (лицо, руки), что характерно и для других фотодерматозов, а также для аэрогенного контактного дерматита.
Окончание статьи читайте в следующем номере.
ГБОУ ВПО КГМУ МЗ РФ, Казань
Кожные реакции на лекарства. Как распознать?

Рассмотрены причины возникновения и клинические проявления токсикодермий. Указывается, что реакции на лекарства с проявлениями на коже чрезвычайно разнообразны. В некоторых случаях врач не может отменить лекарство, и тогда задача врача — назначить лечение
Reasons of appearance and clinical manifestations of toxicodermia were considered. It was indicated that drug reactions with skin manifestations are extremely versatile. In some cases, the doctor cannot cancel the drug, and then the doctor should prescribe the treatment in order to mitigate the side effects of the drug, or find a substitute for this preparation. Regression in the eruptions after the preparation is cancelled also helps find the reason of the disease.
Уртикария и ангиоотек
Это единственная форма токсидермии, обусловленная I типом гиперчувствительности с участием IgE. Реакция развивается от нескольких секунд до суток после введения лекарства. Наиболее частой причиной является пенициллин.
Токсикодермия, подобная вульгарной пузырчатке
Болезнь в основном вызывают лекарства, имеющие тиоловую (сульфгидрильную) группу. Клинически и гистологически она неотличима от аутоиммунной вульгарной пузырчатки, однако иногда развитию высыпаний могут предшествовать уртикария и экзематизация кожи. При исследовании прямой иммунофлюоресценции биоптатов кожи, свечение IgG на стенках кератиноцитов базального слоя менее выражено, чем при аутоиммунной пузырчатке. Заболевание имеет хороший прогноз после отмены препарата. Основные лекарства, которые могут способствовать появлению реакции, — ингибиторы ацетилхолинэстеразы, интерлейкин-2, нифедипин, пеницилламин, пенициллин, пироксикам, рифампицин [27].
Черный акантоз
Наряду со злокачественными опухолями и эндокринопатиями, его могут вызвать гормональные контрацептивы, кортикостероиды, никотинамид, тестостерон. Черный акантоз, вызванный лекарствами, связывают с активацией инсулиноподобного фактора роста.
Красный плоский лишай
Есть немало лекарств, которые могут вызвать красный плоский лишай (КПЛ), или «лихеноидную токсикодермию» (табл. 6). Причина болезни не известна. Интересно отметить, что гидроксихлорохин — одно из лекарств, способных вызывать КПЛ на коже, в то же время является препаратом выбора при лечении эрозивного КПЛ на слизистых полости рта [28].
Псориаз и лекарства
Псориазом страдают около 4% населения нашей планеты. Поэтому особое внимание следует обратить на лекарства, способные вызвать или привести к обострению псориаза. Эти препараты легко запоминаются, если использовать английскую аббревиатуру «NAILS»: каждая буква обозначает группу лекарств, способных обострить псориаз. В частности, буква N — НПВС (в меньшей степени к ним относятся ацетилсалициловая кислота, парацетамол и селективные ингибиторы циклооксигеназы 1 типа); буква A — антималярийные препараты (хлорохин, гидроксихлорохин); буква I — интерферон (любые системные препараты интерферона типа Виферон, Генферон и др.; интерфероногены (Циклоферон, Тилорон и др.), а также неспецифические стимуляторы Т-лимфоцитов обостряют псориаз, так как интерферон — один из важных цитокинов в развитии заболевания); буква L — лития карбонат; буква S — кортикостероиды системные. Хотя наружные кортикостероиды являются неотъемлемой частью лечения псориаза, использование системных форм кортикостероидов нежелательно. Разумеется, системные кортикостероиды могут снять обострение псориаза, однако после их отмены болезнь не только рецидивирует, но и принимает более тяжелое течение. Еще один препарат, на который следует обратить внимание, — тербинафин для приема внутрь. Он является препаратом выбора при онихомикозах, обусловленных красным трихофитоном. У больных псориазом нередко встречается грибковое поражение ногтей. Поскольку тербинафин может привести к обострению псориаза, для таких пациентов лучше использовать другие лекарства.
Гранулематозная интерстициальная реакция (высыпания, подобные саркоидозу)
Гранулематозная интерстициальная реакция (высыпания, подобные саркоидозу) возникает редко, однако немало лекарственных препаратов могут ее вызывать (табл. 4).
Геморрагические высыпания
Геморрагические высыпания, вызванные лекарствами, довольно разнообразны.
Лейкоцитокластический васкулит
Если такой васкулит вызван лекарством, то клинически он соответствует пурпуре Шенлейна–Геноха. Встречается в 10% случаев среди других причин васкулита с поражением мелких сосудов. Заболевание возникает через 1–3 недели от начала введения препарата, но в случае повторного назначения того же лекарства — в течение менее трех дней от начала лечения [29].
Антителозависимая тромбоцитопения
Антителозависимая тромбоцитопения проявляется повышенной кровоточивостью, множественными петехиями и экхимозами (непальпируемая пурпура). Причиной могут быть гепарин, миноциклин, пенициллин, сульфаниламиды, тербинафин, итраконазол, тиазидные диуретики, цефалоспорины, этанерсепт [28].
Тромботическая тромбоцитопеническая пурпура
Тромботическая тромбоцитопеническая пурпура (ТТП) — тяжелое заболевание, сопровождаемое тромбоцитопенией и множественными тромбозами с поражением всех органов, в особенности — почек и центральной нервной системы. Возможно развитие гемолитического уремического синдрома. Некроз тканей происходит за счет эмболизации артерий.
Лекарства, способствующие развитию ТТП: митомицин, циклоспорин А, цисплатин, блеомицин, хинин, антигиперлипидемические препараты, клопидогрел, такролимус.
Варфариновый некроз
Варфариновый некроз обусловлен врожденным дефицитом протеина С и/или S. Развивается через 2–5 дней после от начала лечения.
Гепариновый некроз
Гепариновый некроз — редкое осложнение, вызванное лекарствами. Представляет собой III тип гиперчувствительности, с участием тромбоцитарного фактора 4, антител к гепарину и тромбоцитам. Развивается в среднем через одну неделю после начала лечения гепарином.
Ятрогенный кальцифилаксис
Кальцифилаксис возникает внезапно и быстро развивается. Ранние поражения кальцифилаксиса проявляются в виде ретикулярного ливедо или эритематозных папул, бляшек или узлов. В дальнейшем развивается звездчатая пурпура с центральным некрозом кожи. Реже можно видеть геморрагические пузыри либо отдельные подкожные эритематозные узлы, напоминающие узловатую эритему. Высыпания при пальпации очень плотные. Поражения могут быть проксимальные или дистальные. Проксимальное расположение встречаются у 44–68% пациентов, развиваясь преимущественно на бедрах, ягодицах и нижней части живота. Такое расположение очагов может сопутствовать висцеральным поражениям и, соответственно, иметь высокую частоту летального исхода, в отличие от дистального поражения кожи. Изъязвление считается поздним признаком и связано с более высокой смертностью.
Возникает при внутривенном введении препаратов кальция, чаще — у пациентов с гиперкальциемией. Гиперкальциемия характерна для пациентов с почечной недостаточностью, системными коллагенозами, некоторыми злокачественными опухолями (например, мелкоклеточный рак легкого), гиперпаратиреоидизмом [28].
Кальциноз кожи
Более легкая форма поражения кожи, проявляющаяся единичными папулами и узлами, называется кальциноз кожи.
Узловатая эритема
Узловатая эритема представляет из себя васкулит глубоких вен нижних конечностей, встречается чаще у женщин. В таких случаях сразу следует уточнить, принимает ли она гормональные контрацептивы или гормональную заместительную терапию. Эти препараты довольно часто являются причиной развития узловатой эритемы. Другие лекарства, способные вызвать это заболевание: йодид, бромид, сульфаниламиды, эхинацеа.
Акнеформная токсикодермия
Акнеформная токсикодермия клинически представляет собой папулопустулезые высыпания, очень напоминающие вульгарные акне. В отличие от вульгарных угрей, для этого заболевания характерно поражение пациентов любой возрастной группы, внезапное начало, локализация преимущественно на туловище и реже — на лице, отсутствие комедонов, регресс высыпаний при отмене соответствующего лекарства [30]. Эту форму токсикодермии могут вызвать антиконвульсанты, ингибиторы тирозинкиназы (в частности, иматиниба мезилат), йод, бромиды, кортикостероиды, тестостерон, даназол, изониазид, актиномицин Д, циклоспорин и особенно — ингибиторы рецепторов эпидермального фактора роста (ИЭПФ). Причем характерно, что развитие акне при лечении противоопухолевыми препаратами из группы ИЭПФ является показателем их эффективности. Онкологи отмечают, что при этом есть явный регресс опухоли. Но иногда тяжесть акне настолько выражена, что это вынуждает отменить прием препарата и лечить уже само лекарственно-индуцированное осложнение.
Заболевания полости рта как проявление реакции на лекарства
Следует помнить о том, что есть дозозависимые побочные эффекты лекарств, которые используют при нанесении непосредственно на слизистые оболочки. Лихеноидные высыпания, МЭЭ, ССД, СЛ и вульгарная пузырчатка, обусловленные лекарствами и также проявляющиеся поражением слизистой оболочки, были упомянуты выше.
Эрозии и изъязвления слизистых
В отличие от афтозного стоматита, такие реакции обычно развиваются у пациентов старшей возрастной группы и не склонны к рецидивированию после отмены соответствующего лекарства [31]. Эрозии на слизистых могут вызвать сульфонамиды, барбитураты, бета-блокаторы, НПВС, фенолфталеин, дапсон, салицилаты и тетрациклин.
Гиперпигментация слизистых оболочек
Гиперпигментация слизистых оболочек возможна при приеме доксициклина, клофазимина, гормональных контрацептивов (они стимулируют меланогенез), амиодарона, антималярийных препаратов.
Гиперплазия десен
Гиперплазия десен может быть вызвана циклоспорином, ингибиторами ангиотензинпревращающего фермента (особенно когда эти два лекарства пациент получает совместно), антиконвульсантами, большими дозами прогестерона. Гипертрофия десен обычно плотная, появляется через несколько месяцев от начала лечения, не сопровождается болезненностью и наиболее выражена между зубами. Иногда у больных отмечаются эритема и болезненность в полости рта [32].
Заключение
Таким образом, реакции на лекарства с проявлениями на коже чрезвычайно разнообразны. При наличии дерматоза вопрос о лекарственной терапии, независимо от того, имеет ли она отношение к данному дерматозу, должен быть обязательным при сборе анамнеза. Именно анамнез является определяющим в распознавании «виновного» лекарства. При этом следует уточнить, когда пациент начал принимать эти лекарства. Если срок от начала приема лекарства составляет не более двух месяцев от момента высыпаний, стоит уточнить, есть ли связь высыпаний на коже с приемом лекарства. Если пациент принимает лекарство полгода и больше, практически невероятно, что высыпания на коже обусловлены этим препаратом. Но есть исключения: например, ангиоотек на ингибиторы ангиотензинпревращающего фермента могут развиться через 10 лет после начала лечения.
Если возникло предположение о возможной роли лекарства, следует провести соответствующее обследование. В реальной ситуации это не всегда возможно.
И тогда следующий важный вопрос для врача: можно ли отменить или заменить это лекарство? В некоторых случаях (например, при химиотерапии опухоли) врач не может отменить лекарство, и задача врача — назначить лечение с целью сгладить побочные эффекты лекарства или найти замену данному препарату. Регресс высыпаний после отмены препарата тоже помогает найти причину заболевания.
Литература
ФГАОУ ВО РУДН, Москва
Кожные реакции на лекарства. Как распознать? (Часть 2)/ Ю. Г. Халиулин, Д. Ш. Мачарадзе
Для цитирования: Лечащий врач № 11/2018; Номера страниц в выпуске: 79-83
Теги: кожа, аллергические реакции, гиперчувствительность

.gif)
_575.gif)
.gif)
.gif)
_575.gif)