Как выглядит отдышка у новорожденных
Тахипноэ у новорожденного: что делать и на что надеяться?
С греческого языка тахипноэ переводится, как учащенное дыхание. По медицинскому определению – это респирация со значительным ускорением, что по времени может длиться 10-ть и более минут. Число циклов, то есть выдохов-вдохов, в большинстве своем определяется возрастом пациента. У грудных малышей оно может доходить до 85 и более раз. При вдохе глубина остается незначительной.
Такие проявления называют по-другому инспираторной одышкой, «дыханием по-собачьи», влажными легкими. У только что родившихся детей эта болезнь в большинстве случаев наступает из-за недостаточного объема кислорода в кровяном русле.
Расстройство дыхания у младенцев возникает после их появления на свет. Проблема присуща как доношенным, так и недоношенным поздним малышам. Более подробно о каждом виде проблемы расскажем здесь и сейчас!
Транзиторное тахипноэ у новорожденных
Транзиторный характер проблемы, значит, переходной, он указывает на то, что состояние это недолговечно. Правда, изначально считалось, что данное заболевание часто наступает у доношенных младенцев, и только иногда у недоношенных. Но, после проведенного в Италии исследования, было выявлено, что болезни одинаково подвержены все новорожденные. В группу риска входят дети, появившиеся на свет посредством кесарева сечения, обмотанные пуповиной и с прочими проблемами:
Кроме того, болезнь вероятна для крох, что появились на свет до 36-38 недель или от матери, у которой диабет.
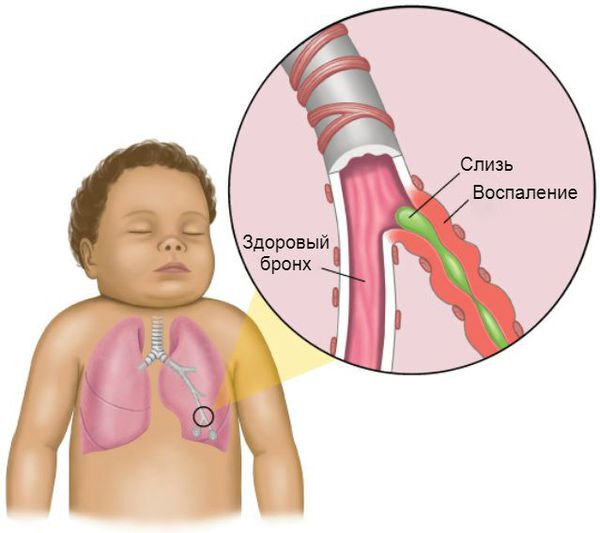
В утробе легкие плода наполняются жидкостью. Она помогает им расти. При родах у малыша выделяются вещества, что препятствуют выработке этой жидкости. В этот момент легкие младенца в норме удаляют жидкость. Но они могут ее и поглощать. Тогда ребенку трудно освободится от жидкости. Большая ее часть остается и развивается ускоренное дыхание. В таких случаях и появляются затруднения в дыхании, хрипы, хрюканье, шум. Между ребрами наблюдаются движения. Из-за нехватки кислорода кожа приобретает синюшный оттенок.
Лечение транзиторного тахипноэ
Ничем не осложненное состояние проходит быстро, обычно через день-два. Лечение при этом только поддерживающее: ограничение жидкости, СРАР, дополнительный кислород. Ребенок приходит в норму, поскольку неблагоприятные факторы исчезают.
Если же проявления более тяжелые с легочной и сердечной недостаточностью, с сепсисом, асфиксией, тогда врач принимает решение согласно заболеванию и индивидуальным особенностям. При инфекции бактериального типа назначаются антибиотики.
Преходящее тахипноэ новорожденного
Сразу следует отметить, что этот вид нарушения отличается доброкачественным и достаточно легким течением. Все новорожденные выздоравливают. В медицине данное состояние имеет название дистресс-синдром респираторного генеза второго типа. Так как у детей, что появились на свет посредством кесарева сечения, количество жидкости внутри легких было несколько больше, а воздуха в груди меньше, то преходящее тахипноэ характерно родившимся обычным путем.
Лечение преходящего тахипноэ
Так как данное расстройство носит нозологический характер и имеет легкие рентгенологические и клинические проявления, проходящие самостоятельно, лечить его не нужно. Для данной патологии, протекающей доброкачественно, вполне достаточно применение концентрированного кислорода. Если же корригирование гипоксемию не устраняет, что бывает крайне редко при таком расстройстве, успеха можно достичь путем расширения легочных сосудов.
Как выглядит отдышка у новорожденных
Родители, которые во время каждой болезни малыша, сидят возле его кроватки с секундомером на руках, чтобы посчитать количество вдохов ребенка и определить, не превышает ли частота его дыхания от нормы, хорошо знают, сколько переживаний и мучений может доставить одышка. Они боятся повторения тех же симптомов, которые были у ребенка в предыдущий раз, когда его увезли на скорой. Это лающий кашель, шумное свистящее дыхание и вздутие грудной клетки. Вирусная инфекция гортани и дыхательных путей, вызывающая сильную одышку и спазмы, может привести даже к сердечному и легочному коллапсу.
Исключение составляют случаи, когда одышка носит патологический характер и является побочным симптомом анемии, ожирения, аллергии, сердечной недостаточности, сахарного диабета, болезней нервной системы и патологии дыхательных путей. В этих случаях затрудненное дыхание сопровождается дополнительными симптомами. Например, одышка в сочетании с посинением носогубного треугольника и конечностей может наблюдаться при пороке сердца. Чтобы исключить одышку, вызываемую развитием серьезных заболеваний, при любом ее проявлении надо обратиться к врачу, пройти обследование и выявить причину появления проблем с дыханием.
Считать количество вдохов в минуту надо секундомером, когда ребенок спит, положив свою ладонь на его грудь. Если количество дыханий превышает норму, значит, у ребенка одышка.
При несвоевременном лечении одышки затруднение дыхания может сильно усложниться и полностью перекрыть доступ свежего воздуха в легкие. Чтобы не допустить этого, врач назначает ребенку прием отхаркивающих и противовоспалительных средств, помогающих вывести накопившиеся в бронхах слизь наружу и предотвратить дальнейшее развитие воспалительных реакций, способствующих отеку стенки бронхов и сужению их просветов.
Кроме того, в качестве профилактического средства против спазма мышц бронхов нужно принимать бронхорасширяющие и противоаллергические препараты. Применение средств, которые значительно улучшают состояние больных астмой, оправдано в случаях, когда одышка у ребенка имеет хронический характер. В этих случаях врач для устранения затрудненного дыхания может назначить эуфиллин, ингаляции солутаном и специальными аэрозолями, которых сегодня в продаже огромное множество.
Облегчить состояние ребенка во время одышки помогает ингаляция, но делать ее можно только после консультации с врачом. Ингаляции с использованием бронхорасширяющих препаратов стабилизируют работу органов дыхания и практически не оказывают побочного действия. В острых случаях одышки у ребенка обязательно нужно вызвать скорую помощь и не отказываться от госпитализации.
Видео-лекция выбора ингалятора (небулайзера) для домашнего использования
— Вернуться в оглавление раздела «Пульмонология»
Дыхательная недостаточность у новорожденных
Профессор Г.Н.Чумакова, доцент Т.Л.Ширяева, доцент А.А.Усынина, кафедра неонатологии и пери-натологии Северного государственного медицинского университета
ПРИЧИНЫ РЕСПИРАТОРНОЙ ПАТОЛОГИИ У НОВОРОЖДЁННЫХ
I. Патология воздухоносных путей.
· Пороки развития с обструкцией дыхательных путей (атрезия, гипополазия хоан, передние мозговые грыжи, макроглоссия, микрогнатия, врождённые стенозы гортани, трахеи, бронхов и др.).
· Приобретённые заболевания (отёки слизистой оболочки носа, респираторные инфекции, ларингоспазм и др.).
II. Патология альвеол или паренхимы лёгких с нарушением утилизации кислорода в лёгких.
· Респираторный дистресс-синдром (СДР I типа).
· Транзиторное тахипноэ.
· Синдром аспирации мекония.
· Респираторный дистресс-синдром взрослого типа.
· Утечки воздуха, свободный воздух в грудной клетке.
· Пневмонии.
· Ателектазы.
· Кровоизлияния в лёгкие.
III. Патология легочных сосудов.
· Врождённые пороки развития сердечно-сосудистой системы.
· Легочная гипертензия (транзиторная или персистирующая).
IV. Пороки развития лёгких.
V. Приступы апноэ.
VI. Хронические заболевания лёгких.
· Бронхолёгочная дисплазия.
· Хроническая лёгочная недостаточность недоношенных.
· Синдром Вильсона-Микити.
VII. Внелегочные причины расстройств дыхания.
· Застойная сердечная недостаточность разного генеза.
· Повреждения головного и спинного мозга.
· Метаболические нарушения (ацидоз, гипогликемия, нарушение электролитного обмена).
· Шок (после кровопотери, септический).
· Миопатии.
· Синдром отмены лекарств, влияющих на ЦНС ребенка.
· Врождённый гиповентиляционный синдром.
Клинические проявления синдрома дыхательных расстройств:
· Одышка (более 60 дыханий в 1 минуту).
· Экспираторные шумы, называемые «хрюкающим выдохом».
· Западение грудной клетки на вдохе (втягивание мечевидного отростка грудины, подложечной области, межреберий, надключичных ямок); парадоксальное дыхание (западение передней брюшной стенки на вдохе); раздувание щек (дыхание «трубача»). Аускультативно: резко ослабленное дыхание, возможно появление высоких сухих, крепитирующих и мелкопузырчатых хрипов.
· Напряжение крыльев носа.
· Приступы апноэ.
· Цианоз (периоральный, позднее акроцианоз или генерализованный) на фоне бледности кожных покровов.
· Ригидный сердечный ритм. Аускультативно: Нарушения сердечно-сосудистой деятельности: низкая лабильность сердечного ритма, тахи-, затем брадикардия, глухость тонов сердца, систолический шум.
· Пена у рта.
· Гипотермия.
· Вялость, бедность движений, гипорефлексия вплоть до адинамии, артериальная и мышечная гипотония.
· Олигурия.
· Срыгивания, вздутие живота.
· Большие потери первоначальной массы тела.
· Периферические отеки подкожной клетчатки.
Для оценки тяжести СДР у новорождённых используется шкала Сильвермана:
признак
0 баллов
1 балл
2 балла
“Парадоксальное” дыхание
нет
Отсутствие синхронности или минимальное опущение верхней части грудной клетки при подъёме передней рюшной стенки на вдохе
Заметное западение верхней части грудной клетки во время подъёма передней брюшной стенки на вдохе
Втяжение межребий на вдохе
нет
лёгкое
выраженное
Втяжение мечевидного отростка грудины на вдохе
нет
лёгкое
выраженное
Движение подбородка при дыхании
нет
Опускание подбородка на вдохе, рот закрыт
Опускание подбородка на вдохе, рот открыт
Экспираторные шумы
нет
Экспираторные шумы (“экспираторное хрюканье”) слышны при аускультации грудной клетки
Экспираторные шумы (“экспираторное хрюканье”) слышны при поднесении фонендоскопа ко рту или даже без фонендоскопа
При суммарной оценке в 10 баллов – крайне тяжёлый СДР; 6-9 баллов – тяжёлый;
5 баллов – средней тяжести; менее 5 баллов – лёгкий, начинающийся СДР.
Обследование:
Лечение:
2.Поддержание проходимости дыхательных путей.
· положение со слегка запрокинутой головой (“поза для чихания”), под верхнюю часть грудной клетки подложить валик толщиной 3-4 см.)
· каждые 2-3 часа изменять положение ребенка (поворот слегка набок, на живот и др.)
· по показаниям санация трахеи.
3. Энтеральное питание, как правило, начинают на 2-3 сутки жизни после стабилизации состояния (уменьшение одышки, отсутствие длительных апноэ, упорных срыгиваний). Способ кормления – рекомендуется орогастральный зонд (преимущественно – разовый). Режим введения – непрерывный (с помощью инфузионного насоса) или дробный (частота 8-12 раз в сутки). Оптимально – кормление сцеженным нативным материнским молоком. В динамике при улучшении состояния ребёнка (отчётливые глотательный, сосательный рефлексы) – кормление сцеженным материнским молоком из пипетки, шприца, ложки, мензурки с возможным переходом в дальнейшем на сосание ребёнком груди матери.
Наличие значительного количества застойного содержимого в желудке, упорные срыгивания или рвота с примесью желчи, вялая или усиленная перистальтика кишечника, кровь в стуле, симптомы раздражения брюшины служат противопоказанием для начала энтерального питания. В этих случаях ребенок нуждается в проведении парентерального питания.
4. Оксигенотерапия различными методами, в зависимости от тяжести СДР:
· ингаляции кислорода.
Могут проводиться с помощью палаток, масок, назальных катетеров, а также при прямой подаче кислорода в кювез. Кислород должен быть тёплым (кислород подогревать!) и увлажнённым, чтобы предотвратить избыточные потери тепла и жидкости. Необходимо поддержание сатурации на уровне 90-95%.
Противопоказания к методу ППД:
— гиперкапния (РаСО2 >50 мм рт.ст)
— гиповолемия;
— шок;
— пороки развития верхних дыхательных путей.
· искусственная вентиляция легких (ИВЛ).
Среди показаний наибольшую практическую значимость имеют клинические критерии:
— резко увеличенная работа дыхания в виде тахипноэ более 70 в минуту, выраженного втяжения уступчивых мест грудной клетки и эпигастральной области или дыхания типа «качелей» (соответствует оценке по шкале Сильвермана 7-10 баллов),
— часто повторяющиеся приступы апноэ с брадикардией и цианозом, из которых ребенок не выходит самостоятельно.
Дополнительными критериями могут служить показатели КОС и газового состава крови:
— SaО2 60 мм рт.ст..
— рН
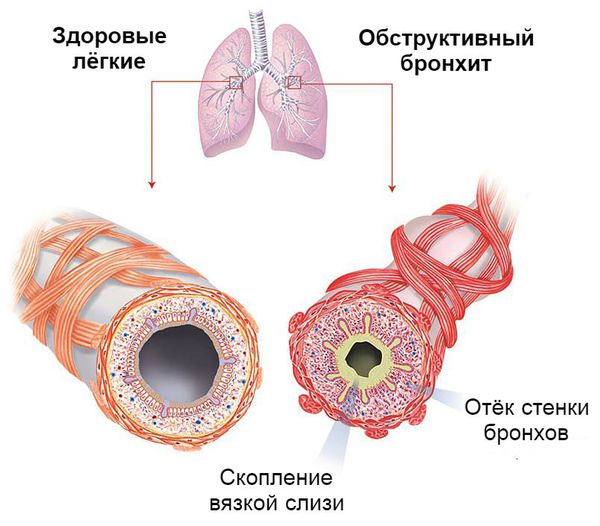
Что такое обструктивный бронхит у детей? Причины возникновения, диагностику и методы лечения разберем в статье доктора Тепляковой Светланы Александровны, педиатра со стажем в 36 лет.
Определение болезни. Причины заболевания
В последние 10-15 лет среди причин обструктивных форм бронхита часто регистрируют вирусы герпеса: цитомегаловирус, вирус Эпштейна — Барр и вирус герпеса 6-го типа. Также обструктивный бронхит нередко провоцируют грибковые инфекции, особенно если ребёнок регулярно находится в помещении с повышенной влажностью.
В преддошкольном и школьном возрасте заболевание могут вызвать бактерии: патогенные бактерии (микоплазмы и хламидии пневмонии), а также условно-патогенная флора, которая входит в состав нормальной микрофлоры дыхательных путей.
Нередко в развитии заболевания принимают участие сразу несколько вирусов, т. е. микст-инфекции. Они часто становятся хроническими, являясь главной причиной повторных ОРЗ.
Рецидивы обструктивного бронхита обычно возникают на фоне глистной инвазии или хронической инфекции — тонзиллита, кариеса, синусита и др.
Развитию обструктивного бронхита могут предрасполагать факторы риска:
Симптомы обструктивного бронхита у детей
Клинические проявления обструкции нередко начинаются с повышения температуры до 37-39 °С и катаральных явлений, таких как насморк, заложенность носа, редкое покашливание. У ребёнка 1-3 лет могут появиться признаки нарушения пищеварения: отрыжка, урчание в животе, понос и др. Все эти симптомы беспокоят пациента на протяжении 1-3 дней.
Начало заболевания может быть острым. При этом симптомы чаще возникают вечером или ночью: ребёнок просыпается от приступа грубого кашля, шумного дыхания и затруднённого выдоха. В случае постепенного развития болезни вышеописанные симптомы обструкции появляются плавно, через 2-3 дня, на фоне нормальной температуры тела, но иногда могут развиться в первые сутки.
Далее присоединяется одышка с участием мышц шеи, плеч и диафрагмы. Ребёнок может быть возбуждённым, беспокойным. Его кожа бледнеет, появляется мраморный рисунок, носогубный треугольник синеет.
Внимательная мама нередко может самостоятельно заподозрить развитие обструктивного бронхита у ребёнка по следующим симптомам:
Стихает бронхообструкция через 5-7 дней по мере уменьшения воспаления в бронхах.
Патогенез обструктивного бронхита у детей
При нормальной работе дыхательной системы ребёнок активен, его сон и аппетит не нарушены, дыхание ровное, спокойное, свободное, в нём симметрично участвуют обе половины грудной летки без привлечения мышц шеи, плеч и диафрагмы. Ритм дыхания в течение дня может меняться как по частоте, так и по глубине. При повреждении защитной системы трахеи и бронхов дыхание нарушается, состояние ребёнка ухудшается.
Ведущими механизмами развития обструктивного бронхита являются:
Бронхоспазм развивается под воздействием биологически активных веществ, которые выделяются в ходе воспалительной реакции вирусного происхождения. Однако в некоторых случаях он может развиться при непосредственном воздействии вирусов на нервные окончания β2-рецепторов.
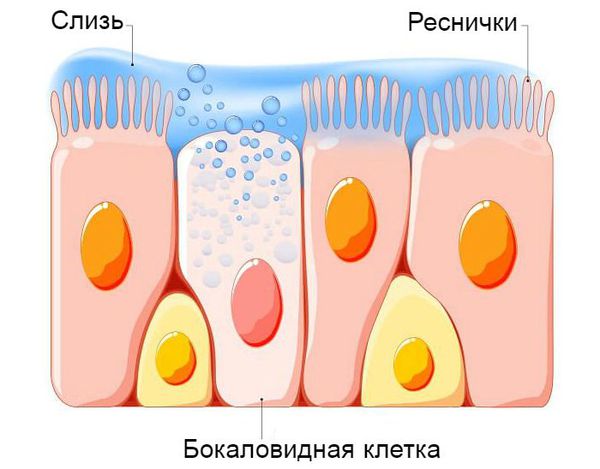
Процесс образования слизи на фоне вирусной инфекции усиливается, так как увеличивается количество и размеры бокаловидных клеток. Иногда в них трансформируются некоторые эпителиальные клетки. В связи с изменением своего химического состава слизь становится вязкой. Реснитчатый эпителий, который обычно выводит её из лёгких, отслаивается. Обычных способов выведения секрета становится недостаточно. Развивается обструкция дыхательных путей.
Классификация и стадии развития обструктивного бронхита у детей
В отечественной литературе выделяют три формы обструктивного бронхита :
Острый обструктивный бронхит чаще возникает у детей 3-5 лет, хотя может встречаться и в более старшем возрасте. Его развитие связывают с вирусами парагриппа 3-го типа, аденовирусами, вирусами гриппа и атипичными возбудителями. Развивается как постепенно, так и более остро: с повышения температуры тела до 38-39 °С, насморка, заложенности носа и кашля. Постепенно нарастает дыхательная недостаточность с увеличением частотой дыхания до 40-60 раз в минуту. Ребёнку становится тяжелее дышать, поэтому организм подключает к этому процессу мышцы шеи и плеч. Появляются свистящие хрипы на выдохе.
Выдох затруднён и удлинён. При простукивании в проекции лёгких возникает звук, похожий на шум при поколачивании по пустой коробке. На выдохе чаще выслушиваются рассеянные сухие свистящие хрипы, на вдохе — влажные мелкопузырчатые, т. е. эффект «влажного лёгкого» при остром обструктивном бронхите можно не услышать.
Рецидивирующий обструктивный бронхит может возникать с первого года жизни и затем в любом возрасте. Развивается чаще в ответ на длительное нахождение в организме цитомегаловируса, вируса Эпштейна — Барр, вируса герпеса 6-го типа и микоплазмы. Реже он может быть связан с обычными респираторными вирусами. Нередко встречается сразу несколько причинных вирусов, особенно у часто и длительно болеющих детей.
Обструкция бронхов обычно развивается постепенно: на фоне нормальной или субфебрильной температуры (до 38 °С) с небольшой заложенностью носа, насморком и редким покашливанием. Одышка выражена незначительно, частота дыхания редко превышает 40 движений в минуту. Общее состояние ребёнка практически не страдает.
При простукивании отмечается лёгочный звук с лёгким коробочным оттенком. При выслушивании характерны рассеянные сухие свистящие хрипы на фоне подчёркнутого выдоха, влажные хрипы на вдохе необильные или вовсе отсутствуют.
По течению бронхообструктивного синдрома выделяют:
Осложнения обструктивного бронхита у детей
Острый обструктивный бронхит может переходить в рецидивирующий и непрерывно рецидивирующий бронхит (не путать с хроническим бронхитом — это совсем другая форма болезни), особенно на фоне постепенно формирующейся вторичной гиперреактивности бронхов. Её развитие нередко связывают с повторным или длительным воздействием различных факторов: пассивным курением, недолеченными инфекциями, переохлаждением или перегреванием, частых контактов с больными ОРВИ и др.
Диагностика обструктивного бронхита у детей
Обследование детей с обструктивным бронхитом проводят педиатр, детский пульмонолог и детский отоларинголог. Диагноз устанавливается на основании истории болезни (анамнеза), объективного осмотра, физикального, лабораторного и инструментального обследования.
Правильный сбор анамнеза имеет большое, иногда решающее значение в диагностике. Он направлен на поиск факторов, которые могли поспособствовать развитию обструктивного бронхита. При опросе врач обращает внимание на следующие детали:
Во время осмотра и физикального исследования наблюдаются:
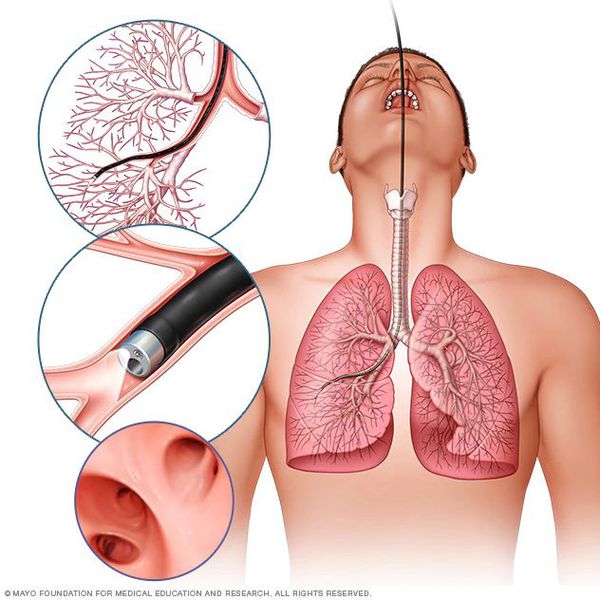
Лабораторные и инструментальные методы исследования включают в себя:
Дифференциальная диагностика
В отдельных случаях обструктивный бронхит у детей может быть проявлением следующих заболеваний:
В связи с этим могут потребоваться дополнительные исследования:
Также бронхоскопия может потребоваться для исследования слизистой бронхов, взятия промывных вод на цитологический и бактериологический анализ.
Лечение обструктивного бронхита у детей
Лечение бронхиолита, острого или повторного эпизода рецидивирующего обструктивного бронхита — одна из серьёзных неотложных ситуаций. Поэтому прежде всего доктор должен решить, где будет лечиться ребёнок: в стационаре или в амбулаторных условиях, т. е. на дому.
Показаниями для госпитализации являются:
Во всех остальных случаях ребёнок может лечиться амбулаторно.
Основные принципы терапии :
Показан полупостельный режи, обильное питье (отвары, морсы, травяные чаи) и гипоаллергенная диета (в основном молочная и растительная пища). Комнату больного нужно регулярно проветривать, ежедневно проводить в ней влажную уборку и увлажнять воздух, чтобы облегчить дыхание и отхождение мокроты.
Если уровень кислорода в крови меньше 90 %, требуется кислородотерапия. Кислород подаётся через носовые катетеры или в кислородной палатке.
Отсасывание слизи из бронхов показано при густой, вязкой мокроте, слабом откашливании и утомлении грудных мышц. Проводится в условиях стационара с помощью электроотсосов и откашливателей.
Среди возможных осложнений, связанных с лечением, наиболее частыми являются:
Прогноз. Профилактика
При своевременно начатом лечении, чётком соблюдении кратности приёма препаратов и ингаляций, регулярном смотре ребёнка лечащим врачом и коррекции лечения прогноз исхода обструктивного бронхита чаще благоприятный. В противном случае острое течение обструктивного бронхита нередко может переходить в рецидивирующее, а в редких ситуациях — и в непрерывно рецидивирующее.
Чтобы избежать повторных эпизодов заболевания, ребёнок должен оставаться на диспансерном учёте у педиатра, детского пульмонолога или аллерголога в течение года. Детям с рецидивом обструктивного бронхита после трёх лет следует сделать кожные пробы с наиболее распространёнными аллергенами. Положительные результаты проб, повторные приступы обструкции, особенно после ОРВИ, говорят о развитии бронхиальной астмы.
Основные меры профилактики направлены на избегание факторов риска и укрепление иммунитета ребёнка. Для этого необходимо:
Дыхательная недостаточность у ребенка
Дыхательная недостаточность у ребенка — это состояние, при котором возникает дисбаланс газового состава крови: дефицит кислорода на фоне избытка углекислоты. Поддержание нормального газообмена при развитии дыхательной недостаточности (ДН) обеспечивается за счет интенсивной работы аппарата дыхания, сердца, что быстро приводит к истощению компенсаторных сил организма. ДН может протекать в острой или хронической форме, проявляется одышкой, цианозом, тахикардией, неврологической дисфункцией. Диагностика основана на физикальном обследовании, изучении газов крови, спирометрии. Лечение комплексное, включает устранение этиологического фактора, восстановление газообмена.
МКБ-10
Общие сведения
В широком понимании дыхание объединяет несколько процессов: внешнее дыхание, обмен газов на уровне альвеол, тканевое дыхание. Нарушение на любом из этапов приводит к развитию дыхательной недостаточности. ДН у ребенка ‒ очень актуальная проблема в педиатрии, занимает ведущее место в структуре летальности детей первых лет жизни. Это самая частая причина госпитализации в отделение детской реанимации и интенсивной терапии. Заболеваемость респираторным дистресс-синдромом, связанным с разными причинами, составляет 1,5-13 случаев на 100 000 человек в год. У недоношенных детей частота ДН при рождении достигает 20%-80%.
Причины
Причин дыхательной недостаточности у ребенка большое множество. Не всегда они связаны именно с заболеваниями респиратоного тракта. Для удобства понимания этиологические факторы принято делить на две большие группы:
Патогенез
Независимо от причины развития дыхательной недостаточности у ребенка, в основе лежат 2 нарушения: уменьшение напряжения О2 в крови (РаО2) и повышение содержания углекислого газа (РаСО2). Вначале организм компенсирует кислородное голодание путем усиления работы внешнего дыхания, развития одышки. Дополнительный поток кислорода поступает за счет учащения дыхательных движений, усиления физической работы респираторной мускулатуры.
Со временем запасы энергии истощаются, поступление О2 и его транспорт эритроцитами снижается, развивается гипоксемия. Как следствие, кислород недополучают ткани организма — формируется гипоксия. По мере нарастания гипоксии состояние входит в стадию декомпенсации: угнетается функции нервной, дыхательной системы, сердца и сосудов. Наряду с гипоксемией избыток СО2 (гиперкапния) оказывает токсическое влияние на системы и органы, усугубляя симптомы дыхательной недостаточности.
Классификация
Существует несколько вариантов классификации ДН по разным критериям: скорости развития, этиопатогенетическим механизмам, длительности течения, газовому составу крови. Клинически имеет значение выделение острой и хронической форм, стадий течения. Представленная классификация дыхательной недостаточности часто применяется на практике, так как влияет на выбор тактики терапии:
Симптомы ДН у детей
Острая ДН
Клиническая картина дыхательной недостаточности объединяет симптомы основной патологии, изменения внешнего дыхания, системные проявления. Изменения общего состояния ребенка характеризуются потливостью, чувством тревоги, страха, отказом от груди у младенцев. Со стороны ЦНС может быть нарушение сознания, синдром угнетения либо гипервозбудимости. О вовлечении сердечно-сосудистой системы свидетельствует нарушение ритма в различных формах, падение или нестабильность АД.
Респираторные расстройства имеют несколько типичных симптомов: раздувание крыльев носа, изменение дыхательных движений (диспноэ), шумный, свистящий выдох или стон. Диспноэ представлено вариантами:
Для компенсации характерно усиление работы дыхания, для декомпенсации — истощение, апноэ. Нарастание гипоксемии проявляется синюшностью кожных покровов и слизистых оболочек разной степени: акроцианоз — синеют кончики пальцев, периферический цианоз — дистальные отделы конечностей, центральный цианоз — слизистые, вся поверхность тела.
Степени ДН
По совокупности симптомов у ребенка выделяют несколько степеней дыхательной недостаточности.
Хроническая ДН
Особенностью хронической формы дыхательной недостаточности является то, что клиника развивается постепенно, обычно при обострении основной болезни, физическом перенапряжении. Организм ребенка с хронической дыхательной недостаточностью быстро запускает механизмы долговременной компенсации, поэтому тяжесть ДН редко прогрессирует до 3-й, 4-й стадии. У ребенка развиваются типичные признаки длительной гипоксии: пальцы в виде «барабанных палочек», темные круги под глазами, бочкообразная грудная клетка, гипертрофия межреберных мышц.
Осложнения
Дыхательная недостаточность ‒ состояние неотложное, угрожающее жизни ребенка. Неверное или позднее оказание первой помощи приводит к летальному исходу, необратимым изменениям ЦНС, лейкомаляции. Хроническая гипоксемия осложняется легочной гипертензией, недостаточностью кровообращения по правожелудочковому типу. При развитии тканевой гипоксии компенсаторно увеличивается содержание эритроцитов в периферической крови, что приводит к полицитемии, усиленному тромбообразованию и, как результат, — к инсультам, инфарктам внутренних органов.
Диагностика
На этапе первичной консультации, если позволяет состояние больного, врач собирает анамнез заболевания, жалобы родителей или ребенка. Выясняют связь дыхательной недостаточности с предполагаемой причиной, наличие хронических патологий, врожденных пороков. Алгоритм дальнейшего обследования включает:
Лечение дыхательной недостаточности у детей
Неотложная помощь
Детям с тяжелой степенью дыхательной недостаточности, приведшей к нарушению витальных функций, проводятся реанимационные мероприятия. Комплексом базовой реанимации должен владеть врач любой специальности. Реанимация проводится по принципу АВС, где
Если есть данные о попадании в рото-, носоглотку инородного предмета, то для его эвакуации проводят прием Геймлиха.
Дыхательная поддержка
Для восстановления нормального РаО2 нужно обеспечить поступление кислорода в альвеолы. Для этого используют воздушно-кислородную смесь с различными концентрациями О2. Существует ряд методов, позволяющих доставить смесь в трахео-бронхиальное дерево:
Медикаментозная терапия
Главный принцип лечения дыхательной недостаточности — устранение причины. В зависимости от течения основного заболевания используются группы препаратов:
Прогноз и профилактика
Прогноз при ДН зависит от этиологии, степени гипоксии и/или ишемии, возраста ребенка, своевременности оказанной помощи. Прогноз для тяжелой дыхательной недостаточности без проведения ИВЛ неблагоприятен, угрожаем по гибели пациента, со своевременной респираторной поддержкой — условно благоприятен, возможно развитие осложнений. Специфической профилактики респираторной недостаточности не существует. Для детей с хроническими заболеваниями дыхательного тракта, нервной системы важно получение адекватной терапии основной патологии.