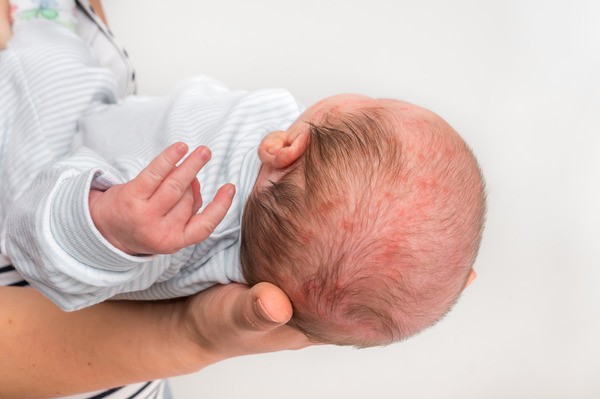
Как выглядит пищевая аллергия у новорожденных
Контактная и пищевая аллергия у младенцев
Пищевая аллергия обычно является первым испытанием, которое ребенок проходит в своей жизни. Часто аллергия возникает уже у новорожденных и доставляет малышу и его родителям много проблем. Пищевая аллергия вызывается реакцией организма на определенный компонент пищи. Наиболее частым фактором, вызывающим аллергию, является белок коровьего молока. Примерно у 7% детей к 3 годам жизни отмечается аллергия на этот компонент. Другими распространёнными аллергенами являются яйца, фрукты, орехи, красное мясо и крупы.
Причины пищевой аллергии
Основные причины возникновения пищевой аллергии у младенцев — это:
Непереносимость коровьего молока
Непереносимость может появиться уже в первые дни жизни ребенка, и ее симптомы могут быть очень разнообразны со стороны различных систем органов:
желудочно-кишечные нарушения — возникают примерно у 50% детей с аллергией на белки коровьего молока. Вызывают:
Дыхательные пути
У самых маленьких детей первым сигналом, свидетельствующим о наличии аллергии является сопение и затрудненность дыхания. У старших детей рецидивирующие инфекции дыхательных путей. Другие симптомы:
Кожные реакции
возникают примерно у 40% детей с аллергией на белки коровьего молока. Симптомы:
Хроническое недоедание
Это может быть вызвано потерей аппетита, либо нарушениями на белок коровьего молока кишечного всасывания. Симптомы:
Непереносимость лактозы
Вызывается нарушением всасывания лактозы (молочного сахара). Симптомы:
Непереносимость глютена
Этот вид аллергии объясняется реакцией на белки, содержащиеся в крупах. Симптомы:
Также иногда непереносимость глютена протекает бессимптомно.
Атопический дерматит
Это явление, среди прочего, является одним из симптомов пищевой непереносимости. У детей атопический дерматит возникает при повышенной чувствительности на коровье молоко, сою, яйца, овощи и фрукты.
Лечение заключается, главным образом, на устранение аллергена из рациона и замене его другим, не вызывающим реакции — например, происходит замена коровьего молока соевым. Неправильное лечение пищевой аллергии может привести к развитию и ухудшению симптомов аллергии.
Контактная аллергия
Иногда достаточно кратковременного контакт с предметом, содержащим аллергогенный компонент, например, никель, из которого сделаны защелки на дверях, чтобы на коже малыша появилась зудящая сыпь. Контактная аллергия вызывает шелушение кожи и сильный зуд. Экзема чаще всего появляется на той части тела, которая имела контакт с аллергеном. Вызвать аллергию могут косметические средства, моющие средства, ткани, животные, латекс, кожа или элементы коляски.
Распространенные контактные аллергены
Симптомы и лечение контактной аллергии
После контакта с аллергеном изменения могут возникнуть на внешней поверхности рук, в складках локтей и подмышек, за ушами, на шее и на веках. У маленьких детей аллергическая сыпь также может вызвать усиленное слюноотделение. Единственным эффективным методом профилактики контактной аллергии является ограничение контакта ребенка с предметом, вызывающим аллергическую реакцию. Если симптомы аллергии не пройдут — обязательно обратитесь к врачу.
Пищевая аллергия: симптомы и особенности, методы лечения у детей и взрослых
Пищевая аллергия — это повышенная чувствительность организма к определенным продуктам питания, в которой участвует иммунная система. Острая реакция может развиться у людей в любом возрасте. Наиболее опасна она для детей младше одного года, так как в раннем возрасте формируются основы здоровья.
Аллергию на продукты необходимо строго контролировать с ранних лет. С течением времени в организме происходит множество изменений, поэтому список аллергенов может сужаться или, наоборот, расширяться. Современные методы терапии позволяют контролировать самочувствие и не допускать осложнений.
Особенности пищевой аллергии у детей и взрослых
Аллергическая реакция на те или иные продукты начинает развиваться еще в детстве. Часто гиперчувствительность проявляется в младенчестве. В возрасте до года классическим набором аллергенов являются компоненты, содержащиеся в куриных яйцах, коровьем молоке, сое и пшенице. Большинство детей со временем перерастают аллергию на эти продукты. Сложнее обстоит дело с арахисом, древесными орехами, рыбой и морепродуктами. Аллергическая реакция на них часто сопровождает человека в течение всей жизни.
У взрослых аллергия на продукты может быть хронической (появилась еще в детстве) или приобретенной (неблагоприятное воздействие окружающей среды, негативные изменения в работе органов ЖКТ, употребление экзотических продуктов).
Отличие пищевой аллергии от пищевой несовместимости
Очень часто эти два понятия не разделяют, хотя это совершенно разные реакции организма. Пищевая аллергия является иммунной реакцией. В организме вырабатываются антитела lgE. Когда один и тот же аллерген снова попадает в организм, формируется очень быстрая реакция, часто в течение нескольких минут. У человека может появиться сыпь, рвота, одышка и отек Квинке.
Пищевая непереносимость — это повышенная чувствительность к определенным веществам в продуктах, не связанная с аллергической реакцией. В организме вырабатываются антитела lgG, а первые симптомы могут появиться спустя длительное время (в течение нескольких часов или даже дней).
Непереносимость определенных продуктов обычно связана с различными заболеваниями кишечника, печени, эндокринной системы. Чтобы установить точный диагноз, необходимо обратиться к врачу и пройти ряд тестов.
Причины развития пищевой аллергии
К патологии могут привести:
Симптомы
К основным признакам пищевой аллергии относятся:
Симптомы пищевой аллергии у людей индивидуальны. К вышеперечисленным признакам могут также добавляться сбои в работе сердечно-сосудистой системы, резкое падение артериального давления.
Наиболее опасным проявлением аллергической реакции является анафилактический шок. Для него характерны обширные очаги сыпи, хриплое дыхание, удушье, потеря сознания. Самочувствие ухудшается стремительно, и может наступить летальный исход. При первых симптомах анафилаксии необходимо срочно вызвать скорую помощь.
Диагностика
Чтобы точно диагностировать пищевую аллергию, а также определить аллерген, на который возникает острая реакция, проводят ряд важных тестов. Они включают в себя:
Диагностику должен проводить только специалист. Самостоятельно проводить провокационную пробу запрещено, так как может развиться анафилактический шок. Данную процедуру проводят только в медицинском учреждении и под наблюдением врача.
Способы лечения
Аллергия относится к хроническим заболеваниям. У детей острая реакция на определенные продукты может полностью исчезнуть уже в подростковом возрасте. Если этого не произошло, то и во взрослом возрасте человек также будет сталкиваться с данной проблемой.
Лечение представляет собой поддерживающую терапию. Для купирования острой аллергической реакции назначают антигистаминные препараты. Лекарственные средства подбираются индивидуально. Также важно соблюдать диету и полностью исключить аллерген из рациона.
Особого внимания требует к себе питание ребенка, так как растущему организму необходимы нутриенты. Врач поможет родителям разработать максимально полноценный и разнообразный рацион, чтобы ребенок мог употреблять вкусную и полезную пищу.
Если у малыша при смешанном или искусственном вскармливании обнаружилась реакция на белок коровьего молока, то необходимо использовать специальные лечебные смеси, также допустимо использовать питание на основе соевого белка, если на него нет аллергии. Козье молоко в качестве заменителя коровьего не используют, так как содержащиеся в нем белки очень похожи.
Профилактика
Следует придерживаться таких рекомендаций:
Пищевая аллергия является довольно неприятным заболеванием. В данном случае требуется помощь квалифицированного специалиста. Он назначит необходимые медикаменты и поможет скорректировать рацион. В итоге ребенок будет получать все необходимые полезные вещества для развития, а взрослый человек сможет вести полноценную жизнь, получая яркие гастрономические эмоции без вреда для здоровья.
Пищевая аллергия у детей
Огромное спасибо замечательному доктору гинекологу Виктории Викторовне за отличный, очень грамотный, очень профессиональный и очень душевный прием. Я получила рекомендации по лечению и профилактике.
Рекомендую всем женщинам посетить этого замечательного доктора.
Пищевая аллергия у детей – это ответ организма на употребление определенной еды. Наиболее частым типом ответа является тот, который опосредуется антителами типа Ig E. Существует клеточно-опосредованный иммунологический ответ, который проявляется позже. Нетипичное состояние сопровождается преимущественно атопическим дерматитом или нарушениями со стороны пищеварительной системы.
С другой стороны, еда также может стать причиной реакции, если она находится в контакте с кожей или воздействует с дыхательными путями. В первом случае это может привести к дерматиту и крапивнице; во втором – к проблемам, связанным с дыхательным аппаратом (астма или ринит).
Типы пищевой аллергии
В настоящее время существует несколько видов:
1. На белок куриного яйца. Развивается при производстве в организме иммуноглобулинов Ig E, направленных против яичных белков. Наиболее распространенный фактор риска – наследственная предрасположенность. Возникает преимущественно в возрасте от 1 до 5 лет. Характеризуется покраснением кожи, зудом, крапивницей, отеком губ и век. Возможна рвота, боли в животе и диарея. Реже появляются респираторные проявления, которые могут сопровождаться одышкой и трудностями при глотании. Они очень серьезны, поэтому пациент должен обратиться к врачу в тот момент, когда они начинают происходить.
3. На молоко. Имеет наследственную основу, хотя в ее развитии участвуют и факторы окружающей среды. Характерна преимущественно для первого года жизни. Тяжесть клинической картины зависит от степени сенсибилизации и количества употребляемого молока. Наиболее частые проявления – кожные (70% случаев). Также наблюдается боль в животе, жидкий стул, рвота или проблемы с глотанием.
4. На овощи и фрукты. Наиболее распространенная причина у пациентов в возрасте старше 5 лет. Около 33% детей не переносят фрукты и только 7% на овощи. Проявляется зудом, отеком губ и языка, появлением красных пятен или рубцов на коже, дерматитом. Также могут появиться признаки со стороны желудочно-кишечного тракта и дыхательного аппарата.
5. На орехи, бобовые и злаки. В 50% случаев реакции настолько серьезны, что могут даже привести к смерти. Данный вид самый опасный, если сравнивать с другими, потому что развивается молниеносно.
Причины возникновения
Появляется аллергия на еду у ребенка на фоне:
снижения защитных функций слизистой оболочки кишечника;
большого количества употребляемой еды и пр.
В обстоятельствах, когда толерантность терпит неудачу, иммунитет вырабатывает ответ Ig E-антител против определенной еды. Процесс начинается в кишечнике (хотя может затрагивать и другие области, такие как дыхательная система или кожный покров).
Когда больной употребляет «опасный» продукт, антиген, связанный с Ig E, обнаруживается на поверхности базофилов и тучных клеток. В это время происходит их активизациях, и высвобождается гистамин и другие воспалительные вещества.
Симптомы пищевой аллергии у детей
Проявляется в первые два часа после еды, если в рацион входит опасный фактор. Поражается один или несколько органов, включая кожу, желудочно-кишечный тракт, слизистые оболочки, дыхательную и сердечно-сосудистую систему. Тяжесть течения зависит от реактивности пораженного органа, общего самочувствия больного и характеристик фактора, вызывающего нетипичный ответ.
Кожные проявления. Крапивница – появление мелкой сыпи. Сопровождается покраснением, зудом и шелушением. Локализуется преимущественно на лице и шее, кистях рук, на предплечьях и в области локтевых сгибов. Может осложниться при присоединении бактериальной инфекции.
Респираторные проявления. Ринит сопровождается заложенностью носа, обильным водянистыми выделениями и многократным чиханием. В редких случаях присоединяется першение в горле и покашливание.
Вовлечение дыхательных путей. У пациентов с астмой бронхоспазмы могут присутствовать в контексте анафилаксии (тяжелое системное состояние). Анафилаксия опасна, т. к. при отсутствии адекватной помощи может привести к летальному исходу.
Поражение органов ЖКТ. Сопровождается диареей, болью в области живота, тошнотой и рвотой. Изменению подвергается стул, который чаще всего разжижается.
Другими проявлениями являются зуд во рту и горле, а также в области глаз. Возможно затруднение глотания, головокружение, обморок, отек век, лица, губ и языка.
Возможные осложнения
Опасность заключается в том, что данное состояние постепенно усугубляется, если время не принять никаких мер:
1. Сначала на фоне сенсибилизации организм развивается дерматит.
2. Потом происходит поражение респираторной системы в виде атопического насморка.
3. Если антиген не исключить, то манифестирует бронхиальная астма.
Самое опасное осложнение – анафилактический шок. Развивается стремительно – через 1-3 минуты после контакта с антигеном. Характеризуется бронхоспазмом, отеком гортани и коллапсом, которые могут привести к летальному исходу, если вовремя не начать лечение.
Диагностика пищевой аллергии у детей
Во многих случаях люди путают специфическую реакцию организма с индивидуальной непереносимостью. Некоторое сходство между ними определенно имеется, но речь идет о разных патологиях. Чрезмерная чувствительность появляется после еды в качестве ответа организма, в то время как при непереносимости защитные функции не вмешивается. Основными причинами непереносимости обычно являются нарушения метаболизма определенных веществ.
При появлении признаков повышенной чувствительности нужно незамедлительно обратиться к врачу. Специалист соберет подробную историю болезни, чтобы попытаться установить, какие факторы «опасны» и установить временную связь между приемом пищи и появлением признаков.
Кожные тесты в некоторых случаях позволяют диагностировать специфическую реакцию. Положительный результат не обязательно означает, что присутствует чувствительность, но отрицательный результат указывает на то, что пациент вряд ли будет восприимчив к такой еде. После получения положительного кожного теста аллергологу может потребоваться провести пероральный контроль, чтобы установить окончательный диагноз.
Лечение пищевой аллергии
В настоящее время единственным средством против негативного воздействия провоцирующего фактора является исключение опасного вещества из рациона. Эта рекомендация кажется простой, но далекой от реальности. Правильная диета предполагает ведение постоянного наблюдения для исключения воздействия присутствующих и скрытых антигенов, которые появляются в обработанной пище. Рекомендуется изучать состав, когда блюда приготовлены вне дома, чтобы избежать случайных контактов с антигенами. Исключить контакт удается, к сожалению, не всем.
В последние десятилетия начинают разрабатываться специальные методы лечения, направленные на изменение ответа иммунитета и приобретение пероральной толерантности. Эти методы известны под названием пероральной десенсибилизации или противоаллергических вакцин, которые могут быть многообещающими для специфической реакции на молоко, арахис и яйца. Чтобы получить индивидуальные рекомендации по лечению обращайтесь к педиатру или аллергологу.
Меры профилактики
Полное выздоровление возможно только при раннем выявлении факторов и исключении их из рациона. При соблюдении рекомендаций по питанию удается предотвратить рецидивы заболевания. У части детей отмечается спонтанное выздоровление по мере увеличения оральной толерантности. Многие «перерастают» заболевание, но рассчитывать на это не стоит.
Лечение пищевой аллергии у детей в клинике «РебенОК»
В нашем медицинском центре работают опытнее специалисты из области аллергологии. Благодаря современному оснащению клиники, мы проводим комплексную диагностику, определяя истинную причину. Уже после первого визита в медицинский центр заметен результат.
Для беседы со специалистом можно явиться в клинику, воспользоваться online-консультацией или вызвать врача на дом. Аллерголог расскажет, чем лечить аллергию на еду у ребенка и даст рекомендации по профилактике развития осложнений.
Хакимва Р.Ф. К вопросу о пищевой аллергии у детей. 2009 г. [Электронный ресурс]
Баранов А.А., Намазова-Баранова Л.С., Хаитов Р.М. Пищевая аллергия у детей. Клинические рекомендации. 2016 г. [Электронный ресурс]
Пищевая аллергия у детей до года
Основные проявления пищевой аллергии в зависимости от возраста ребенка
Пищевая аллергия у ребенка характеризуется наличием широкого спектра клинических признаков. Реакции могут возникнуть со стороны кожи, дыхательных путей, слизистой желудка, толстого и тонкого кишечника.
Покраснение, сухость и шелушение, сыпь (не связанная с инфекциями), упорные опрелости, зуд кожи.
Насморк, затрудненное дыхание, хронический кашель (также не связан с инфекцией).
Частые срыгивания, нарушения глотания, боль в животе и колики, снижение аппетита и отказ от еды, диарея или запор.
Это важно!
Иногда из-за большого разнообразия симптоматики пищевую аллергию можно принять за ОРЗ или другое вирусное заболевание. Ребенка следует сразу показать врачу, который изучит жалобы, осмотрит малыша и назначит при необходимости диагностику.
Чем опасна аллергия у ребенка до года
Особенности лечения аллергии у малышей
Лечение пищевой аллергии обычно базируется на трех основополагающих принципах: соблюдении элиминационной диеты, лекарственной симптоматической терапии, а также специфической иммунотерапии. Выбирать, чем конкретно лечить пищевую аллергию у детей, может только врач после тщательной диагностики малыша.
Она предполагает полное исключение любых контактов с аллергеном. Правильно подобранное меню, составленное с участием врача, может помочь справиться с симптомами пищевой аллергии. Это касается не только ребенка, но и мамы, если она кормит малыша грудью. Так, кроме аллергенов запрещается употреблять маринованные овощи, любые красные фрукты, апельсины и мандарины, консервированную продукцию, копчености, производные кофе и какао-бобов. Исключаются морепродукты, красная рыба, молочные продукты, специи, сладости, орехи, яйца. К списку разрешенной еды относятся фрукты зеленого цвета, белые, зеленые овощи, бобовые, крупы (рисовая, гречневая, кукурузная), мясо кролика, филе белой рыбы и пр.
Детям на искусственном вскармливании необходимо назначение лечебных смесей на основе высокогидролизованных (расщепленных) белков, которые не вызывают аллергии и способствуют нормализации функции желудочно-кишечного тракта. Например, Nutrilak Пептиди СЦТ, в составе которого также есть такие важные компоненты, как омега-3 и омега-6 жирные кислоты, нуклеотиды и сбалансированный витаминно-минеральный комплекс, рекомендован при аллергии на белок коровьего молока и пищевой аллергии.
Детям на искусственном вскармливании, но для профилактики аллергии или при ее легких проявлениях (с учетом причинно-значимого аллергена и по согласованию с врачом) могут назначаться специальные гипоаллергенные смеси, например Nutrilak Гипоаллергенный. В состав данной смеси входят лактобактерии L.Rhamnosus LGG ® – пробиотик с доказанной эффективностью профилактики и лечения атопического дерматита и экземы у младенцев. Nutrilak Гипоаллергенный содержит гидролизованный белок, а также бифидобактерии ВВ-12, которые усиливают действие пробиотика и способствуют улучшению баланса микрофлоры.
Терапия пищевой аллергии в зависимости от симптомов может быть общей или местной. Медикаментозное лечение обычно включает прием антигистаминных препаратов, а также нанесение наружных средств: мазей и кремов с местным противовоспалительным и увлажняющим действием. Чтобы остановить анафилактическую реакцию, врач может использовать адреналин.
В процессе этого лечения происходит воздействие на механизм развития аллергической реакции. Пациенту вводится препорат, содержащий аллерген. Постепенно врач повышает дозу для уменьшения выраженности симптомов или полной победы над болезнью. Это лечение проводится только в лечебных учреждениях по строгим показаниям и в исключительных случаях, если вышеописанные способы неэффективны.
Аллергия у грудничка: симптомы и лечение
Содержание:
Давайте поговорим об аллергии у грудного ребенка, которая довольно часто беспокоит молодых родителей. Если вы хотя бы раз замечали сыпь на попе малыша, шелушение щек, опрелости или зуд, — с большой вероятностью можно говорить об аллергической реакции на какой-либо раздражающий фактор (аллерген). Задача мамы — найти и обезвредить «виновника» данных проявлений. Но как это сделать, чтобы помочь ребенку максимально быстро? Давайте разбираться!
Педиатры называют две причины появления аллергических реакций у малыша:
еда (кормящей мамы или самого крохи);
аллергены непищевого происхождения.
Остановимся подробнее на каждой из них.
Пищевая аллергия
Помощь врача также необходима, если малыш находится на искусственном питании и у мамы есть подозрения, что аллергическую реакцию вызывают компоненты детской смеси. В таком случае, после проведенного обследования, аллерголог назначит ребенку гипоаллергенное питание.
Какие же симптомы аллергии у грудного ребенка? Попадание в организм малыша чужеродного антигена может выражаться по-разному:
шелушением кожи на щечках;
постоянной заложенностью носа;
рвотой и жидким стулом;
отеком Квинке (в крайне редких случаях).
Согласитесь, некоторые из этих симптомов крайне схожи с потницей и диатезом. Как же правильно их идентифицировать? Потница в виде мелких пузырьков в складках кожи и на шее обычно не доставляет дискомфорта малышу и бесследно проходит через 2–3 дня (при условии отсутствия перегрева в дальнейшем). Диатез же не что иное, как первый звоночек, заставляющий маму серьезно задуматься о склонности ребенка к аллергии. Он непосредственно связан с адаптацией крохи во внешней среде и формированием его желудочно-кишечного тракта. Самыми распространенными причинами диатеза являются сухой воздух, хлорированная вода, стиральные порошки и, конечно же, неправильный рацион мамы. Диатез проявляется жидким стулом, яркой сыпью, красными щеками, но при правильной терапии проходит бесследно уже в первые годы жизни.
Непищевая аллергия
Итак, мы вплотную подошли к появлению у грудничка аллергических реакций, не связанных с едой. В подавляющем большинстве случаев их причина кроется в наследственности и постоянном контакте с аллергеном. Чаще всего реакцию организма могут вызвать:
пыль и пылевые клещи;
Чтобы выяснить, что конкретно послужило причиной аллергической реакции, доктор проводит кожные пробы. Для этого на кожу малыша наносят тот или иной предполагаемый аллерген и следят за реакцией. Если спустя определенное время кожные покровы не изменились, переходят к следующему возможному «виновнику». и так, пока не будет выявлен аллерген. Задача мамы после всего этого — найти способ изолировать грудничка от контакта с аллергеном и подобрать оптимальное лекарственное сопровождение.
Отдельным пунктом хотелось бы отметить аллергическую реакцию малыша на подгузники. В таком случае сыпь представляет собой мелкие точки с покраснениями, зуд, отечность, что неизменно вызывает массу вопросов у родителей. Первым делом нужно исключить пеленочный дерматит, который проявляется при редкой смене подгузника, и фактор механического раздражения (неудобные липучки и резинки). В остальных случаях аллергия может возникнуть из-за:
использования дешевых подгузников из некачественных материалов или подделки;
частой смены марок подгузников;
дополнительных компонентов в составе подгузников (ромашки, алоэ).
Избавьтесь от аллергии, подберите заживляющую мазь и переходите на Huggies — подгузники с натуральным 100% хлопком и гипоаллергенными пористыми материалами, которые позволяют коже малыша дышать.
Лечение
Как уже говорилось ранее, основное лечение аллергических проявлений направлено на исключение причины. Заметив симптомы аллергии у грудного ребенка, кроху нужно тут же показать лечащему врачу, который поможет исключить все возможные аллергены, избавит от симптомов и не допустит прогрессирования. В случае если аллергическая реакция произошла достаточно быстро и угрожает жизни, малышу нужно немедленно дать антигистаминные препараты (супрастин, зодак) и вызвать скорую помощь.
Профилактика
Любое заболевание легче предотвратить, чем лечить. Поэтому, если вы желаете избежать любых аллергических проявлений у вашего крохи, придерживайтесь следующих правил:
не вводите прикорм ранее, чем это рекомендует ВОЗ (с 6 месяцев) и только после консультации со специалистом. Многие мамы стремятся «побаловать» малыша вкусненьким как можно раньше, не задумываясь о том, как на это отреагирует организм грудничка;
любой теоретически аллергенный продукт кормящая мама должна пробовать по чуть-чуть и внимательно следить за реакцией крохи. Исключить из рациона цельное молоко, орехи, мед, яйца, копчености, кофе и продукты с усилителями вкуса;
при выборе детской смеси четко придерживаться указаний педиатра;
поддерживать оптимальный климат в детской комнате (с температурой не выше 20–22 ˚С и влажностью 60–70%) и как можно чаще проводить в ней влажную уборку;
одевать ребенка по погоде. Давно доказано, что перегрев намного хуже, чем переохлаждение;
по возможности ограничить контакт ребенка с домашними животными;
стирать детскую одежду специальными порошками и тщательно выбирать уходовую косметику.
Эти несложные рекомендации позволят значительно снизить риск развития аллергии у грудничка и станут лучшим подспорьем в борьбе с уже существующим заболеванием.