Как вылечить голову после коронавируса
Головные боли после коронавируса
Специалисты реабилитационного центра “Лаборатория Движения” помогут в восстановлении после перенесенной коронавирусной инфекции (COVID-19)
Одним из начальных проявлений новой коронавирусной болезни является цефалгия. С чем же связана головная боль при ковиде, каковы ее механизмы развития и диагностические критерии, и существуют ли способы борьбы с неврологическими проявлениями инфекции?
Рассказывает специалист РЦ «Лаборатория движения»
Дата публикации: 28 Октября 2021 года
Дата проверки: 30 Ноября 2021 года
Содержание статьи
Почему болит голова при коронавирусе
Еще до начала текущей пандемии была выявлена тропность (тяга) возбудителя к мозговым структурам ЦНС. Существует несколько факторов, обуславливающих развитие цефалгии при поражении организма SARS-CoV-2:
Интенсивность болевых ощущений напрямую зависит от тяжести заболевания и степени выраженности гипоксии.
Как и где болит голова при коронавирусе — симптомы
Симптомы цефалгии при коронавирусной болезни не имеют особой специфики. Пациенты жалуются на внезапные или постепенно нарастающую болезненность в области черепа. Боль бывает одно- или двусторонней, пульсирующей, давящей, интенсивной или умеренной. Она может сосредотачиваться в лобной, височно-теменной области, вокруг глаз, в проекции придаточных пазух носа. Реже наблюдается боль в затылке при коронавирусе, схожая с болью, возникающей на фоне переутомления или психоэмоционального стресса.
Характерным отличием цефалгии, связанной с COVID-19, является её устойчивость к традиционным анальгетическим препаратам. В активной фазе заболевания болевые рецидивы учащаются. К ним нередко присоединяется звуко- и светобоязнь. В особо тяжелых случаях, при ослабленном В- и Т-клеточном иммунитете, вирусное поражение мозговых структур может привести к развитию менингита, энцефалита или энцефалопатии.
Головная боль после коронавируса — что делать
Анализируя многочисленные отзывы пациентов, ученые обнаружили тенденцию к появлению головной боли уже после ковида. Подобное состояние, возникающее через 7-10 дней от момента выздоровления, может обуславливаться поражением мозговых оболочек, интоксикацией организма или перенесенным стрессом. Что же касается цефалгий, развивающихся через 1-1,5 месяца и позже, то их принято связывать с депрессией или посттравматическим стрессовым расстройством, требующим психотерапевтической помощи. Однако для постановки точного диагноза необходима обязательная врачебная консультация и диагностическое обследование. Следует понимать, что слабые, умеренные, сильные проявления цефалгии могут быть никак не связаны с последствиями коронавируса.
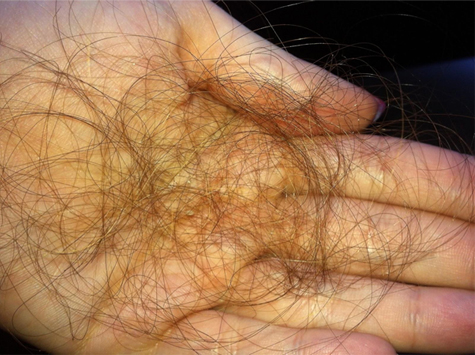
Трихологи рассказали, как спасти волосы после коронавируса
Около 90% переболевших коронавирусом впоследствии страдают от выпадения волос, сообщила «Газете.Ru» врач-дерматовенеролог, трихолог Юлия Нагайцева.
«У кого станут лезть волосы после COVID-19, вообще не угадаешь — практически у 90% переболевших коронавирусом впоследствии наблюдается выпадение волос.
Дело в том, что у нас пациенты получают мощную терапию и никто особенно витамины не принимает, а организм в это время испытывает колоссальную нагрузку», — пояснила специалист.
С ней согласна врач-трихолог Ирина Котова. По ее словам, за 1-1,5 месяца можно потерять до 50% объема волос.
«Выпадение происходит из-за нескольких факторов, в частности влияния самого вируса, который бьет по сосудам и нарушает питание волосяного фолликула. Кроме того, в результате болезни возникает сильная интоксикация, и то лечение, которое применяется, тоже может влиять. Там очень много всего, начиная от антибактериальных средств и заканчивая противовирусными», — уточнила она.
Можно ли восстановить объем потерянных волос, зависит от того, какой тип выпадения произошел, подчеркнула Котова.
«Самое распространенное после коронавируса — диффузное выпадение, когда что-то подействовало на организм и на волосы в целом, после чего спустя какое-то время они начинают покидать волосяной фолликул. В этом случае, как правило, как только заканчивается негативное влияние, волосы начинают самостоятельно восстанавливаться», — сказала трихолог.
Нагайцева добавила, что подобная фаза выпадения волос, как правило, в среднем длится 100-120 дней. «Спасти эти волосы нельзя, никакая терапия не повлияет», — отметила врач.
Второй по распространенности тип — гнездное очаговое выпадение, оно связано с состоянием иммунной системы. «Здесь лечение более длительное — очаги могут либо зарасти самостоятельно, либо не восстановиться. Дело в том, что при сильной перегрузке иммунной системы она начинает воспринимать волосы как чужеродный объект», — указала Котова.
Третий — ишемическое выпадение волос, которое зачастую встречается у пациентов, находившихся в стационаре или столкнулись с ИВЛ.
«То есть нарушено кровообращение в зоне роста волос, и в этом случае, если человек быстро не обратиться к специалисту, то могут быть и необратимые процессы: некроз, рубцевание кожи», — сказала специалист.
При этом у некоторых людей может произойти полное облысение — анагеновое выпадение волос. «Волосы реагируют на какие-либо препараты, как при химиотерапии. Что-то очень токсичное повлияло — и волосы одномоментно выпали. Но тут они восстановятся, когда произойдет полный детокс организма», — подчеркнула эксперт.
«После ковида иногда становится еще чуть больше седых волос, вследствие дефицитов, которые испытывал организм во время заболевания и после», — добавила Нагайцева.
Пациентам стоит обращать внимание на количество волос на расческе, посоветовала трихолог.
«Если по истечении 100 дней волосы не восстановили свой рост, то нужно обратиться к специалисту. Важно сказать, что наша цель при лечении этого постковидного проявления — возобновить рост новых волос. Часто такое бывает, что выпадение интенсивное, а рост замедлен или его вовсе нет. Поэтому здесь мы уже начинаем терапию», — пояснила Нагайцева.
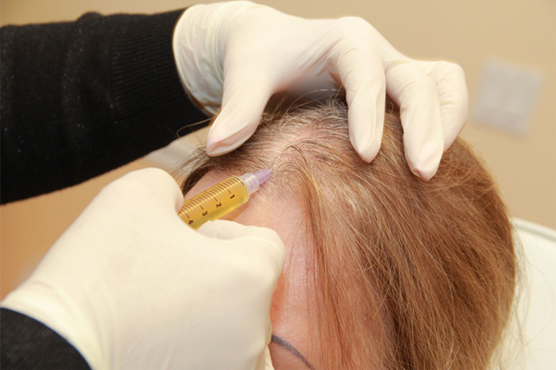
Лечение облысения зависит от того, по какому типу выпадают волосы. Котова отметила, что врач сперва назначает дополнительные анализы, а затем различные стимуляторы роста, мезотерапию, витаминную терапию, плазмотерапию — это способствует улучшению кровотока.
«Также всегда пациентам мы говорим об основных витаминах — им необходимо поддерживать в норме группу B, D, C, цинк», — заключила врач-дерматовенеролог.
Восстановление волос после коронавируса
Восстановление волос после коронавируса — это комплекс мер, направленный на улучшение внешнего вида и здоровья кожи головы, её волосяного покрова, повреждённых вследствие общего негативного влияния Covid-19 на организм. Последствия этого вирусного заболевания затрагивают не только дыхательную, сердечно-сосудистую, нервную систему и психику человека, но и проявляются в виде внезапно возникающей алопеции. Волосы буквально лезут клочьями, вызывая неподдельный ужас у пациентов. Происходит это не сразу после перенесённой острой фазы инфекционной болезни, а спустя 2-3 месяца, когда кажется, что самое страшное позади. Такое состояние волос обратимое, но нужна корректная помощь специалиста.
В Seline работают узкопрофильные специалисты, способные вернуть шевелюре прежний блеск и густоту и избавить пациентов от психологических комплексов, связанных с внезапно возникшим, но стремительным облысением. В некоторых случаях достаточно 1-2 консультаций и назначения наружных дерматокосметических средств, а в более сложных ситуациях может потребоваться местная инъекционная или лазерная терапия в совокупности с приёмом лекарств и БАДов внутрь. Но результаты совместных с трихологом трудов непременно вас порадуют. И вам больше не придётся содрогаться от количества оставленных на подушке, расчёске или в ванной волос, выбирать парики или новые головные уборы, чтобы скрыть от окружающих неприглядную картину.
Каковы масштабы проблемы?
Если вы думаете, что выпадение волос после ковида — это редкая напасть, которая коснулась только вас, то очень ошибаетесь. Практически каждый четвёртый, перенесший коронавирусную инфекцию, страдает диффузной алопецией. Такие неутешительные выводы были сделаны японскими учёными, проводившими исследования летом 2020 года.
К уже известным постковидным симптомам, таким как субфебрильная температура, остаточный кашель, утрата или снижение остроты обоняния, слабость, депрессия, добавился ещё один. По результатам ряда исследований выяснилось, что 24,1 % участников эксперимента жаловались на то, что через 55 дней после попадания вируса в организм волосы начали сильно выпадать. Чаще всего такой симптом проявлялся у женщин. Причём совершенно неважно, как тяжело протекала болезнь. Волосы начинают лезть даже у тех, кто перенёс вирусную инфекцию бессимптомно.
Что собой представляет диффузная алопеция после коронавируса?
Врачи отмечают у мужчин и женщин, успевших переболеть Covid-19, равномерное выпадение волос по всей площади головы. Лысины при этом не появляются, однако густота заметно уменьшается, страдает структура волосяного стержня. Некоторые пациенты отмечают, что волосы буквально сыпятся, другие же говорят, что заметили большее количество выпадающих волос, нежели обычно.
При детальном изучении выясняется, что у пациентов после ковида сбивается естественный цикл жизни волоса. Так, данный вид алопеции (облысения) называется телогеновым. Это означает, что волосы «застывают» в фазе покоя и перестают расти. Они не переходят в следующую фазу цикла. Активность фолликулов снижена или вовсе отсутствует.
Происходит это вследствие негативного влияния вируса SARS-CoV-2 на микроциркуляцию крови. Так, инфекция поражает стенки сосудов, кровообращение нарушается во всех органах и системах. Кожа головы страдает не меньше. Питательных веществ поступает недостаточно, фолликулам нечего «кушать», и они начинают ожидать лучших времён. Через несколько недель такого голода волосы вылезают.
Усугубляют картину и другие негативные процессы, протекающие во время болезни. Большое количество токсинов в организме, недостаток питания вследствие отсутствия аппетита и ограничений врачей, необходимость приёма лекарств, отрицательно сказывающихся на шевелюре, дефицит кислорода и многие другие факторы становятся причиной проблем с волосами.
На данный момент не установлена связь постковидной алопеции с половой принадлежностью пациента, возрастом. Проблема может возникнуть у любого, кто столкнулся с вирусной атакой.
Как именно ковид убивает волосы?
На данный момент нет достаточного объёма информации о механизме нарушения роста волос и их структуры вследствие атаки вируса. Однако у учёных и врачей есть предположения относительно того, почему так происходит:
Такое обилие негативных факторов, влияющих на организм перенесшего коронавирус, не может не отразиться на состоянии кожи, волос и ногтей. И нет ничего удивительного в том, что пациенты, даже получавшие адекватную антикоронавирусную терапию, жалуются на ухудшение эстетики своей шевелюры.
Что делать, если после ковида выпадают волосы?
Прежде всего, необходимо обратиться к врачу-трихологу. Это нужно для того, чтобы выяснить истинную причину облысения и определить тактику лечения. Доктор сможет дать адекватную оценку состояния волос и поставить диагноз только после очного осмотра, сбора анамнеза и получения результатов анализов. Для трихолога информативными являются такие лабораторные тесты, как:
Если лабораторные анализы укажут на отклонения, говорящие о серьёзных нарушениях обмена веществ, патологии крови и пр., трихолог направит пациента на консультацию к другим узким специалистам, например, к эндокринологу, гинекологу, гематологу.
Для постановки диагноза также необходима трихоскопия. Это инструментальный метод исследования, позволяющий проводить компьютерную диагностику состояния кожи головы и волос при помощи оптической системы и программного обеспечения, анализирующего полученные под большим увеличением снимки.
Врач-трихолог, опираясь на собственные знания и опыт, а также результаты обследования, разрабатывает тактику лечения. Как правило, это комплекс мер, включающий медикаментозную терапию, применение космецевтики, коррекцию образа жизни, питания. Доктор может назначить инъекционные методы лечения и физиотерапию. Все методы лечения, применяющиеся при диффузной алопеции, возникшей на фоне перенесённого коронавируса, направлены на улучшение микроциркуляции кожи головы, устранение дефицита микроэлементов и витаминов, стимуляцию роста волос.
Какие виды терапии являются наиболее актуальными и эффективными?
Всё индивидуально, однако наши специалисты рекомендуют лечить постковидную алопецию такими методами:
Выбор метода и средств борьбы с диффузной алопецией, возникшей после ковида, зависит от тяжести исходного состояния, наличия других трихологических проблем и индивидуальной переносимости того или иного препарата. Однако строгое выполнение рекомендаций трихолога Селин в любом случае гарантирует исчезновение таких неприятных симптомов, как поредение волос, зуд и болезненность кожи скальпа.
Восстановление после ковида
Восстановление после Covid-19 — это комплекс мероприятий, позволяющих привести в порядок тело и дух, которые пострадали вследствие инфицирования Covid-19. Проводиться они должны под контролем врача в амбулаторном режиме. Так как коронавирус оставляет свой отпечаток практически на каждом органе, нарушает качество жизни пациента, негативно сказывается на его работоспособности и психоэмоциональном состоянии, то подход к восстановлению после болезни должен быть комплексным, грамотным и персонифицированным. Кроме того, следует запастись терпением. Реабилитация после ковид может занять не один месяц.
Прежняя бодрость, ощущение радости от происходящего вокруг, ясная голова, лёгкое дыхание и другие, казалось бы, обычные вещи обязательно вернуться к каждому переболевшему коронавирусной инфекцией. Доктора Seline Clinic уверены, что дома даже стены лечат. Просто следует как можно раньше начать восстановление. Правильно оценить состояние и подобрать набор диагностических и реабилитационных мероприятий помогут наши специалисты.
Почему всем переболевшим ковидом нужна реабилитация?
Первыми с вирусом встречаются органы дыхания. Слизистая носо- и ротоглотки является входными воротами для инфекции. Желудок и кишечник также одними из первых соприкасаются с SARS-CoV-2, хотя роль в заражении у этих органов незначительная.
Вирион проникает в клетки-мишени, на поверхности которых имеется ангиотензинпревращающий фермент (особый белок). А значит, под «раздачу» попадают такие органы, как лёгкие (сначала страдают альвеолы), сердце, пищевод, почки, мочевой пузырь, центральная нервная система (ЦНС).
В результате пациенты испытывают недостаток кислорода, у них нарушается сердечный ритм, кровообращение, изменяются реологические свойства крови, ухудшается или пропадает обоняние. Слабость, отсутствие аппетита, усталость — симптомы, которые присутствуют практически у каждого больного или переболевшего ковидом.
Пневмонию и другие проявления Covid-19 можно вылечить. Минздрав разрешает выписывать человека из больницы с сатурацией в 90 %. Однако чувствовать он себя может при таких показателях пульсоксиметра плохо. Кроме того, осложнения в виде проблем печенью на фоне применения огромного количества лекарств, интоксикация вследствие борьбы организма с вирусом — всё это вместе с пациентом «отправляется» на домашнее лечение и восстановление.
Вернуться к прежней жизни, поправить своё внутреннее и внешнее состояние помогают рекомендации терапевтов, диетологов-нутрициологов, других узких специалистов.
Кому обязательно нужны реабилитационные мероприятия?
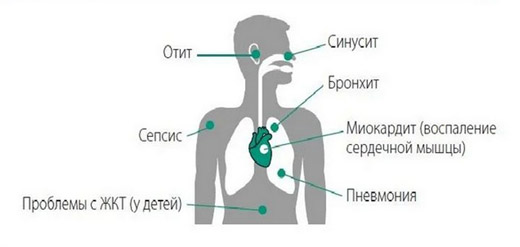
Фиброз лёгких, хроническая усталость, энцефалопатия, инсульт, инфаркт, миокардит, тромбоз, эмболия, гепатит, почечная недостаточность, цистит — это далеко не полный перечень последствий ковида. Даже крепкие и ранее здоровые люди жалуются на одышку, сильную слабость, нарушения ритма сердца, боли неврологического характера. А у 90 % переболевших Ковид-19 наблюдается уменьшение объёма лёгких. Им всем нужна поддерживающая терапия, диета, медицинские и косметологические процедуры. При этом кому-то достаточно немного поберечь себя, чтобы восстановиться. Другим же нужна длительная серьёзная реабилитация.
Особого внимания заслуживают переболевшие ковидом люди со следующими анамнестическими данными:
Таким пациентам требуется реабилитация ещё во время пребывания в больнице, на стадии стабилизации состояния.
Какова цель программы восстановления после Covid-19?
Основная задача реабилитации после перенесённого ковида заключается в возврате пациента к нормальной жизни. Несколько посещений клиники для контроля функций важнейших органов и систем, лечебных и косметологических процедур, а также домашнее восстановление, согласно рекомендациям врача, позволят за 1-6 месяцев достичь следующих целей:
Грамотная реабилитация позволяет не только не допустить инвалидизации, но и вернуть пациента в доковидное состояние.
Нужна ли диагностика организма переболевшим Ковид-19?
Следует обязательно посетить терапевта. Он сможет адекватно оценить масштаб «потерь», выявить слабые места, подобрать терапию и увидеть результат в динамике. Для того чтобы понять, какие органы и насколько пострадали, пациенту, переболевшему ковидом, предлагается сдать несколько лабораторных и инструментальных тестов:
Конечно, далеко не всем даже долго болевшим требуется пройти вышеуказанные исследования в полном объёме. Объём диагностических тестов определяется жалобами пациента, данными анамнеза, объективной информацией, полученной доктором во время осмотра.
Терапевт также может назначить консультацию кардиолога, невролога, пульмонолога, эндокринолога, офтальмолога и других узкопрофильных врачей, если пациент требует специализированной помощи. Кроме того, многим переболевшим Covid-19 нужна помощь экспертов красоты (косметологов и трихологов) и психолога/психиатра.
Диагностику рационально проводить перед началом реабилитации и по окончании комплекса терапевтических мероприятий. В нашей клинике для этого есть как специалисты, так и технические возможности.
Какие лекарства помогают восстановиться?
При наличии показаний в период реабилитации могут быть назначены капельницы. В рамках нашей программы восстановления после ковида каждый нуждающийся пациент может пройти курс инфузионной терапии (5 сеансов) в амбулаторном режиме или на дому (есть у нас и такая услуга). Кроме того, лечить последствия коронавирусной инфекции иногда приходится при помощи пероральных средств. Пациенту назначаются различные таблетки, капсулы, порошки.
Наиболее часто используются препараты из следующих фармакотерапевтических групп:
При остаточном кашле могут также назначить муколитики в таблетированной или жидкой форме для приёма внутрь, при проблемах с сердцем и снижении работоспособности показаны препараты Мельдония, Панангин.
На всякий случай, при отсутствии показаний лекарственные средства в период восстановления использовать нельзя. Это лишняя нагрузка на организм и высокий риск возникновения побочных, токсических эффектов.
Как помогает физиотерапия во время реабилитации?
Физиотерапевтические методы отличаются безопасностью, универсальностью, а главное — доказанной эффективностью. Посредством влияния различных физических сил, явлений на организм переболевшего ковидом стимулируются естественные регенеративные процессы, активируются различные звенья иммунной системы, усиливается дренажная функция, ускоряются обменные процессы, утихает воспаление.
Восстановить здоровье после коронавируса помогает:
Так как чаще всего вирус лёгкие, большое значение в восстановлении играет дыхательная гимнастика. Она позволяет увеличить объём органа, устранить одышку, гипоксию. Порой достаточно курса 5-15-минутных занятий 3-4 раза в день для тренировки диафрагмы, улучшения работы дыхательной мускулатуры, мобилизации секрета лёгких.
Может ли массаж принести весомую пользу в период реабилитации?
Мануальные техники помогают ничуть не хуже аппаратных процедур. А если всё это ещё грамотно совмещать, то восстановление пройдёт быстрее и эффективнее. Массаж способствует отхождению скопившейся мокроты, насыщает ткани кислородом и другими питательными веществами за счёт улучшения кровоснабжения, предотвращает застойные явления и борется с ними, расслабляет, улучшает настроение и сон. Потребуется не менее 5 сеансов для получения результата. Массажу подлежит грудная клетка, спина, конечности, голова.
Как улучшить состояние при помощи кислорода?
Оксигенотерапия после ковида — то, что доктор прописал, как говорится. Это процедура, во время которой человек получает дополнительную порцию кислорода (не из воздуха). В домашних условиях наиболее простой и безопасный способ провести оксигенотерапию — купить баллончик с кислородом. Однако всем подряд такой метод лечения не назначается. Для использования кислорода вне больницы нужны веские показания.
Какая пища будет способствовать восстановлению?
В период болезни пациент теряет много жидкости и недополучает питательные вещества. Поэтому в период реабилитации важно уделять внимание тому, что вы едите и пьёте и в каких количествах.
Жидкости рекомендуется выпивать не менее 3 литров в день (каждые 15 минут 30 мл). Количество приёмов пищи должно также увеличиться (до 6 раз в день).
Записаться к специалисту
Что делать, если стали выпадать волосы?
Волосы после перенесённого ковида начинают лезть клочьями, их густота уменьшается, они перестают расти. Чтобы предотвратить и вылечить такое последствие коронавируса, необходимо посетить врача-трихолога. Он при помощи трихоскопа изучит состояние волоса, кожи головы и сделает назначение. В некоторых случаях достаточно применения витаминно-минерального комплекса и дерматокосметики. В других же эффект даст плазмотерапия. Любое лечение будет направлено на нормализацию жизненного цикла волоса, перевод его из фазы телогена в растущую.
Наша клиника готова оказать всестороннюю помощь пациентам, переболевшим Ковид-19. Специалистами Селин разработана программа восстановления, в штате имеются наиболее востребованные врачи, приобретена современная техника для проведения диагностики и физиопроцедур, а также качественные препараты для медикаментозной терапии.
Слабость после коронавируса
Влияние новой коронавирусной инфекции SARS-CoV-2 и ее штаммов на разные системы организма человека, а также более отдаленные последствия заболевания изучены мало. Тем не менее, больше половины выздоровевших пациентов отмечают признаки астении, физическую слабость, апатию, снижение когнитивных функций после коронавируса.
Особенно чувствительны к последствиям инфекции люди преклонного возраста — многочисленные исследования международной базы PubMed и российской elibrary отмечают проблему реабилитации пожилых людей, в большей степени подверженных как осложнениям, так и депрессии.
Почему возникает усталость после коронавируса — причем как во время, так и после болезни? Как долго будет длиться восстановление? Что можно предпринять, чтобы избавиться от слабости, вызванной атакой COVID-19? Разберем в этой статье.
Почему после коронавируса люди чувствуют слабость?
Под «слабостью» обычно понимается снижение мышечной силы, выносливости, быстрая утомляемость во время нагрузок. Однако после коронавируса у больных наблюдаются проблемы с памятью и концентрацией внимания, депрессивные и тревожные расстройства — когнитивно-психические нарушения разного порядка, за которыми могут стоять повреждения нервных волокон и энцефалопатия. Энцефалопатия может быть вызвана гибелью клеток головного мозга из-за нехватки кислорода, из-за недостаточного насыщения им эритроцитов и недостаточного поступления крови с питательными веществами.
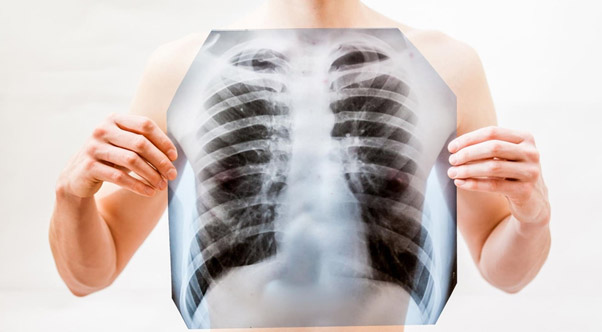
Дело в том, что новая коронавирусная инфекция способна вызывать развитие вирусной пневмонии с поражением легких, которое приводит к снижению содержания кислорода в крови. Объем легочной ткани, утратившей свои функции, вычисляется на КТ врачом-рентгенологом в процентах.
Первой мишенью для инфекции становится легочная паренхима, поскольку она содержит белковый рецептор ACE2, к которому прикрепляется вирус. Организм человека начинает бороться с инфекцией, мобилизуя все ресурсы. Пациент испытывает слабость — его изнуряет высокая температура, которая «скачет» и держится непривычно долго по сравнению с гриппом, бронхитом или другим ОРЗ.
Если защитных сил организма человека недостаточно или, напротив, иммунитет слишком агрессивно реагирует на инфекцию (см. цитокиновый шторм), происходит повреждение легочных альвеол (воздушных камер), и они заполняются жидким содержимым — экссудатом. Чем больше процент поражения легких, тем меньше кислорода будет поступать к внутренним органам, в частности к сердцу и головному мозгу.
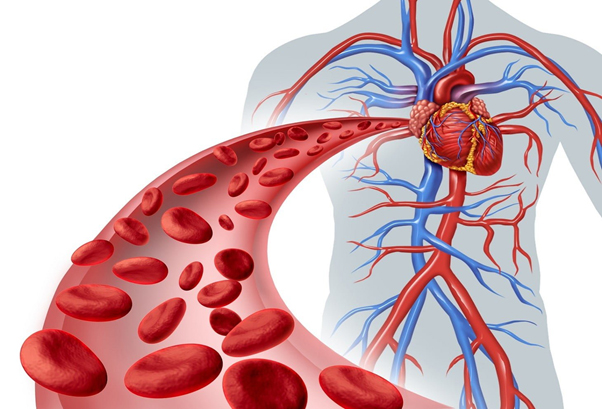
Помимо легких коронавирусная инфекция воздействует на кровообращение — кровь становится более вязкой, медленнее проходит по артериям и венам, что повышает риск тромбообразования и приводит к снижению физических функций.
Активно ведутся исследования о влиянии вируса COVID-19 на другие органы и системы организма человека, в частности ЦНС. Некоторые исследователи выдвигают гипотезу, что SARS-CoV-2 обладает непосредственно нейроинвазивным потенциалом, то есть может привести к воспалению или повреждению структур головного мозга. В качестве аргумента приводятся случаи энцефалита и синдрома Гийена-Барре, зарегистрированные у пациентов с новой коронавирусной инфекцией. Предполагается, что в головной мозг инфекция может проникнуть через терминальный нерв, который тоже содержит рецепторы ACE2 и расположен близко к обонятельному эпителию носа (поэтому при коронавирусе пропадает обоняние).
Мышечная слабость, утрата чувствительности, специфические болевые синдромы являются наиболее характерными признаками повреждения нервных волокон и органов ЦНС.
Даже если осложнений на легкие, сердечно-сосудистую систему и ЦНС нет, организм человека, переболевшего коронавирусом, истощен длительной борьбой с инфекцией, вынужденной гиподинамией, психологическими переживаниями (стресс, тревога, социальная изоляция). При коронавирусе ни одно противовирусное лекарство не дает желаемый терапевтический эффект в короткие сроки, из-за чего пациент еще больше и острее переживает болезненное состояние.
Причины слабости и сонливости после коронавируса могут быть обусловлены:
1. Вирусным поражением легких с вытекающей гипоксемией. На восстановление дыхательного органа требуется время — около месяца при неосложненной внебольничной пневмонии. Переболевший коронавирусом пациент может не подозревать о воспалении легких, поскольку заболевание часто проходит бессимптомно, либо с неявно выраженными кашлем, одышкой, дискомфортом в груди. Тяжесть заболевания и сроки восстановления определяются врачом после анализа КТ-картины.
Иногда в поврежденных вирусом легких формируются спайки — пневмофиброз. Получается, что воздушные альвеолярные пузырьки изнутри «зарастают» соединительной тканью, а функциональных участков легких, задействованных в дыхании и снабжении крови кислородом становится меньше. Фиброз легких при коронавирусе может носить необратимый характер — в таком случае пациент может до конца жизни испытывать дефицит кислорода, утомляемость, одышку при физических нагрузках (вплоть до их непереносимости). Лечить фиброзные спайки (рубцы) трудно, но своевременная консервативная терапия дает положительные результаты.
Заподозрить поражение легких можно, если наряду со слабостью при коронавирусе наблюдались: кашель, одышка, локализованные боли и дискомфорт в грудной клетке (в т.ч. и со стороны позвоночника). Также можно ориентироваться на изменение частоты вдохов и выдохов, времени, в течение которого пациент может задержать дыхание. Если частота вдохов и выдохов увеличилась, а задержать дыхание стало труднее и возникает непривычно быстрая для вас необходимость во вдохе, рекомендуется сделать компьютерную томографию легких, чтобы исключить осложнения.
Таким образом, слабость после коронавируса с сопутствующими головными болями, сонливостью, заторможенностью речи и мышления, повышением артериального давления может возникать из-за нехватки кислорода в связи с поражением легких.
2. Повреждением нервных волокон и органов ЦНС.Даже если не принимать во внимание гипотезу о прямом поражении вирусом структур головного мозга и нейронов, необходимо иметь в виду, что у некоторых пациентов во время болезни развивается цитокиновый шторм — агрессивный, избыточный ответ иммунной системы, который убивает не только чужеродные вирионы SARS-CoV-2, но и собственные клетки, в частности, клетки периферической нервной системы. Это проявляется в мышечной слабости, неврологической симптоматике (невралгии, иррадиирующих болях), когнитивных нарушениях.
3. Нарушением кровообращения и сердечно-сосудистыми осложнениями.К утомляемости приводит замедление тока крови из-за ее сгущения. В результате сердце вынуждено брать на себя дополнительную нагрузку, при этом орган может не получать достаточное количество кислорода и питательных веществ, как и головной мозг при гипоксемии. Особенно тяжелыми такие сбои в работе организма будут для людей с уже имеющимися в анамнезе сердечно-сосудистыми заболеваниями.
4. Дефицит витаминов, микроэлементов, антиоксидантов.Все ресурсы уходят на борьбу с вирусом и регенерацию.
5. Психологическое истощение. Тяжелое и потенциально опасное для жизни заболевание человек переживает особенным образом. Слабость возникает из-за апатии, депрессии, тревожных расстройств, нарушения сна, длительной социальной изоляции. Однако следует отметить, что психологическое истощение после коронавируса в большей степени обусловлено физиологическими причинами: длительной и непривычно агрессивной вирусной нагрузкой (по аналогии со стойким болевым синдромом, который не снять), дефицитом витаминов, гиподинамией, повышенным уровнем С-реактивного белка, повреждением клеток ЦНС.
Сколько длится слабость после коронавируса?
Тяжесть последствий перенесенной вирусной инфекции и время, необходимое на реабилитацию, коррелируют с возрастом, исходным состоянием здоровья пациента (хронические заболевания в анамнезе, физические нагрузки, индивидуальные особенности организма, иммунитет), с качеством его жизни и степенью перенесенной вирусной пневмонии.
Серьезному астеническому синдрому после коронавируса, вызванному как правило сразу несколькими причинами, в наибольшей степени подвержены больные, которые перенесли ИВЛ, переболели пневмонией КТ-3 и КТ-4 с обширным поражением легких или столкнулись с потенциально летальными осложнениями, такими как острый респираторный дистресс-синдром, мощный цитокиновый шторм, инфаркт или инсульт.
Возвращение к привычной жизни и первичная реабилитация у таких пациентов займет более месяца. Если слабость и утомляемость не проходят в течение 3–6 месяцев, следует обратиться к профильному медицинскому специалисту (терапевту, пульмонологу, кардиологу, психотерапевту или др.).
Пациентам, переболевшим инфекцией в сравнительно легкой форме, достаточно 1-2 месяца, чтобы избавиться от слабости после коронавируса и восстановить жизненный тонус.
Срок восстановления зависит от индивидуальных особенностей организма человека, клинической картины, предпринимаемых мер.
Если пациентам из первой группы медицинская помощь необходима, то пациентам из второй группы она требуется не всегда, поскольку избавиться от слабости после коронавируса они могут самостоятельно, подняв жизненный тонус и укрепив организм, следуя универсальным рекомендациям.
Что делать для восстановления сил после коронавируса?
Необходимо выяснить причину, по которой переболевший пациент испытывает слабость и повышенную утомляемость без явной положительной динамики — это могут быть как обыкновенная длительная гиподинамия в условиях изоляции (привычка к постельному режиму), так и заболевания внутренних органов без явно выраженной симптоматики. Если в результате диагностики выявлены последние, необходимо обратиться к врачу профильной специализации, который назначит терапию.
Пациентам, которые перенесли вирусную пневмонию с поражением легких, необходимо восстановить прежнюю емкость легких — рекомендуется делать дыхательную гимнастику (см. например, комплекс упражнений Стрельниковой), гулять на свежем воздухе, заниматься умеренными физическими нагрузками (йога, велопрогулки).
Рацион пациента после пневмонии должен быть насыщен антиоксидантами и витаминами. Купание в бассейне, водоеме с холодной водой и баня (сауна) запрещены. Пребывание на солнце поможет поднять уровень важного витамина D. Рекомендуется отдых в санатории.
Употребление алкоголя и курение для пациента с признаками вирусной пневмонии (даже при условии, что в организме уже нет вируса) существенно тормозит восстановительные процессы, подавляет иммунитет и может привести к развитию осложнений, таких как пневмофиброз.
Текст подготовил
Котов Максим Анатольевич, главный врач центра КТ «Ами», кандидат медицинских наук, доцент. Стаж 19 лет
Если вы оставили ее с 8:00 до 22:00, мы перезвоним вам для уточнения деталей в течение 15 минут.
Если вы оставили заявку после 22:00, мы перезвоним вам после 8:00.