Как вылечить кисту в пятке
Гигрома стопы: лечение и удаление
Гигрома стопы преимущественно образуется в области голеностопного сустава или на внешней стороне фаланг. Само по себе образование безопасно, не дает серьезных осложнений. Однако крупная гигрома мешает ношению обуви и нормальной ходьбе, сдавливает нервы и сосуды, давая неврологическую симптоматику.
Гигрома на ноге имеет несколько синонимов: узелок, ганглий, опухоль. Необходимо четко понимать, что это доброкачественное образование, которое никогда не перерастает в злокачественную опухоль. Чаще в данной области формируются единичные узелки, содержащие жидкий секрет.
Капсула гигромы стопы имеет плотную эластичную стенку, спаяна с окружающими тканям, однако кожа свободно смещается над узелком. В результате различных провоцирующих факторов происходит метаплазия суставной капсулы и формируется гигрома, наполненная жидким секретом.
Предрасполагающие факторы развития гигромы на ноге:
Растет гигрома стопы довольно медленно и длительное время не приносит дискомфорта. Постепенно с ростом узелка появляется дискомфорт при ходьбе после длительной нагрузки, затем боль сохраняется и в покое. Могут появляться парестезии в ноге и похолодание стоп.
Лечение гигромы стопы
Гигрома стопы лечится хирургом, ортопедом или травматологом. При незначительных, маленьких узелках пациента динамически наблюдают, проводя консервативную терапию. Для этого назначают различные аппликации, ультразвуковое лечение, электрофорез. Проводят пункции с аспирацией секрета и инъекциями кортикостероидов. При необходимости в сустав вводят антибактериальные препараты.
Голеностопный сустав и стопу рекомендуют разгружать, поэтому на время проводят иммобилизацию конечности, подбирают ортопедическую обувь. Консервативная терапия эффективна на ранних стадиях, однако статистика показывает, что частота рецидивов при данном лечении огромна. Именно поэтому врачи рекомендуют хирургическое лечение гигромы стопы.
Удаление гигромы на ноге
Показания к удалению гигромы на ноге:
Современная медицина предлагает малоинвазивные методики, которые дают хороший и стойкий результат, без рецидивов (вероятность развития рецидива составляет 5 %). Эндоскопические методики имеют ряд преимуществ:
Удаляется гигрома в амбулаторных условиях, вмешательство не требует общего наркоза. Особенность анатомического строения стопы требует высокой квалификации хирурга. Малоинвазивные операции проводятся в условиях хорошо оснащенной операционной под контролем высокоточного оборудования.
Сама по себе гигрома не опасна, однако может происходить повреждение стенки узелка и истечение секрета. Раньше использовался подобный метод лечения — раздавливание гигромы, но клиническая практика доказала, что впоследствии на месте одного узелка появляются несколько.
Также может развиться воспалительный процесс в гигроме, присоединиться нагноение и инфекция. Именно поэтому лечение должен осуществлять грамотный хирург, который примет решение относительно оперативного вмешательства, его вида, объема.
Почему Вам стоит прийти именно к нам?
Лечение ахиллобурсита (ахиллодинии)
Ахиллобурсит – один из видов бурсита. Представляет собой воспаление выстилающей суставной сумки (синовиальной капсулы), которая находится в месте крепления ахиллова сухожилия к пяточной кости, окружая последнее. В вышеуказанном сегменте имеются две такие сумки, служащие амортизаторами во время ходьбы, бега и вообще при движении. При наличии воспалительного процесса в выстилающих суставных сумках начинает выделяться излишняя жидкость (экссудат), что характеризуется появлением заметного образования в области пятки и приводит к атрофии и утолщению стенок суставной сумки, а также уплотнению и огрублению окружающих тканей. Это, в свою очередь, приводит к нарушению и ограничению двигательной функции сустава и появлению болевых ощущений в поражённой зоне. Течение заболевания может быть острого, подострого, хронического, а также рецидивирующего характера.
Группа риска
Возникновению ахиллобурсита могут подвергаться абсолютно любые группы лиц, профессия которых связана с длительной ходьбой или стоянием на ногах, подъемами тяжестей поскольку основным фактором, приводящим к развитию болезни, являются длительные физические нагрузки на пяточную область – такие, как ходьба, бег, а также нагрузки, возникающие по причине избыточного веса или продолжительного воздействия механических раздражителей – например, тесной или жёсткой обуви. Суставы не успевают восстанавливаться после полученных нагрузок, и это может стать причиной развития воспаления. Также причиной его может быть обыкновенное растяжение связок. У женщин возникает, как правило, в связи с ношением слишком тесной обуви или обуви на каблуке. У мужчин оно может возникнуть вследствие длительных и избыточных физических нагрузок при занятиях спортом.
В группу риска входят также люди старшей возрастной группы, так как в преклонном возрасте появление патологии происходит из-за утраты прочности и возрастных изменений в структуре сухожилий, вследствие чего в пяточной области начинается образование рубцовой ткани.
Причины возникновения аххилобурсита:
Классификация ахиллобурсита (по нескольким параметрам)
Симптомы и признаки
При наличии уже развившегося воспалительного процесса в синовиальной сумке пятки больной испытывает выраженную боль в поражённом участке при ходьбе или беге, также возникают покраснение и отёк в голеностопном суставе. В случае занесения инфекции, при котором происходит нагноение, могут развиться тяжёлые осложнения – такие как гнойный бурсит, флегмона и даже сепсис.
Диагностика
Диагностирование ахиллобурсита осуществляется поэтапно. Назначаются следующие анализы:
С целью окончательного уточнения диагноза могут быть дополнительно назначены следующие инструментальные методы исследования:
Лечение
Терапию ахиллобурсита (особенно инфекционного или посттравматического) необходимо начинать как можно раньше, чтобы предотвратить развитие серьёзных осложнений и переход процесса в затяжную, хронически рецидивирующую форму.
В первые дни заболевания необходимо ограничение двигательной активности. С этой целью рекомендуем использовать специальные лангеты и фиксирующие повязки, в некоторых случаях показан постельный режим.
Также показаны обезболивающие и противовоспалительные препараты (анальгетики, антибактериальные средства, НПВП, а также компрессы с димексидом).
С целью восстановления хрящевых и костных структур проводится внутрисуставное введение препаратов гиалуроновой кислоты, наиболее эффективен при данной патологии препарат OST TENDON т.к. он блокирует болевые рецепторы, тормозит медиаторы воспаления и выполняет роль транспортной среды с высоким содержанием питательных веществ.
В некоторых случаях показано проведение пункции синовиальной сумки с аспирацией содержимого и введением в неё лекарственных препаратов (кортикостероидов, антибиотиков и др.). При наличии гнойного содержимого пациенту проводится дренирование синовиальной сумки сустава на фоне интенсивного антибактериального лечения.
Физиотерапевтическое лечение: лазеротерапия, ультразвук с гидрокортизоном и УВТ. Ударно-волновая терапия – на сегодняшний день наиболее эффективный способ лечения ахиллобурсита. УВТ восстанавливает клеточную структуру, уменьшает боли, разрушает кальцинаты, улучшает метаболизм и микроциркуляцию, рассасывает фиброзы и стимулирует выработку коллагена. Она практически не имеет побочных действий и противопоказаний. Волна проникает в ткани и устраняет признаки воспаления, не нарушая функций сустава. Количество сеансов волновой терапии определяется стадией патологии. Перерыв между процедурами составляет 3 – 6 дней. УВТ представляет собой хорошую альтернативу хирургическому вмешательству.
Также при лечении болезни применяются:
Если медикаментозный метод и физиопроцедуры не дают положительного результата, т.е. а воспалительный процесс не купируется, то показано оперативное вмешательство.
После завершения лечения пациентам рекомендуется время от времени посещать соответствующего специалиста с целью проведения осмотра и необходимых профилактических мероприятий, для предотвращения повторного развития болезни, особенно – в случаях рецидивирующей формы его течения.
Лечение пяточной шпоры
Что же такое пяточные шпоры и откуда они берутся?
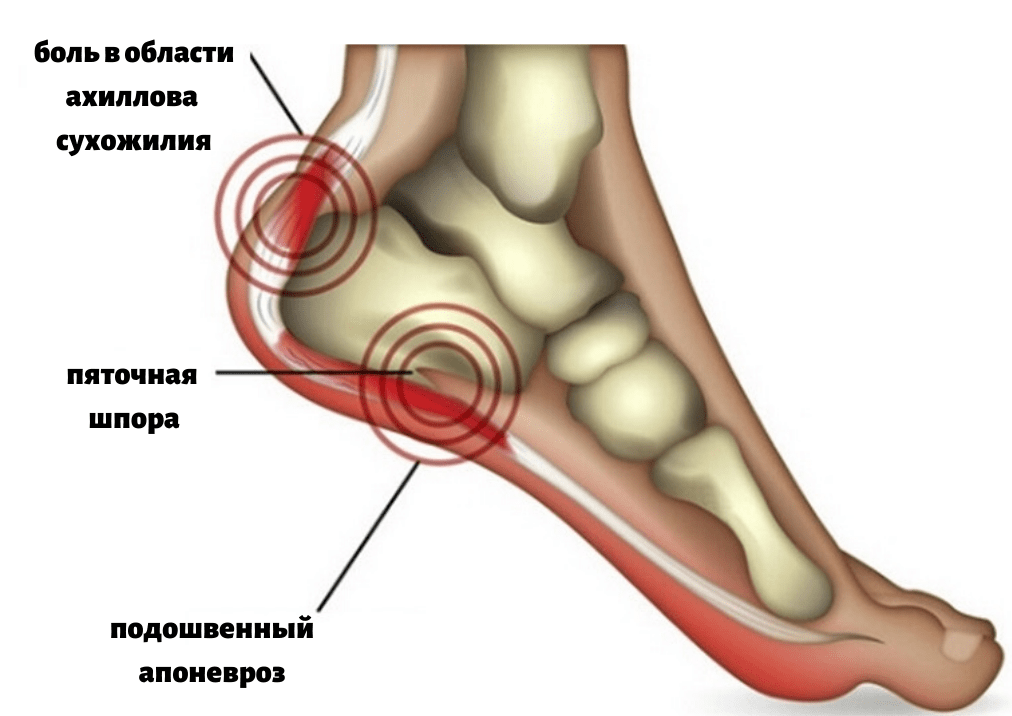
В результате различных процессов (избыточный вес, травма и др.) в данной области возникает хроническая травматизация сухожилия с образованием микронадрывов и постепенное развитие воспалительного процесса. Как компенсаторная реакция на травму и воспалительный процесс начинает образовываться костный вырост, он принимает форму шипа и, передавливая мягкие ткани подошвы стопы, вызывает характерные сильные боли в пяточной области. Самым значимым симптомом пяточной шпоры является сильная боль при ходьбе, особенно в самом начале ходьбы (так называемая, стартовая боль), при вставании со стула, с постели.
Основные причины образования пяточных шпор:
Проявления заболевания
Боли, возникающие при опоре на больную пятку, развиваются постепенно с ростом самой шпоры, характеризуются как жгучие или острые, с ощущением «гвоздя в пятке». Они могут локализоваться на внутренней поверхности больной пятки и переходить на всю стопу. При осмотре пяточной области нет никаких видимых изменений, редко отмечается отечность, болезненность определяется при надавливании на пятку. Интересно, что интенсивность боли не зависит от размера шпоры, что обусловлено, прежде всего, не наличием самой шпоры, а воспалительными изменениями в мягких тканях пятки. Диагноз пяточной шпоры подтверждается рентгенографией.
Основные принципы лечения пяточных шпор
1. Вначале необходимо выяснить причину развития воспалительного процесса в области подошвы и постараться максимально устранить ее. Т.е. выяснить, какой патологический процесс мог привести к избыточной травматизации фасции и возникновению воспаления. С этой же целью следует нормализовать вес, если он избыточный, дозировать физические нагрузки и ношение тяжестей, подобрать удобную, правильную обувь для занятий спортом и для повседневной носки. Снять и отложить в сторону неудобную обувь. На время экспресс-лечения следует ограничить нагрузку на ноги — сократить ходьбу и тем более бег или переноску тяжести насколько это возможно. Лучше носить удобные легкие кроссовки с хорошим супинатором.
2. Необходимо максимально возможное обеспечение физической разгрузки болезненной области, для чего рекомендуется подбор индивидуальных ортопедических стелек с выкладкой внутреннего и наружного продольного сводов, углублением и мягкой прокладкой под пяткой, а также временное ношение подпяточника с углублением или отверстием в центре. Как временную меру при лечении пяточной шпоры можно рекомендовать ношение обуви без задника;
3. Консервативное лечение направленно на ликвидацию воспалительного процесса и включает местное применение нестероидных противовоспалительных препаратов (гели и мази), обладающих противовоспалительным и рассасывающим эффектом. Но эти методы, как правило, приносят лишь только временный эффект, их обязательно нужно сочетать в комплексе с другими методами.
4. Наружное применение мазей при пяточной шпоре лучше сочетать с массажем стоп. Массаж при пяточной шпоре удобно делать самостоятельно.
5. В комплекс лечения пяточной шпоры включают теплые ванны с морской солью, содой. Ванночки необходимо делать перед применением мазей и массажа.
6. Определенные упражнения лечебной гимнастики с проведением массажа мышц стопы и голени — рекомендуются для улучшения кровоснабжения тканей стопы, с этой же целью можно проводить тепловые процедуры парафино- или озокеритотерапии.
7. В некоторых случаях (если развитие пяточной шпоры происходит на фоне артроза) в комплексной терапии рекомендуют прием хондропротекторов с анальгетическим и противовоспалительным эффектом, что останавливает прогрессивный воспалительный процесс, но эффект от внутреннего применения препаратов развивается только через 6 недель от начала лечения и сохраняется в течение 2–3 мес. после его отмены.
8. Методы медикаментозного лечения пяточной шпоры.
Официальная медицина на сегодняшний день разработала большое количество схем фармакологической терапии данного заболевания. Среди препаратов, применяемых для лечения пяточной шпоры: нестероидные противовоспалительные средства, гели, мази, кремы и пластыри для лечения пяточной шпоры местного применения, обладающие рассасывающим и противовоспалительным эффектом.
При малой эффективности консервативного лечения выполняются лекарственная блокада пяточной шпоры — обкалывание болезненного места шприцом с лекарственным веществом. Например, стойким эффектом обладает однократное местное введение дипроспана.
Препараты, применяемые с этой целью, оказывают выраженный местный противовоспалительный эффект, что быстро подавляет воспалительный процесс и снижает болевой синдром.
Данная процедура требует знаний и большого опыта, поэтому проводить ее может только квалифицированный специалист. Однако при частом использовании метода возможно разрушение связки или фасции.
9. К хирургическому лечению прибегают крайне редко, так как встречается много недостатков при данной методике. При проведении операции удаляют пяточную шпору. После чего конечность фиксируют гипсовой повязкой примерно на один месяц.
После снятия гипса назначают ортопедические стельки и проводят курсы восстановительного лечения. Помните, что в большинстве случаев пяточные шпоры вполне поддаются терапии и без операций.
10. Любой метод лечения необходимо сочетать с физиотерапевтическими воздействиями.
Ударно-волновая терапия пяточной шпоры
Является наиболее эффективным методом: терапия воздействует непосредственно на костные разрастания и способствует их уменьшению или даже рассасыванию. Ударно-волновая терапия — относительно новый метод лечения.
В нашей стране данная процедура начала практиковаться не очень давно, но первые результаты уже обнадеживают.
Имеющийся опыт позволяет утверждать, что при использовании данного метода лечения эффективность лечения пяточной шпоры очень высока. Метод основан на воздействии импульсов ударных волн определенной частоты. Эффект ударной волны разрыхляет отложения кальция в пяточной шпоре.
Это позволяет в дальнейшем вымывать разрыхленные отложения из организма с кровотоком. Пораженная связка избавляется таким образом от накопленных солей кальция.
Кроме того, при этом активизируются процессы регенерации тканей, уменьшаются отечность и воспалительные явления. С каждой проведенной процедурой болевой синдром становится все меньше и, как правило, значительно уменьшается или исчезает к концу лечения.
Пораженный участок во многом восстанавливает свою естественную структуру и возвращает себе способность переносить каждодневные нагрузки, не вызывая болезненных ощущений.
На начальных стадиях заболевания лечение требует небольшого количества процедур от 3 до 5 на курс, а при большой длительности процесса длительность лечения до 5-10 процедур на курс. Между сеансами обязателен перерыв 5-7 дней.
Продолжительность одного сеанса составляет 15-20 минут на одно поле. На кожу пятки наносят специальный гель, воздействие осуществляется с помощью излучателя.
Существуют противопоказаниями к лечению пяточной шпоры: нарушения свертываемости крови и тромбофлебит, злокачественные новообразования, беременность.
Нежелательно проведение процедур ударно-волновой терапии в течение месяца после введения в область пятки гормональных противовоспалительных препаратов.
Лучевая терапия (рентгенотерапия) пяточной шпоры
Использование рентгеновского излучения в лечении пяточной шпоры показывает весьма эффективные результаты. Метод заключается в том, что на область пятки направляются четко сфокусированные рентгеновские лучи, несущие пониженную дозу радиации.
Они вызывают блокирование нервных окончаний, и пациент перестает испытывать болевые ощущения.
Курс лечения чаще всего состоит из десяти сеансов, каждый из которых имеет продолжительность в 10 минут.
Рентгенотерапия в лечении пяточной шпоры обладает следующими преимуществами: полная безболезненность процедуры, высокая эффективность, минимум противопоказаний, воздействие излучения только на пяточную шпору, противоаллергическое и противовоспалительное действие, возможность амбулаторного лечения.
Противопоказанием к использованию данного метода является только беременность.
При применении рентгенотерапии сама шпора не исчезает, блокируются только болевые ощущения, исходящие от нее. Поэтому после проведения курса рентгенотерапии необходимо обязательной позаботиться о разгрузке стопы.
Лазерное лечение пяточной шпоры
В настоящее время низкоинтенсивная лазерная терапия — популярный и достаточно широко используемый метод лечения данного заболевания. Лазерная терапия воздействует на мягкие ткани, находящиеся вокруг шпоры.
Сфокусированное излучение вызывает увеличение кровообращения в области воспаления, что способствует уменьшению болей.
Среди пациентов бытует мнение о том, что лазерная терапия способна устранять саму пяточную шпору. Однако это является заблуждением. Проникая в ткани стопы, низкоинтенсивный лазерный луч на сам костный нарост не оказывает практически никакого действия.
Его эффект проявляется только на мягких тканях. А значит, после проведения курсов лазерной терапии также необходимо применять все методы, направленные на профилактику данного заболевания.
УВЧ-СВЧ-терапия
Этот метод заключается в применении переменного электромагнитного поля ультравысокой и сверхвысокой частоты. Влияние этих токов приводит к расширению капилляров в мягких тканях и к значительному усилению кровообращения. При этом уменьшается болевой синдром и воспаление.
Длительность одного сеанса составляет 10-15 минут. Для лечения пяточной шпоры требуется около 10-12 сеансов терапии.
Чаще врачи назначают пациентам переменное магнитное поле. Образуются слабые токи в крови и лимфе, которые влияют на метаболизм, а также на структуру воды и белков. Повышается сосудистая и кожная проницаемость, рассасываются отеки, уменьшается воспаление.
Данная методика позволяет достичь те же результаты, что и УВЧ-терапия.
Лечить шпоры на пятке можно и с помощью электрофореза или СМТ-ДДТ-фореза
Электрический ток повышает ионную активность в проводящих тканях, при этом увеличивается синтез многих биологически активных веществ. Лечебное действие обусловлено поступлением ионов лекарственных веществ (именно в ионной форме вещества наиболее активны), а также формированием кожного депо, из которого ионы постепенно поступают в ткани в последующие дни.
При электрофорезе используют специальные прокладки, пропитанные лекарством. Прокладки располагают между кожей пятки и пластинами электродов. Для лечения пяточной шпоры используют йодистый калий, гидрокортизон, новокаин и прочие препараты.
Эффективность таких методов физиолечения, как ультразвука и фонофореза (сочетанное применение ультразвука и лекарственного препарата) при пяточных шпорах составляет более 30%.
Основной эффект физиотерапии ультразвуком при лечении пяточной шпоры заключается в устранении воспалительного процесса, учитывая, что лучше всего ультразвук поглощается костной тканью.
При этом не следует бояться, что ультразвуковое лечение будет влиять на здоровую костную ткань пятки. Проведенные исследования низкочастотным ультразвуком показали, что разрушений костных тканей не вызывалось, но локальное применение ультразвуковых волн на область шпоры способствовало снижению содержания в ней кальция с замещением волокнистой соединительной тканью.
Также ультразвук оказывает рассасывающее и спазмолитическое действие, улучшая процессы локальной микроциркуляции.
Эффект от ультразвукового лечения усиливается сочетанным применением противовоспалительных мазевых препаратов. Озвучивание низкочастотным ультразвуком повышает проницаемость клеточных мембран, улучшает проницаемость и введение лекарственных веществ.
Наиболее часто применяют гидрокортизоновую мазь. Фонофорез способствует более глубокому проникновению лекарственного вещества в пораженную область, нежели применять мазь как самостоятельное средство лечения.
Метод фонофореза основан на свойстве ультразвука изменять проницаемость кожных покровов, в связи с чем лекарства, нанесенные на кожу, всасываются более активно.
Продолжительность самой процедуры — до 10 минут. На курс лечения может понадобится 5-10 процедур, с возможными повторными курсами.
Профилактика пяточной шпоры
Профилактические меры должны быть направлены, в первую очередь, на предупреждение преждевременного износа, старения и травм костно-суставного аппарата:
Киста стопы: пяточной, таранной кости
Наиболее сложно устроенной частью ноги является стопа. Она образована более чем 26 костями разного размера и формы. Каждая из них имеет свои функции, а самой крупной является пяточная кость. Именно она принимает на себя большую нагрузку при ходьбе, амортизирует удары при соприкосновении с землей, но при этом имеет достаточно рыхлую внутреннюю структуру, а потому и чаще других костей стопы страдает от различных заболеваний. Одним из них является костная киста. Но, кроме пяточной кости, она так же может образовываться и в других костях, включая таранную, плюсневые и т. д.
Что такое киста кости ноги и ее виды
Кисты представляют собой полости внутри костной ткани, заполненные жидким содержимым. При этом киста кости ноги – далеко не редкость. Чаще подобные новообразования формируются в длинных трубчатых костях: бедренной, большеберцовой или малоберцовой. Стопа – редкая локализация костных кист.
Среди формирующих ее костей чаще новообразования такого рода обнаруживаются в пяточной, реже в таранной кости. Последняя вместе с большеберцовой костью формирует голеностопный сустав и играет огромную роль в обеспечении ходьбы. В момент движения она принимает на себя практически весь вес тела, а затем передает нагрузку на пятку и среднюю часть стопы. Это делает ее, как и пяточную кость, весьма уязвимой для образования кист, а в дальнейшем и переломов.
Киста пяточной кости чаще всего формируется в ее теле. Впервые она была описана еще в конце XIX века. Но ее все еще продолжают путать с бурситом, а потому пациенты не получают необходимого им лечения и сталкиваются с осложнениями. На долю этой патологии приходится лишь 1—1,5% от всех случаев диагностирования костных кист.
Плюсневые кости – пять мелких трубчатых костей, сочленяющиеся с предплюсной и вместе с ней формирующие своды стопы. Они обеспечивают амортизационную функцию при статических нагрузках и ходьбе. Хотя плюсневые кости относятся к числу трубчатых, кисты в них – исключительное явление. В основном они образуются в 1 и 2 плюсневых костях.
Чаще всего костная киста пяточной кости и других структур ноги наблюдается у детей. У взрослых, особенно у спортсменов, она может возникать вследствие постоянного действия травмирующих факторов.
В стопе обычно обнаруживаются солитарные и аневризмальные кисты. Первые представляют собой однокамерные новообразования, заполненные серозной жидкостью. Они могут формироваться еще в раннем детском возрасте, но проявляются обычно в пубертатном периоде. Аневризмальные кисты более агрессивны и быстро дают о себе знать. Они представляют собой многокамерные образования, внутри которых содержится кровь.
Симптомы
В момент образования кисты кости ноги и начала роста симптомы отсутствуют. Они появляются уже при достижении образованием достаточно крупных размеров. У детей иногда наблюдается абсолютно бессимптомное течение, а новообразование самопроизвольно исчезает с окончанием формирования скелета.
Но также киста может отличаться агрессивным ростом, в таком случае возникают клинические проявления, локализация которых зависит от расположения полости. Для кист костей стопы характерны следующие проявления:
· боль, склонная возникать и усиливаться при ходьбе, беге, прыжках и других нагрузках;
· плотная припухлость в области пятки, голеностопного сустава, плюсны, которую можно прощупать;
· дискомфорт при ношении тесной обуви и на высоком каблуке.
Киста таранной кости голеностопного сустава может провоцировать возникновение болей и других симптомов в пятке и костях средней трети стопы, так как тесно связана с ними.
Нередко первым признаком образования костной кисты становится патологический перелом. Это сопровождается отечностью стопы, пятки, выраженным ограничением подвижности, в том числе из-за боли при приложении нагрузки, что происходит на фоне сохранения нормального объема движений в голеностопном суставе.
Особенно опасен перелом таранной кости, формирующей голеностоп, что обусловлено ее специфическим строением. Эта кость отличается интенсивным кровоснабжением, а в момент патологического перелома происходит его острое нарушение. Подобное чревато развитием аваскулярного некроза и даже инвалидизацией.
Неосложненные переломы плюсневых костей, произошедшие в результате образования кисты, обычно срастаются без последствий. При этом наблюдается закрытие кистозной полости. Особенно это характерно для детей.
Диагностика
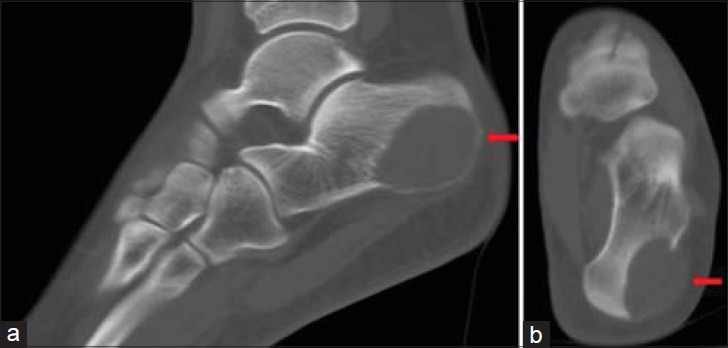
Главным методом диагностики костных кист является рентген. Снимки выполняют в 2-х проекциях, а обнаруженные изменения соответствуют доброкачественным опухолевидным образованиям. Кистозные полости визуализируются в качестве новообразований округлой формы с размерами менее 5—6 см и отграниченных от здоровых тканей. Кортикальный слой истончен, а периостальная реакция отсутствует. Аневризмальные кисты обычно имеют вид «мыльных пузырей», а солитарные всегда однокамерные.
Важно дифференцировать кисту от других опухолей и заболеваний костей стоп, так как от этого напрямую зависит эффективность лечения. Поэтому дополнительно могут назначаться УЗИ, КТ и МРТ.
Лечение кисты ноги
Костные кисты лечатся с помощью консервативных методов или путем хирургического вмешательства. Основой консервативной терапии являются пункции, т. е. проколы полости с аспирацией ее содержимого и последующим промыванием лекарственными средствами. Они применяются при небольших новообразованиях и выполняются под местной анестезией. Но кисты стопы крупных размеров плохо отвечают на подобные процедуры, поэтому чаще их приходится удалять хирургическим путем.
У детей операцию при кисте пяточной кости, как и таранной, стараются отложить до момента закрытия зон роста, хотя при крупных размерах образования, выраженном риске патологического перелома, стойких болях и других нарушениях ее могут рекомендовать и подросткам. Взрослым при условии отсутствия осложнений операцию проводят в плановом порядке. Экстренное хирургическое вмешательство может потребоваться только при оскольчатых переломах и открытого типа, а также повреждениях нервных окончаний и кровеносных сосудов, что сопровождается развитием компартмент-синдрома.
При неосложненных переломах пяточной кости, особенно произошедших у детей, может применяться консервативное лечение. Оно заключается в иммобилизации конечности с помощью гипсовой лонгеты, обездвиживающей ногу от колена до кончиков пальцев. Также показано ограничение двигательной активности в течение месяца. При ходьбе пациентам обязательно нужно использовать вспомогательные приспособления (костыли, трости) с целью устранения осевой нагрузки на пятку. Через месяц обязательно делают контрольный рентген для оценки изменений со стороны кистозной полости. При наличии признаков положительной динамики выполняют серию повторных снимков с определенной периодичностью. При условии постепенного закрытия дефекта хирургическое вмешательство не требуется.
При диагностировании кист плюсневых костей ноги, обычно сразу назначается операция, так как их консервативное лечение неэффективно.
Пяточная костная киста, как и большинство аналогичных образований, удаляется путем краевой резекции. Создавшийся после этого дефект заполняют костным трансплантатом. Также может выполняться экскохлеация, заключающаяся в выскабливании полости тупой ложкой с последующим проведением костной пластики.
Операция при кисте таранной кости значительно сложнее, чем при поражении пятки. Поскольку эта кость окружена другими костями разного размера и формы, сухожилиями, связками, сосудисто-нервными пучками, доступ к ней весьма затруднителен. Поэтому резекция кисты таранной кости – самая сложная операция по удалению костных кист.
При осложненных переломах, а такие не редки при кистозном поражении стопы, требуется проведение остеосинтеза. Для этого устанавливается аппарат Илизарова или другие конструкции.
При выполнении пункций и хорошем ответе организма на них обычно через 4—6 месяцев удается добиться полного восстановления функций стопы. Но если пациенту потребовалась операция, после нее обязательно требуется пройти комплексную реабилитацию. Она включает иммобилизацию стопы, причем первые 3—5 дней она должна постоянно пребывать в возвышенном положении. Но как можно раньше требуется начинать занятия лечебной гимнастикой под руководством квалифицированного инструктора по ЛФК. В первые 1,5 месяца ходить можно только с использованием костылей, а давать полную нагрузку на ногу можно только через 2 месяца после операции при условии отсутствия осложнений. До полного выздоровления может пройти 1—1,5 года. Сложнее всего протекает восстановление после удаления кисты голеностопного сустава. Оно может занять 2—3 года, так как пересаженные ткани хуже приживаются в этой зоне.