Как вылечить свищи на ноге
Лечение лигатурного свища в Москве стоимость
Лечение лигатурного свища в Москве стоимость
Лигатурный свищ возникает вследствие воспаления и нагноения нерассасывающихся хирургических нитей, которыми с
шиты ткани (фасции и др.) при различных операциях.
При оперативных вмешательствах часть тканей (мышцы, подкожная клетчатка) сшивают рассасывающимися нитями, а часть (апоневроз, сухожилия и др.) – нерассасывающимися, т.к. такие ткани срастаются медленно и подвержены большим нагрузкам. Как правило, нерассасывающиеся нити навсегда остаются в тканях, не вызывая каких-либо проблем, но в редких случаях нагнаиваются, тогда в области нити появляется небольшой абсцесс, который вскрывается через маленькое отверстие на коже и формируется свищ.
Причины лигатурных свищей
Основная причина появления лигатурных свищей – инфицирование нити. Чаще всего оно происходит при операциях на полых органах – кишка, желудок, желчный пузырь и др. При этих вмешательствах просвет полых органов вскрывают и даже при самом корректном проведении операции инфицирования в той или иной степени избежать не удается. Иногда бывает, что инфицирование вызывается несоблюдением правил асептики при операции либо некачественным шовным материалом, но такие случаи довольно редки. Далее все зависит от агрессивности микроба, иммунного статуса организма. Если микробный агент агрессивен, а иммунных сил недостаточно для его подавления, происходит нагноение нити. Если нить нагноилась, то до отторжения нити гнойный процесс не прекращается, то обостряясь, то затихая.
Симптомы, диагностика лигатурного свища
Лигатурный свищ появляется в разные сроки после операции – от нескольких дней до нескольких месяцев и даже лет. В области послеоперационного рубца возникает покраснение, умеренные боли, может повышаться температура тела. Эти явления связаны с нагноением и появлением скопления гноя под кожей – лигатурного абсцесса. Через несколько дней абсцесс самопроизвольно прорывается на коже в области рубца, вытекает гной, и на коже остается небольшое отверстие с подтеканием мутноватой жидкости – это и есть лигатурный свищ. Если нагноилась не одна нитка, свищей может быть несколько. На фоне лечения свищ может закрываться, но если нитка не отторглась (не вышла наружу), свищ неизбежно открывается вновь. Так, периодически то открываясь, то закрываясь, свищ может существовать несколько месяцев и даже лет, пока нить не отторгнется сама, либо будет удалена хирургом.
Лечение лигатурного свища
При начальных проявлениях в виде лигатурного абсцесса производят небольшой надрез кожи для оттока гноя, т.к. ждать пока гной прорвется сам нецелесообразно в связи с риском нагноения окружающих тканей и формирования флегмоны – разлитого воспаления подкожной клетчатки. После вскрытия гнойника обычно пытаются вслепую достать зажимом лигатуру. Если это удается, то после очищения раны свищ закрывается навсегда. Если лигатуру достать не получается, назначают перевязки с мазью левомеколь, на фоне которых воспаление стихает, свищ может временно закрыться. При новом воспалении опять пытаются достать лигатуру, рано или поздно это удается. Можно сделать широкий разрез в области свища, попытаться найти воспаленную нить и удалить ее, но это не всегда получается, к тому же во время обширного вмешательства существует риск инфицирования соседних нитей с последующим формированием новых свищей.
Подводя итог вышесказанному, можно сказать, что лигатурный свищ – редкое осложнение полостных и других хирургических вмешательств, которое не опасно для жизни, но может беспокоить пациента довольно долго, вплоть до отторжения или удаления нагноившейся нити.
Как вылечить свищи на ноге
Не вызывает сомнения тот факт, что необходимым элементом излечения гнойно-некротического процесса является активное дренирование воспаленного очага. Дренирование голеностопного сустава в связи с особенностями его анатомического строения осуществить практически невозможно, лишь при астрагалэктомии создаются хорошие условия для дренирования сустава. Особенностью предлагаемой нами медицинской технологии оперативного лечения гнойных артритов голеностопного сустава является искусственное создание полости в суставе и активная ее санация, с последующей компрессией суставных поверхностей таранной и большеберцовых костей в аппарате внешней фиксации.
Цель исследования. Разработка и клиническая апробация новой технологии лечения гнойных артритов с формированием костного анкилоза голеностопного сустава.
Материалы и методы
Клиническую группу наблюдения составили 22 пациента с последствиями травм голеностопного сустава, осложнившихся воспалительным процессом, которые в период с 2010 по 2016 год проходили стационарное лечение в отделении гнойной хирургии НИИТОН. Среди пациентов было 18 мужчин и 4 женщины в возрасте от 28 до 62 лет.
В предоперационном периоде проводили клинический осмотр больного, оценивали степень вовлечения в воспалительный процесс мягких тканей, проведена лабораторная диагностика (общий анализ крови, биохимия крови и коагулограмма), рентгенография пораженного голеностопного сустава для определения степени разрушения костных структур. Для уточнения пространственного положения костных структур, формирующих голеностопный сустав, оценки степени вовлечения в воспалительный процесс таранной и большеберцовых костей, выявления гнойных полостей обязательна компьютерная томография. При наличии свищевого хода проводится контрастное исследование. Для определения чувствительности патогенной микрофлоры к антибиотикам и проведения рациональной антибактериальной терапии в послеоперационном периоде проводится бактериологическое исследование отделяемого свищевого отверстия (при отсутствии последнего производится пункция голеностопного сустава).
Техника оперативного вмешательства
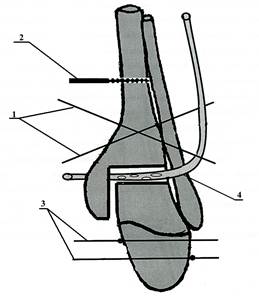
Рис. 1. Схема оперативного вмешательства при лечении гнойных артритов голеностопного сустава
Рану зашивали узловыми швами. Санацию созданной полости через дренажную трубку на операционном столе осуществляли антисептическими растворами в течение 10-15 минут. Объем жидкости до 1-2 литров. В течение 7-10 дней после оперативного вмешательства проводили антибактериальную терапию, выбор препаратов зависел от результатов, полученных при бактериологическом исследовании патогенных микроорганизмов на чувствительность к антибиотикам. В послеоперационном периоде осуществляли санацию гнойно-некротического очага путём постоянного дренирования сформированной полости растворами антисептиков в течение 10-14 дней. Для промывания полости использовали 0,5% водный раствор хлоргексидина или 5% водный раствор арговита. Дважды в течение суток дренажную трубку перекрывали и в полость сустава вводили на 20-30 минут 10% раствор бетадина или раствор антибиотика. Каждые 3 дня проводили бактериологический контроль путем взятия промывочной жидкости на бактериологический посев. При получении 3-кратных стерильных посевов перфорированную трубку удаляли. После удаления дренажной трубки осуществляли постепенное сближение большеберцовой и таранной костей в аппарате внешней фиксации. Аппарат внешней фиксации переводили в режим устойчивой стабилизации с возможностью обеспечения опоры на поврежденную конечность. Фиксацию в аппарате продолжали до формирования рентгенологической картины костного анкилоза в голеностопном суставе. Показаниями для завершения фиксации в чрескостном аппарате являются рентгенологические признаки формирования костного блока, отсутствие подвижности в области сустава и боли при клинической пробе. Сроки снятия аппарата определяли индивидуально в зависимости от рентгенологической динамики формирования костного регенерата [5].
Результаты исследования и их обсуждение
Предлагаемая технология лечения гнойных остеартритов голеностопного сустава с исходом в артродез применена у 22 пациентов. Во всех случаях использования способа удалось добиться стойкой ремиссии воспалительного процесса и формирования прочного костного анкилоза в голеностопном суставе.
Сроки нахождения пациента в стационаре в связи с необходимостью длительной санации гнойно-некротического очага составили 14-16 дней. Со 2-х суток оперированные больные мобильны, способны к самостоятельному передвижению и обслуживанию. После удаления дренажной трубки и компрессии в аппарате внешней фиксации пациентам разрешалось передвижение на костылях с умеренной нагрузкой на оперированную конечность.
Сроки фиксации в аппарате колебались: 16-20 недель. После демонтажа аппарата больные передвигались в течение 4 недель с помощью костылей, постепенно увеличивая нагрузку на оперированную конечность, до полной к концу месяца.
Основная экономическая эффективность технологии базируется на отсутствии рецидивов воспаления голеностопного сустава в течение 5 лет, а вследствие этого отсутствует необходимость повторного стационарного лечения.
В процессе лечения у 2 пациентов отмечен краевой некроз в области послеоперационной раны, что было связано с дефицитом мягких тканей, вовлеченных в воспалительный процесс с заживлением вторичным натяжением. При использовании предложенной технологии мы в 3 случаях наблюдали поверхностное воспаление мягких тканей в зоне введенных спиц; профилактикой данных осложнений является рациональный выбор места введения чрескостных элементов или использование титановых спиц с биокерамическим покрытием [6].
Для иллюстрации методики приводим клинический пример лечения длительно протекающего, рецидивирующего воспалительного процесса в области голеностопного сустава, развившегося как осложнение открытого перелома лодыжек голени.
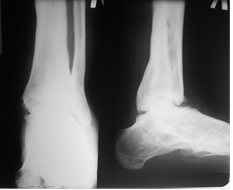
Больной А. 43 лет поступил с диагнозом: «Обострение хронического остеомиелита дистального метаэпифиза левой большеберцовой кости. Свищевая форма». Ранее пациент был неоднократно оперирован по месту жительства по поводу хронического остеомиелита костей левой голени и стопы, результатом чего явился сформировавшийся анкилоз суставов свода и переднего отдела стопы, что видно на представленных иллюстрациях. Больному была выполнена артротомия голеностопного сустава с иссечением свища. После удаления некротических тканей произведена резекция суставных поверхностей таранной и большеберцовых костей в пределах здоровой костной ткани. На левую голень и стопу наложен аппарат внешней фиксации из 3 опор, дана дистракция и в полость голеностопного сустава введена перфорированная дренажная трубка (рис. 2А), стрелкой указана дренажная трубка. Через 2 недели после получения 3-кратных стерильных посевов была удалена дренажная трубка. Произвели компрессию опилов таранной и большеберцовой костей (рис. 2Б).
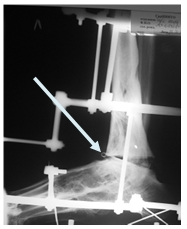
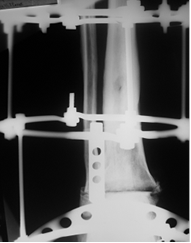
Через 3,5 месяца на контрольной рентгенограмме было отмечено формирование костного анкилоза в области суставных поверхности таранной и большеберцовых костей (рис. 3).
Рис. 3. Рентгенография голеностопного сустава больного А. через 5 месяцев после оперативного вмешательства
Аппарат демонтировали. Больной был адаптирован к ходьбе при помощи костылей с постепенным увеличением нагрузки на левую стопу. Через 5 месяцев больной начал передвигаться без дополнительной опоры. Болевой синдром отсутствовал. Рецидива воспаления не было отмечено в течение 5 лет.
Заключение. Предложенная технология лечения гнойных артритов голеностопного сустава показала свою высокую эффективность в клинической практике в связи с отсутствием рецидивов воспаления у пролеченных пациентов на протяжении 5 и более лет. Методика обеспечивает купирование воспалительного процесса за счет формирования оптимальных условий для санации септического очага путем создания искусственной полости сустава и обеспечивает оптимальные условия для формирования костного анкилоза, в области голеностопного сустава обеспечивая управляемую компрессию в аппарате внешней фиксации. Необходимо отметить, что использование нашей методики в клинической практике не требует дополнительных экономических затрат, для ее выполнения применяются стандартные детали аппарата внешней фиксации и общедоступные медицинские расходные материалы. Высокая клиническая эффективность, простота и доступность разработанной нами технологии позволяет рекомендовать ее использование не только в профильных НИИ, но и травматологами городских, областных, краевых, республиканских больниц.
Парапроктит: коварный свищ и ложный стыд
Это заболевание — из тех, которые стесняются обсуждать с друзьями и знакомыми. Более того, и к врачу визит оттягивается день ото дня. Что тут говорить — срамное место, да и только… Недуг коварен и тяжкими физическими болями, и моральными страданиями. Но и это, к сожалению, не все — без своевременного лечения парапроктит может отравлять человеку жизнь долгие годы, обернуться в конце концов весьма грозными последствиями. А все потому, что когда-то было неловко переступить порог кабинета проктолога.
Рассказывает заведующий отделением проктологии поликлиники Медицинского центра УД Президента РФ, кандидат медицинских наук Анатолий Иванович Ванин, чем опасен парапроктит и как излечить это заболевание — успешно и без ложного стыда.
— Напомню, «пара» по-гречески означает — возле, около, а проктит — воспаление слизистой оболочки прямой кишки, — сказал А. И. Ванин. — Таким образом, парапроктит — воспалительное заболевание клетчатки, окружающей ректальную зону, нижний отдел прямой кишки.
Основные причины — стрессы, снижение иммунной защиты организма, малоподвижный, сидячий образ жизни, чрезмерный прием антибиотиков, выраженное переохлаждение, погрешности питания, чаще всего еда всухомятку, на ходу, и как следствие — запоры или, наоборот, жидкий стул.
Парапроктит возникает независимо от возраста, но чаще у мужчин, поскольку они много курят и частенько выпивают. Однако в последнее время все больше заболевает женщин и девушек: сказывается стремление носить облегающие брюки, особенно джинсы из плотной, грубой ткани, а также нижнее белье, которое, врезаясь в промежность, травмирует кожу. В такие потертости попадает инфекция, в том числе и вирусная. При переохлаждении — это когда девочки в морозы щеголяют в коротеньких юбочках и тонких колготках — появляется герпес, он тоже провоцирует парапроктит. Пожилые люди обычно страдают хроническим парапроктитом в том случае, если перенесли острую форму заболевания в молодые годы.
Как возникает болезнь? В нижнем отделе прямой кишки (в заднем проходе) имеются слизистые желёзки, которые своим секретом смачивают поверхность кишки, облегчая выход кала, если он пересушен. При запорах слизистая повреждается, образуются ссадины, трещины, в которые и попадает инфекция. Замечу, в одном грамме кала содержатся миллионы единиц разной флоры. Вот и начинаются всякие неприятности.
То же происходит, когда стул жидкий — кислая масса вызывает разрыхление этой зоны, также с возможным инфицированием. Да и при нормальном стуле не исключено подобное — вроде бы и жалоб особых нет, но организм ослаблен, а тут человек взял да и съел острый соус, горчицу, хрен. Слизистая мгновенно раздражается, возникают ее ожоги. Далее болезнь развивается по известному сценарию: инфекция вместе с воспалительными проявлениями распространяется на параректальную клетчатку — соединительную ткань, окружающую прямую кишку.
Парапроктит начинается с зуда, незначительного дискомфорта в области анального отверстия, потом болезнь набирает обороты, образуются гнойные затеки, которые могут переходить в различные свищевые формы, прорываться наружу, на поверхность кожи. Если прорыва нет, гнойная масса выходит вместе со слизью, другими неприятными гнилостными выделениями через задний проход. Острый парапроктит развивается внезапно: повышается температура, появляются резкие боли в области прямой кишки, не дающие покоя, и после бессонной ночи человек обращается к врачу. Правда, есть стертые формы болезни — пациент как бы и не жалуется на сильную боль, но воспалительный инфильтрат прощупывается. В таком случае, чтобы поставить точный диагноз, надо сделать УЗИ, компьютерную томографию или провести магнитно-ядерно-резонансное исследование. Одного анализа крови недостаточно, поскольку картина может быть нормальной, хотя порой и наблюдается лейкоцитоз.
При хронической форме парапроктита свищи долго не заживают. И тогда у пациента берут мазки для выяснения причины этого затяжного процесса, поскольку свищевую форму хронического парапроктита могут давать туберкулез, сифилис, рак, болезнь Крона, другие заболевания. Но чаще сказывается банальная свищевая форма — с выделением кишечной палочки и гноя.
Самое распространенное средство лечения парапроктита — ихтиоловая мазь и свечи. Они уменьшают напряжение ткани, снимаютболь, помогают больным адаптироваться к своему состоянию некоторые даже отказываются от операции.
Но бывает, свищ остается, правда, без явных гнойных выделений. Лечение продолжается в домашних условиях. Рекомендуются сидячие ванночки: по 1 ст. ложке морской соли и питьевой соды на 5 л теплой воды. Продолжительность ванны — 10 минут. Такие процедуры помогают отхождению гноя, хорошо очищают свищ. После ванночки вводятся свечи или мазьультрапрокт. Можно делать микроклизмы из мумиё: 1 таблетку растворить в 0,5 стакана горячей воды, вводить в теплом виде.
Расскажу об одном удивительном случае излечения, в котором помогла… ярмарка меда, устроенная мэром Москвы Юрием Лужковым в Манеже. Пациент ходил к нам на процедуры целый месяц, и безрезультатно: гноя нет, а свищ остается. Тут мы как раз получили информацию с этой ярмарки о целебных свойствах донникового меда. Стали делать пациенту микроклизмы-1 ст. ложка меда на 0,5 стакана воды. И все зажило через два дня. Просто чудо!
Должен заметить, такие клизмы — и с медом, и с масляным раствором прополиса — очень эффективны. Кишка от удовольствия даже хлюпать начинает: так ей нравится теплое, сладенькое! Микроклизмы (1 ст. ложка на 0,4-0,5 стакана воды) делают на ночь, а утром после стула вводятся свечи ультрапрокт.
Иногда приходится долго ждать, пока гнойник прорвется. Тогда мы рекомендуем применять ту же ихтиоловую мазь, лепешечки из печеного лука, картофеля, моркови. Они помогают прорыву свища и отходу гноя. Какая лепешечка лучше, пациент выбирает сам, как говорится, «методом тыка» — что эффективнее действует, из того и «стряпает».
Когда исчерпаны все методы консервативного лечения, но болезнь не проходит, направляем больного на операцию, конечно, если нет противопоказаний. Она называется операцией Габриэля — по имени хирурга, который впервые ее провел: в задний проход вставляется зеркальце, иссекаются слизистая желёзка и свищ. Лечение — очень радикальное. Правда, после него появляются рубцы, да и при твердом кале отсутствие слизи вызывает определенные неудобства. Поэтому стараемся как можно меньше травмировать эту зону и по возможности оперировать в крайних случаях. Лучше применять народные средства, наблюдаясь в течение года в поликлинике. Еслисвищзажил, можно на десятилетия забыть об операции.
Однако частые рецидивы свища — большой фактор риска по онкологии. Поэтому пациент должен проходить ежегодную диспансеризацию или осмотр хирурга. Как правило, такая профилактика себя оправдывает. В этот период не следует забывать о поддерживающей терапии: делать ванночки, примочки, прокладки, микроклизмы, соблюдать диету, особенно тем, кто страдает запорами и геморроем.
Вот несколько рекомендаций.
Эффективны в лечении прямой кишки барсучий и медвежий жир. Турундочки или тампоны следует пропитать жиром и ввести в задний проход на ночь. При эрозивном состоянии слизистой оболочки анального канала можно делать тонкие палочки из свежего картофеля, богатого крахмалом. Он хорошо обволакивает, снимает раздражение, заживляет эрозии и трещины анального отдела прямой кишки. Палочки вставляются на ночь.
Теперь — о слизистых желёзках и слизи. Убежден, что удаление любого органа, в том числе и слизистых желёзок, — это вмешательство в природу: в организме нет ничего лишнего. Однако, если желёзки постоянно воспаляются, их иссечение — необходимая и вынужденная мера.
Порой больные жалуются на обильное выделение слизи. Однако таким образом могут проявляться не только воспалительные процессы слизистых желёзок, но и сопутствующие заболевания. Например, разрастания слизистой в кишке по типу ворсинчатой опухоли, которая дает до одного литра слизи в день, выделяемой через прямую кишку. И хотя опухоль доброкачественная, организм, по сути, начинает гнить.
Ворсинчатая опухоль может возникнуть в прямой кишке и в вышележащих отделах кишечника. В литературе описан случай, когда ею была целиком поражена толстая кишка. Поэтому обильное отделение слизи обязательно должно насторожить. Зачастую же больных пугает в основном выделение крови.
Чрезмерная слизь, когда она, как мы говорим, отходит «ведрами», причем с кровью, может быть и при язвенном колите, вызванном чаще всего стрессами и другими причинами. Больные язвенным колитом должны наблюдаться у гастроэнтеролога не менее 10 лет: может развиться колоректальный рак.
Завершая разговор, скажу, что специальность врача-проктолога сейчас, увы, набирает мощь и силу, поскольку многие наши заболевания зависят от состояния медицины и общества, отношения человека к своему здоровью. Конечно, нам далеко до Японии, где додумались, к примеру, ставить на унитазы специальные датчики, которые определяют наличие крови или слизи в смываемых испражнениях. Сидит диспетчер в каком-нибудь японском жэке и видит на приборах: в такой-то квартире у кого-то из ее жильцов нелады с кишечником. Приходит, говорит: у вас кто-то болен. И медики начинают проверять всю семью.
Унас же многие стесняются своевременно обратиться к врачу — тянут, пока не прижмет как следует. А чего стыдиться? Если появились небольшой зуд, слизистые выделения, надо идти в поликлинику. В крайнем случае хотя бы рассказать о неприятных ощущениях своим близким — так проще побороть ложный стыд и начать лечение. Пара-проктит и его последствия — свищи — вполне излечимы, когда время не потеряно в сомнениях и муках.
Флегмона стопы
Гнойное поражение мягких тканей стопы, которое носит разлитой характер, т. е. не имеет четко обозначенных границ, и может с течением времени распространяться на костную ткань или сухожилия, называют флегмоной стопы. Это достаточно распространенный гнойный процесс, к тому же, часто протекающий с различными осложнениями. Заболевание поражает людей в любом возрасте, однако наиболее частые случаи приходятся на наиболее активную возрастную группу 35-45 лет. Мужчины травмируются чаще, чем женщины. Это объясняется характером повреждений, приводящих к инфицированию, которые в большинстве случаев пациенты получают в ходе трудовой деятельности.
Общие сведения
Кроме того, воспалительный процесс может быть спровоцирован попаданием определенных химических веществ в мягкие ткани, однако такие случаи происходят крайне редко.
В качестве возбудителя воспаления выступает ряд патогенных бактерий – стафилококки, стрептококки, кишечная палочка, синегнойная палочка, протей и др. При инфицировании анаэробной бактерией развивается наиболее тяжелая гангренозная форма патологии. Среди микроорганизмов, которые могут вызвать воспаление, наиболее часто встречаются пептококки и клостридии.
Все перечисленные микроорганизмы вызывают гнойное воспаление в острой форме. Существует и хроническая флегмона стопы, которая развивается из-за инфицирования мягких тканей пневмококками, дифтерийной либо паратифозной палочкой.
Характерной особенностью развития гнойного процесса является его распространение: при поражении подошвенной части воспаление часто переходит на фаланги пальцев ноги или на голень. Достаточно часто процесс осложняется остеомиелитом. Инфекция распространяется по кровеносным и лимфатическим путям, мышцам, сухожилиям. Все это делает флегмону стопы патологией, создающей непосредственную опасность для жизни больного.
Факторы, провоцирующие развитие воспаления
Ослабленная иммунная система не может справиться с инфекцией, и проникновение возбудителя приводит к развитию гнойного процесса. Наибольшую опасность инфицирование мягких тканей представляет для диабетиков, у которых из-за ухудшения кровообращения снижается сопротивляемость патогенным микроорганизмам и ухудшается чувствительность нервных окончаний. При этом во время ходьбы возникают предпосылки для распространения инфекции в костную ткань, сухожилия и т. д.
Клинические проявления гнойного воспаления
Комплекс местных симптомов флегмоны левой или правой стопы развивается в течение нескольких суток с момента инфицирования.
Кроме того, достаточно быстро развиваются клинические проявления, характерные для большинства воспалительных процессов, – повышение температуры тела до 39-40°С, снижение работоспособности, слабость, головные боли. Если процесс быстро распространяется в глубину, состояние пациента ухудшается: появляются одышка и сердцебиение, развивается интоксикационный синдром, нарушается мочеиспускательная функция. Больной нуждается в немедленной госпитализации.
Диагностика
Визуальный осмотр поврежденной конечности обычно выявляет признаки воспаления: опухание и отечность тканей, сглаженность подошвенного свода, покраснение, гипертермию и т. д. Большинство этих признаков характерны для разных видов течения воспалительного процесса, поэтому необходима инструментальная диагностика флегмоны стопы, которая включает исследования:
Кроме того, может понадобиться рентгенография стопы для определения глубины поражения тканей, а также дифференциальная диагностика для уточнения характера гнойного процесса.
Лечебные методы
Из-за особенностей анатомического строения стопы гнойно-воспалительный процесс быстро распространяется по нижней конечности и прогрессирует. Поэтому немедленная госпитализация пациента необходима при любой форме патологии. Амбулаторное лечение флегмоны стопы исключено, так как пациент должен находиться под постоянным наблюдением медиков. В медицинском учреждении проводятся хирургическое вмешательство и последующая консервативная терапия.
Хирургическая операция заключается во вскрытии очага воспаления, удаления гноя и некротизированных тканей, промывания и дренирования образовавшихся полостей. По окончании процедуры на рану накладывают асептическую повязку. Дальнейшее лечение заключается в применении антибактериальных и противовоспалительных препаратов, обезболивающих и общеукрепляющих средств. При флегмоне анаэробного генеза пациенту вводят противогангренозные сыворотки. В случае сильной интоксикации показана инфузионная терапия.
Поскольку гнойное воспаление тканей является тяжелой патологией, чрезвычайно важны меры по профилактике флегмоны стопы, которые заключаются в:
Часто возникающие вопросы
Чем опасна флегмона стопы?
Степень опасности зависит от характера воспалительного процесса. Если это поверхностное воспаление тканей, то его легко выявить и ликвидировать. Глубокие воспаления часто выявляют с задержкой, из-за чего процесс успевает развиться и перейти на другие ткани, а также спровоцировать развитие тяжелых осложнений – воспаление сосудов, лимфоузлов, кожных покровов, тромбофлебит, сепсис и т. д. Интоксикационный шок и сепсис могут вызвать сердечно-сосудистую недостаточность, которая при отсутствии адекватной медицинской помощи чревата летальным исходом.
Как выглядит флегмона стопы?
Гнойное воспаление приводит к покраснению кожи, сильному опуханию и отеку конечности. Оно сопровождается острой болью, точно локализовать которую не всегда удается. При появлении признаков воспаления следует немедленно обратиться к врачу, так как своевременное начало лечения позволяет избежать перехода нагноения на костную ткань и сухожилия.
К какому врачу нужно обратиться?
Как правило, при воспалительных процессах стопы пациент нуждается в консультации хирурга. Лечение флегмоны стопы происходит в стационарном отделении гнойной хирургии.