Как вывести лануго у новорожденных
Всё для мамочек
Советы молодым мамочкам
Лануго (волосатость) у новорожденного: гормональный сбой или норма?
При внутриутробном развитии тело плода покрывают специальные волоски, которые необходимы для удерживания амниотической смазки на кожных покровах. Эти волоски называют лануго. Перед появлением младенца на свет повышенная волосатость обычно исчезает. Волоски отпадают и попадают в организм младенца. После рождения они выйдут вместе с первородным калом. Все равно появление пушистых волос на теле ребенка (плечах, спине, лице) беспокоит родителей, поэтому многие интересуются, можно ли их убрать.
Почему лануго заметны после рождения?
Если ребенок родился с пушистыми волосками на некоторых частях тела — это не повод сразу лечить его. Скорее всего, это физиологическое явление и лануго исчезнут самостоятельно на третьей неделе жизни. Паниковать следует только при их усиленном росте и при остатке на теле после двух недель. Вызвать активный рост волос на спине, груди, лице новорожденного могут такие причины:
Если у новорожденного лануго не исчезают, а наоборот, увеличиваются и это сильно заметно, стоит обратиться к генетику или эндокринологу для выявления причины повышенной волосатости у грудничка.

Чем отличаются пушковые волосы у новорожденных от других
Прогрессирующий рост волосяного покрова принято разделять на виды.
Щетинки (их в народе прозвали “кочерга”) Определить наличие такого лануго у грудничков сложно, так как волосики светлые, напоминающие традиционный волосяной покров кожи ребенка. Если кочерги нет на поверхности тела, то она присутствует в эпителиальных слоях на спинке (это иногда выглядит как черные мелкие точки), боках новорожденного. Если младенец плачет в положении на спине, левом или правом боку, это подтверждает факт наличия щетинки.
Лануго отличается от “кочерги” (щетинки) тем, что они мягкие и пушистые, а щетинка приобретает грубость.
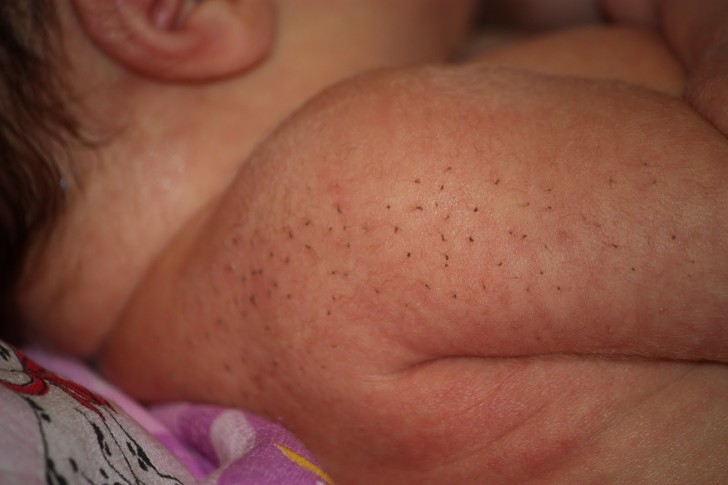
Из истории! Появление кочерги (волосатости у новорожденного на спинке) достается ребенку от предков. Несмотря на то, что человек прошел множественную эволюцию, плод в матке развивается подобно предшествующим нас поколениям.
Опасность лануго для младенцев
Лануго — это волосы, которые не успели выпасть внутриутробно, поэтому стоит подождать, пока они исчезнут в процессе адаптации новорожденного к внешней среде. Именно эти волосики совершенно не опасны. Они не приносят дискомфорт, не вызывают зуд, исчезают безболезненно.
Говорят дети! После новостей о танце ульяновских курсантов.
— Тим, ты что в таком виде ходишь? Или тебе в институт гражданской авиации пора?
Тимоха (10 лет):
— Они там в трусах! А я в термобелье.
Если повышенная волосатость грудничка считается наследственностью, тогда это явление не требует лечения, симптом останется и в год и после.. Когда рост волос связан с гормональными сбоями, тогда нужно наладить работу эндокринной системы. Посмотрите фото, как проявляется лануго у малышей.
Помогаем ребенку избавиться от щетинки
Снизить дискомфортные ощущения для ребенка можно при помощи традиционных мероприятий по уходу. Необходимо регулярно купать грудничка с мылом, используя мягкую губку.
Старайтесь применять минимум косметических средств, достаточно одного мытья с шампунем в неделю.
Обратите внимание! Нельзя сбривать щетинку бритвой или срезать ножницами. От этого она становится более жесткой и колючей. Рост волос может только усилиться, и вы рискуете поранить нежную кожу ребенка.
Народные способы
Снизить дискомфорт помогут несколько рекомендаций. Их советует применять Е. Комаровский.
Можно ли использовать медикаменты?
Во врачебной практике использование лекарственных средств для выведения щекотуна (щетинки) у новорожденных не существует. Справиться с зудом и дискомфортом малышу хорошо помогает массаж с детским маслом.
Для профилактики высыпаний на коже вследствие “кочерги” у ребенка, можно использовать антигистаминные средства: Фенистил в форме капель и мазь для местного применения.
Лануго на ушах у грудничка: что делать
Помимо привычных мест пушок у новорожденного ребенка может локализоваться на ушках, доставляя малышу серьезный дискомфорт. Самостоятельно это явление не проходит, поэтому нужно помочь малышу избавиться от щетинки. Для этого помогут:
Эти действия помогут волоскам истираться и бесследно исчезнуть с кожных покровов.
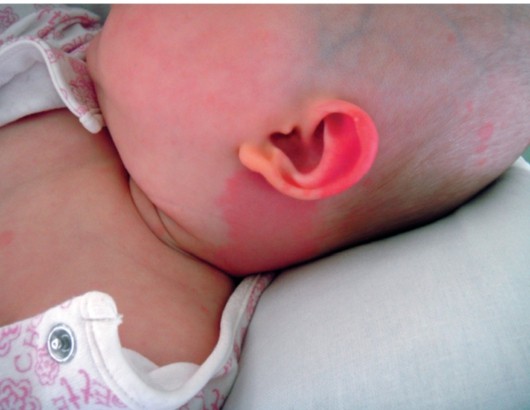
Обратите внимание! Для облегчения зуда можно попробовать смочить уши ребенка грудным молоком. В народе считали, что этот метод является эффективным и без применения лекарств.
Как не нужно избавлять малыша от лишней волосатости
Многие мамы пытаются всяческими способами убрать волосатость у ребенка, но существует запрет на проведение таких действий:
Это приведет к травмированию кожных покровов, а лануго никуда не денутся. В случае, если при всех усилиях волосы растут после 6 месяцев, следует показать ребенка врачу, который выявит причину и при необходимости назначит медикаментозную терапию, возможно у малыша найдут гирсутизм (это гормональное нарушение, вызывающее осложнения в виде роста волос).
Говорят дети! Крещение Господне. Храм. Батюшка обильно окропил только что освящённой водой девочку (лет 4-х).
— Вот это да! — воскликнула она. — Какая водичка мягонькая!
Мнение мам, избавивших ребенка от лишних волос
Рекомендуем посмотреть отзывы родителей, у которых детки рождались с лануго.

Елена, Пушкино, 41 год
У моей второй дочки с самого рождения была видна щетинка, чем только не пытались удалять — ничего не получалось. Потом смирились и делали только массажи и гимнастику. На удивление все прошло за 2 недели.
Оксана, Саратов, 26 лет
У моего сына был пушок на спинке (он родился недоношенным). Помогло выкатывание хлебом. Делали процедуру два дня. Теперь ребенок спокойно спит.
Жанна, Челябинск, 30 лет.
У дочки тоже повышенная волосатость с рождения .Даже сдавали анализы на гормоны. Оказалось, все в порядке, а к 8 месяцам все исчезло само.
Асфиксия новорожденных
Содержание статьи
Асфиксия новорожденных – это патологическое состояние, которое может появиться у детей при рождении или в течение первых семи дней жизни. Характеризуется нарушением дыхания и гипоксией – нехваткой кислорода в организме. Ключевые причины, по которым у новорожденных формируется детская асфиксия – это нездоровое течение беременности, болезни матери и плода.Такие дети нуждаются в проведении реанимационных мероприятий, а прогноз зависит от своевременности оказанной помощи.
Общие сведения о заболевании
Асфиксию диагностируют у 4-6% детей. Причем процент колеблется в зависимости от степени недоношенности плода. У малышей, которые рождаются до 36 недели, частота развития патологии достигает 9%, а у детей, родившихся после 37 недели – снижается до 1-2%.
Научные определения асфиксии новорожденного сводятся к тому, что ребенок не может самостоятельно дышать или совершает поверхностные судорожные дыхательные движения, которые не позволяют организму получить кислород в достаточном объеме. Авторы рассматривают асфиксию младенцев как удушье, при котором сохраняются другие признаки того, что плод жив: есть сердцебиение, пуповина пульсирует, мускулатура слабо, но сокращается.
К причинам развития асфиксии новорожденных относят комплекс факторов риска, которые нарушают кровообращение и функции дыхания плода в утробе и в процессе рождения. К наиболее распространенным причинам относятся:
Наиболее частой причиной асфиксии является внутриутробная гипоксия, то есть нехватка малышу кислорода в утробе матери.
Какими бы ни были причины патологического состояния, оно вызывает у ребенка одинаковые процессы:
Чем дольше организм ощущает нехватку кислорода, тем более серьезной становится степень поражения тканей, органов и систем.
Основные признаки и симптомы
Наиболее очевидным диагностическим признаком является расстройство дыхательных процессов. Именно оно в последующем приводит к нарушениям работы сердечно-сосудистой системы, ослаблению мышечного тонуса и рефлексов ребенка.
Клинические проявления умеренной асфиксии:
Состояние ребенка при этом считается среднетяжелым. В течение первых 2-3 дней жизни он находится в состоянии повышенной возбудимости, которое может сменяться синдромом угнетения, слабости, вялости. Проявляется состояние мелким тремором рук и ног, нарушенным сном, слабыми рефлексами.
При тяжелой асфиксии клиническая картина включает:
Виды асфиксии новорожденных
Классификацию проводят по нескольким признакам. В первую очередь, в зависимости от времени развития патологического состояния выделяют:
В свою очередь, первичная асфиксия также делится на два подвида:
Классификация асфиксии по шкале Апгар
Чтобы поставить оценку степени тяжести асфиксии новорожденного, используют шкалу Апгар. С ее помощью врач оценивает частоту пульса, дыхание, мышечный тонус, окрас кожи и рефлексы, после чего определяет степень тяжести патологического состояния.
Чтобы поставить оценку, каждый из пяти признаков врач оценивает в 0, 1 или 2 балла. Соответственно, максимальная и самая лучшая оценка – 10 баллов. Оценку определяют с учетом таких критериев:
Состояние оценивают на первой и пятой минутах жизни. Соответственно, ребенок получает две оценки: например, 8/10. Если оценка составляет 7 и ниже, состояние малыша оценивают дополнительно на 10-й, 15-й и 20-й минутах.
В зависимости от оценки по шкале Апгар, определяют степень асфиксии:
Оценка Апгар не отличается высокой степенью чувствительности. Поэтому если у ребенка присутствуют отклонения, для оценки асфиксии необходима дополнительная диагностика.
Диагностика
Диагностировать асфиксию в период вынашивания плода (первичную, или внутриутробную) позволяют:
При вторичной, или внеутробной асфиксии постановка диагноза проводится с учетом наличия признаков патологического состояния, внешнего состояния младенца, степени тяжести проявления нехватки кислорода и дальнейших анализов, которые проводятся после выполнения алгоритма неотложной помощи ребенку.
Для диагностики используют:
В некоторых случаях также назначают ультразвуковое исследование головного мозга, с помощью которого определяют, насколько поражена центральная нервная система. Обследование также позволяет отличить гипоксическое повреждение нервной системы от травматического.
Лечение
Клинические рекомендации при асфиксии предусматривают первоочередное предоставление первой помощи новорожденному. Это самый ответственный шаг, который при условии грамотного проведения снижает тяжесть последствий патологического состояния и риск развития осложнений. Ключевая цель реанимационных мероприятий при асфиксии – достичь максимально высокой оценки по шкале Апгар к 5-20 минутам жизни новорожденного.
Провести последовательную и эффективную реанимацию новорожденного, родившегося в асфиксии, позволяют этапы и принципы АВС-реанимации Источник:
Проведение лечебной гипотермии у новорожденных, родившихся в асфиксии. К. Б. Жубанышева, З. Д. Бейсембаева, Р. А. Майкупова, Т. Ш. Мустафазаде. Наука о жизни и здоровье, 2019. с. 60-67 :
Уход за новорожденным ребенком, перенесшим асфиксию, проводится в условиях роддома. Малышей с легкой формой размещают в специальную палатку с высоким содержанием кислорода. При средней или тяжелой форме асфиксии младенцев размещают в кувез – специальный бокс, куда подается кислород. При необходимости проводят повторную очистку дыхательных путей, освобождают их от слизи.
Схему дальнейшего лечения, восстановления и ухода определяет лечащий врач. Общие рекомендации по уходу предусматривают:
В ходе реабилитации следить за состоянием ребенка помогает регулярный мониторинг:
После выписки малыша нужно регулярно наблюдать у педиатра, невропатолога.
Последствия и осложнения
Однако при тяжелом течении патологии на протяжении первого года жизни развиваются серьезные осложнения. К ранним последствиям, которые могут появиться в первые несколько суток после реанимации, относят:
К более поздним нарушениям относят такие диагнозы:
При своевременном и грамотном врачебном вмешательстве, а также при условии качественного восстановительного периода асфиксия новорожденных в будущем может не иметь опасных последствий. Легкие формы асфиксии почти не влияют на ребенка, после болезни его дальнейшее развитие будет проходить так же, как у других малышей.
Профилактика асфиксии новорожденных
Профилактикой патологического состояния должна заниматься будущая мать в период беременности. Для этого следует:
В акушерстве уделяется значительное внимание разработке результативных профилактических способов, которые позволяют снизить риск асфиксии при родах и в течение первых дней жизни младенца.
Источники:
Желтуха новорожденных
Содержание
Почему возникает желтуха у новорожденных?
Желтоватый цвет после рождения приобретают примерно 65 процентов малышей. Обычно симптом возникает на третьи сутки после рождения. В золотистый цвет окрашиваются кожа, склеры глаз и видимые слизистые. Это происходит из-за повышения уровня билирубина в крови.
Что такое билирубин?
Билирубин – это один из основных желчных пигментов, составляющая часть желчи. Это продукт распада гемоглобина, образующийся в печени и выводящийся вместе с желчью. В норме он присутствует в крови в небольшом количестве. 96% его объема – это нерастворимый непрямой пигмент, а 4% – прямой билирубин, который связан с разными полярными молекулами. Билирубин повышается при ускоренном распаде гемоглобина, разрушении клеток печени, нарушении оттока желчи. Экскреторная функция печени у младенцев первых дней жизни снижена, потому что организм еще анатомически незрелый. Выделяющая функция взрослого человека у ребенка формируется к концу первого месяца жизни.
Физиологическая форма болезни – окрашивание кожи ребенка в желтый цвет, потому что организм новорожденного слишком слаб, чтобы справиться с билирубином. Источник:
А.Н. Горяйнова, к.м.н., М.А. Анцупова, И.Н. Захарова, д.м.н., профессор
Желтухи здорового новорожденного: причины, течение, прогноз // Медицинский совет. – 2017.-№19.
Что касается патологической желтухи, ее причинами могут быть:
Виды желтухи
Физиологическая желтуха не является болезнью. Кожа может сохранять желтоватый оттенок около трёх недель, со временем интенсивность будет падать. При этом на состояние ребёнка это никак не влияет. В редких случаях физиологическая желтуха может развиться на второй неделе жизни ребёнка. Это связывают с материнским молоком, которое содержит много гормонов. Они препятствуют естественному выведению билирубина. Как правило, никаких дополнительных мер по выведению билирубина предпринимать не стоит. Как только печень ребёнка достаточно окрепнет, желтуха пройдёт сама. Источник:
С. И. Ергиева
Желтухи новорожденных // Вестник ВолГМУ.-2007-№3.
Патологическая желтуха – явный признак каких-либо других заболеваний.
Эта форма требует обязательного лечения. Патологическая желтуха новорожденных может проявляться по следующим причинам:
Факторы риска для новорожденных
Основные факторы риска развития желтухи, особенно острой формы:
Симптомы болезни
Основной симптом заметен визуально и связан с накоплением в организме ребенка пигмента билирубина. Это окрашивание кожи и слизистых оболочек в желтый цвет. Пик симптоматики приходится на 4-5 сутки. Печень при этом не увеличивается, моча и кал не меняют цвет. Последние факторы отличают физиологическую желтуху от других ее видов. Состояние ребенка обычно не меняется. Если же билирубин повышен сильно, то могут быть признаки общей интоксикации: Источник:
https://www.ncbi.nlm.nih.gov/pubmed/25077393
Muchowski KE.
Evaluation and treatment of neonatal hyperbilirubinemia. Am Fam Physician. 2014;89(11):873-878. PMID: 25077393.
У недоношенных младенцев болезнь начинается раньше и длится дольше. Это связано с тем, что у них медленней «созревают» печеночные ферментные системы. У таких детей выше риск развития интоксикации билирубином.
Пожелтение кожных покровов зависит от степени заболевания и определяется по шкале Крамера:
Патологическая желтуха характеризуется более ярким оттенком желтого цвета.
Методы диагностики
Так как болезнь проявляется рано, ее часто диагностируют еще в роддоме. Если родители заметили пожелтение уже дома, нужно обратиться с ребенком к педиатру. Он соберет анамнез беременности и назначит анализы:
Лечение патологической желтухи в «СМ-Клиника»
Если желтуха не проходит самостоятельно, возможно ее придется лечить в условиях стационара, где врачи проведут диагностику и выработают основные пути терапии.
Например, в случае разного резус-фактора у матери и ребенка специалисты делают переливание крови. За одну процедуру малышу замещают до 70 процентов об общего количества крови. Эта процедура помогает избавиться от лишнего билирубина, но в то же время она может ослабить маленького пациента. Поэтому в большинстве случаев назначается дополнительное лечение – это капельницы, физиотерапия.
Помните, что билирубин – это «яд» для организма. При большой концентрации он может вызвать неврологические расстройства у грудничка, умственную отсталость и детский церебральный паралич (ДЦП). Поэтому не затягивайте с лечением патологической желтухи. Только специалисты смогут провести быструю диагностику и выработать верные пути терапии.
Профилактика
К сожалению, профилактика распространяется только на физиологическую желтуху. Одна из главных мер, которая поможет предотвратить желтуху или уменьшить ее длительность – это частое кормление малыша. Молозиво, вырабатывающееся в первые дни кормления младенца, действует как лёгкое слабительное и поэтому стимулирует быстрый вывод мекония (первородного кала) и падение уровня билирубина.
Отделение недоношенных и патологии новорожденных
Как ухаживать за кожей новорожденного.
После выписки из роддома мама и малыш постепенно привыкают к распорядку дня. Ребенок должен хорошо есть и быть в тепле – это первое в списке. Не менее важен уход за кожей грудничка, которая очень нежная и чувствительная к внешним раздражителям. Чтобы адаптироваться к новой окружающей среде, крохе необходимо время и забота родителей. Химические вещества, отдушки, красители в одежде, моющие вызывают покраснение, появление опрелостей или сыпь. Как правильно ухаживать за кожей новорожденного, чтобы защитить ребенка от контактного дерматита, аллергии, других высыпаний?
Купание
Грудничок рождается с защитным покрытием, которое отслаивается в первую неделю. В этот период нет необходимости купать кроху или использовать детские лосьоны и кремы.
Полноценная ванна – это нормально с первых дней жизни младенца, главное − придерживаться правил:
— купайте малыша в теплой комнате.
— вода должна быть температуры тела: на ощупь 36-37 градусов.
— держите новорожденного крепко, приподнимая голову над водой.
— не применяйте ватные палочки для чистки носа и ушей.
— чтобы вымыть лицо грудничка, используйте воду без мыла.
— никогда не оставляйте ребенка без присмотра во время купания, даже на мгновение.
— первые 2−3 месяца после рождения откажитесь от шампуня и мыла, которые могут вызывать аллергическую реакцию у малыша.
— если Вы все же используете детские средства для купания, убедитесь, что они мягкие, подходят для грудничков и не имеют запаха.
— после аккуратно укутайте кроху в хлопковое полотенце или специальный халат-уголок для новорожденных.
— комната, в которой младенец будет находиться после ванны, должна быть теплой, а кондиционеры и вентиляторы нужно отключить во избежание простуды.
Уход за пуповиной
К моменту выписки из роддома этот орган, который соединял маму и малыша все 9 месяцев беременности, начнет высыхать. Постепенно пуповина атрофируется и отпадет в течение 1-2 недель. До тех пор место ее крепления к животу новорожденного необходимо содержать в чистоте и сухости. Все, что нужно для этого – обычная вода. Нельзя тянуть ороговевшую часть, даже если она начинает отпадать. Процесс завершится сам по себе. Чтобы не повредить нежную кожу младенца, купите подгузники для новорожденных, на поясе которых есть выемка для незажившего пупка. Если вы используете обыкновенные пеленки, подверните край так, чтобы ткань не натирала животик. В некоторых случаях ребенку может понадобиться врач. Обратитесь к педиатру, если у ребёнка отмечается повышение температуры 38°C или выше одновременно с изменениями в области пупка: зона стала красной и опухшей; сочится желтый гной; чувствуется неприятный запах. Многих мам волнует появление небольших пятнышек крови на распашонке или пеленке, спальном месте ребенка. Незначительное кровотечение – это нормально.
Подгузники и пеленки
Первые месяцы после рождения у грудничка может появляться сыпь, раздражение, опрелости, которые кажутся родителям необычными.
Большинство из проблем с кожей у новорожденного не нуждаются в лечении:
— детские прыщи – мелкая красная сыпь на лице. Как правило, она исчезает со временем без вмешательства.
— милии – крошечные белые угри на лице ребенка.
— эритема – распространенная пятнистая сыпь, которая может поражать новорожденных. У некоторых выглядит как желтые или белые шишки, окруженные красным ореолом. Сыпь имеет тенденцию мигрировать по разным частям тела. Наиболее часто встречается на второй день жизни, но может появиться при рождении или в течение первых двух недель. Лечения не существует – эритема постепенно проходит сама по себе.
Экзема
Эта сыпь проявляется в виде красных выпуклостей, которые могут гноиться. Она обычно появляется на лбу, щеках или коже головы, иногда распространяется на другие части тела. В группу риска входят груднички, которые с рождения страдают аллергией или имеют генетическую склонность к заболеванию. При патологии рекомендуется использовать специальные увлажняющие средства: мази, кремы, масла. Не стоит долго купать грудничка при данном заболевании. При появлении аллергической сыпи обязательна консультация врача педиатра.
Опрелости
— несвоевременная смена подгузника. Моча или испражнения в памперсе раздражают кожу новорожденного, провоцируя появление красных мокнущих пятен.
-бактериальная или дрожжевая инфекция. Прием антибиотиков может вызвать рост грибов рода Кандида. Обычно появляется вокруг половых органов и ягодиц младенца. Выглядит как красные пятнами с белесым налетом.
Как правильно ухаживать за кожей, чтобы предотвратить опрелости:
-не используйте часто многоразовые подгузники.
-откажитесь от талька: он сильно сушит кожу новорожденного.
-устраивайте воздушные получасовые ванны.
Потница
Тепловую сыпь вызывает перегрев тела. Она обычно заметна в складках кожи ребенка. Жаркая, влажная погода – благоприятное время для возникновения потницы. Чтобы избежать высыпаний, держите новорожденного в прохладе, оденьте его в свободную хлопчатобумажную одежду.
Контактный дерматит
Это заболевание развивается при соприкосновении кожи младенца с раздражителем. Сыпь появляется в местах контакта с аллергеном: металлические защелки на майках; красители в одежде; порошок при стирке; не подходящее мыло, шампунь; аллергия на используемое масло. Родителям надо проследить, после чего появляются высыпания, и устранить раздражитель. Для купания ребенка нужно использовать шампунь и мыло, которые не вызывают аллергии у новорожденного; гладить детскую одежду перед тем, как надеть. Для стирки используются специальные порошки или гели, не содержащие отдушек и красителей, одежду ребенка, постельное белье и одеяла стирают отдельно от предметов гардероба семьи.

