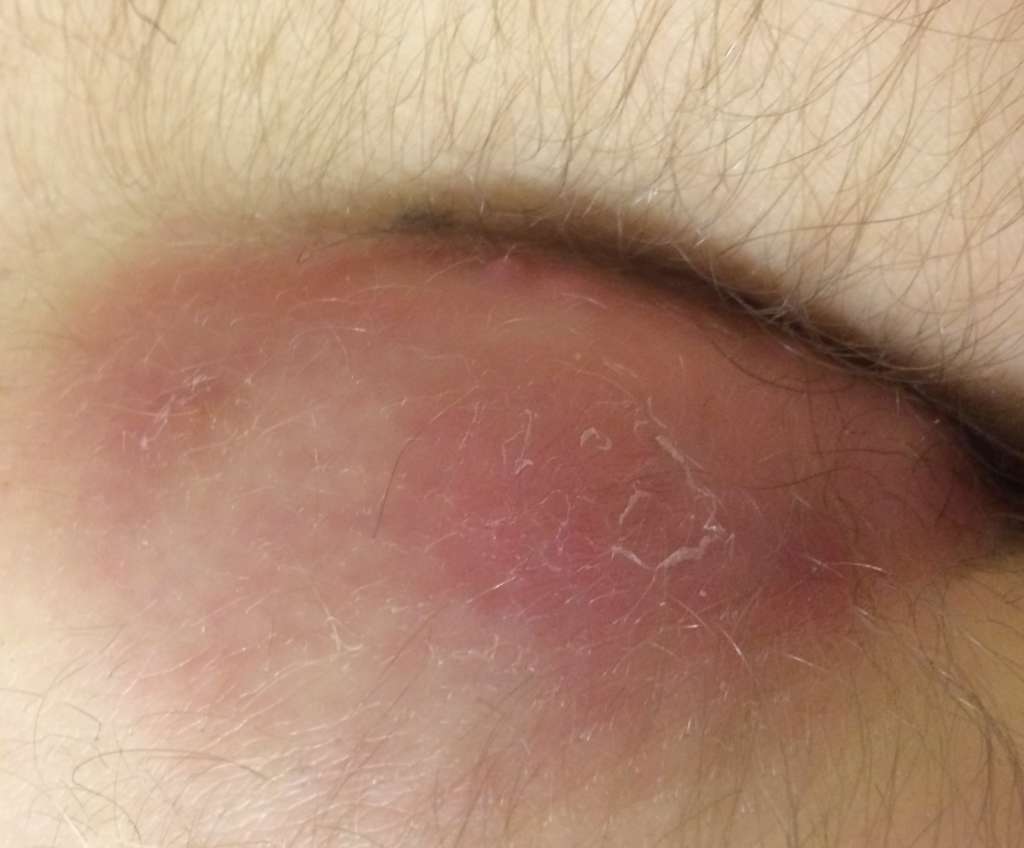
нагноившиеся копчиковые ходы код по мкб 10
Пилонидальная киста с абсцессом
Рубрика МКБ-10: L05.0
Содержание
Определение и общие сведения [ править ]
Синонимы: эпителиальный копчиковый ход, эпителиальное погружение, эпителиальная киста, волосяная киста, задний пупок, крестцово-копчиковый свищ.
Эпителиальный копчиковый ход представляет собой узкий канал, выстланный эпителием, содержащий волосяные луковицы, сальные железы и открывающийся на коже межъягодичной складки одним или несколькими точечными (первичными) отверстиями.
Разнобой в результатах лечения и применяемых методов во многом объясняется отсутствием общепринятой классификации. При одном и том же процессе, называемом по-разному, выполняются различные оперативные вмешательства. Это вносит путаницу в оценку результатов лечения и определение наиболее адекватного оперативного пособия на разных этапах одного и того же заболевания. Кроме того, это влечет за собой не всегда обоснованные действия хирурга при тех или иных проявлениях данной болезни.
Классификация ЭКХ должна отражать развитие заболевания, своеобразие его клинических форм, что позволит четко сформулировать клинический диагноз и избрать наиболее оптимальный способ лечения. Наиболее полной в настоящее время является классификация, предложенная ГНЦ колопроктологии в 1988 г.
а) Неосложненный ЭКХ (без клинических проявлений).
б) Острое воспаление ЭКХ:
в) Хроническое воспаление ЭКХ:
г) Ремиссия воспаления ЭКХ.
Этиология и патогенез [ править ]
Клинические проявления [ править ]
Пилонидальная киста с абсцессом: Диагностика [ править ]
Диагностика ЭКХ основана на жалобах больного, степени их выраженности, длительности болезни, анализе результатов клинического и объективного обследования пациента. В преобладающем большинстве случаев для достоверной постановки диагноза достаточно лишь анамнестических данных и осмотра пациента.
Выявляются этиологические факторы возникновения заболевания, длительность и характер жалоб, травмы крестцово-копчиковой области в анамнезе, а также наличие нарушения функций тазовых органов (для дифференциальной диагностики с менингоцеле).
Пальцевое обследование прямой кишки
Проводят всем пациентам независимо от наличия верифицированного диагноза ЭКХ. При этом оценивают область морганиевых крипт, а также состояние крестцовых и копчиковых позвонков.
Осматривают слизистую оболочку прямой и дистального отдела сигмовидной кишки. Оценивают характер сосудистого рисунка, наличие воспалительных изменений в дистальном отделе толстой кишки.
Применяют только в сложных случаях для проведения дифференциальной диагностики.
Ультразвуковое исследование (УЗИ)
Позволяет оценить локализацию, размеры, структуру патологического очага, наличие дополнительных ходов, степень вовлечения в воспалительный процесс окружающих тканей, подкожной жировой клетчатки, глубину расположения патологического очага от кожных покровов. Исследование выполняется на ультразвуковых диагностических приборах с использованием линейного датчика частотой 10 мгц. Датчиком проводят линейное УЗ-сканирование путем проведения продольных сечений крестцово-копчиковой области
Дифференциальный диагноз [ править ]
Пилонидальная киста с абсцессом: Лечение [ править ]
Лечебные мероприятия при ЭКХ зависят от стадии процесса. Радикальное лечение ЭКХ только хирургическое. Острое воспаление требует незамедлительной операции. Хроническое воспаление ЭКХ целесообразно оперировать в плановом порядке.
Консервативное лечение используется в основном при хроническом процессе ЭКХ или как подготовка к хирургическому вмешательству. Терапия состоит:
— из гигиены (частое педантичное мытье и высушивание межъягодичной области);
— криотерапии или диатермии (уничтожение эпителия, выстилающего свищевой ход, с помощью низких или высоких температур).
Вид оперативного вмешательства при ЭКХ зависит от клинической классификации, стадии и распространенности процесса. Тактика хирургического лечения направлена на ликвидацию основного источника воспаления, а именно эпителиального канала со всеми первичными отверстиями, а также воспалительно измененных окружающих тканей и вторичных свищей. При всех способах лечения пациента укладывают в положение на живот со слегка разведенными ногами, что обеспечивает адекватный доступ к межъягодичной складке. В настоящее время применяются следующие операции: иссечение ЭКХ без ушивания раны, иссечение ЭКХ с ушиванием раны наглухо различными методами, операция марсупиализации, пластические операции с выкраиванием кожных лоскутов и подкожное иссечение ЭКХ (синусэктомия).
Профилактика [ править ]
Специфической профилактики воспаления ЭКХ не существует. Профилактика острого воспаления заключается в основном в общеукрепляющих организм мероприятиях, направленных на устранение этиологических факторов возникновения заболевания.
— Соблюдение правил личной гигиены, в основном межъягодичной складки.
— Поддержка и укрепление местного и гуморального иммунитета.
— Лечение и санация очагов острой и хронической инфекции.
— Коррекция функциональных нарушений (запор, понос).
— Своевременное лечение сопутствующих проктологических заболеваний.
Прочее [ править ]
При радикальном лечении ЭКХ прогноз в любой стадии процесса благоприятный. Наступает полное выздоровление.
Пилонидальная киста копчика
Пилонидальная киста копчика (МКБ 10: L05) является довольно распространенным врожденным пороком развития кожи в области крестца и копчика, при котором в межъягодичной складке появляются врожденные первичные свищевые втяжения. Данная патология чаще всего диагностируется у мужчин, чем у женщин.
Пилонидальная киста копчика: симптомы и причины развития
Длительное время пилонидальная киста копчика может протекать незаметно, не сопровождаясь появлением тех или иных клинических проявлений. У некоторых больных отмечается образование гнойно-кровянистых выделений в области выше заднего прохода, а также избыточной влажности кожи в межъягодичной складке, анального зуда.
Первые симптомы заболевания, как правило, появляются в период наступления половой зрелости, вследствие интенсивного роста волос в просвете эпителиального хода и повышенной секреции потовых и сальных желез, характерных для этого периода. Богатая микрофлора, обитающая на коже крестцово-копчиковой области и в самом ходу, скопление в нем таких «питательных» веществ, как пот, кожное сало, эпителий, способствуют созданию комфортных условий для развития воспалительного процесса, при котором у больного возникают боли в области копчика и крестца, выделяются гной и сукровица, формируется пилонидальная киста с абсцессом на копчике.
Воспаление, распространенное на окружающую клетчатку, возникшее вследствие несоблюдения правил личной гигиены, снижения иммунитета, закупорки первичных отверстий на коже, механических травм, опрелостей и расчесов, обильного оволосения крестцово-копчиковой области, вызывает интенсивную, пульсирующую боль, которая усиливается при движении. Кроме того, подобное состояние сопровождается уплотнением, припухлостью и покраснением кожи, повышением температуры тела. Как правило, подобные воспалительные очаги располагаются немного в стороне от средней линии.
При остром воспалении эпителиального копчикового хода довольно часто формируется абсцесс (отграниченное скопление гноя), спонтанное вскрытие которого на кожу приводит к улучшению либо полному исчезновению внешних проявлений гнойного осложнения.
Однако даже отсутствующая боль и прекращение выделений из отверстий хода не говорят о полном выздоровлении больного, так как очаг хронического воспаления у него остается.
Даже наоборот, запущенные формы заболевания грозят длительным рецидивирующим течением, в ходе которого формируются гнойные «ответвления» (свищи), развивается экзема, пиодермия (гнойничковая сыпь) кожи ягодиц и промежности, остеомиелит копчика и крестца.
Пилонидальная киста копчика: диагностика
Диагностика пилонидальной кисты, как правило, не вызывает затруднений. При постановке диагноза опытные врачи-проктологи Юсуповской больницы учитывают результаты визуального осмотра области межъягодичной складки, пальцевого ректального исследования и других инструментальных исследований, которые проводятся на новейшем диагностическом оборудовании клиники:
Пилонидальная киста копчика: лечение
Пилонидальная киста копчика лечится только хирургическим путем. В ходе операции хирурги Юсуповской больницы устраняют основной источник воспаления – эпителиальный канал, а также первичные отверстия и окружающие ткани.
Хирургическое вмешательство по поводу удаления пилонидальной кисты копчика должно проводиться планово после того, как у пациента стихнет острая симптоматика.
Пилонидальная киста копчика: послеоперационный период
Пациенты, перенесшие радикальную операцию по удалению пилонидальной кисты копчика, в послеоперационный период должны соблюдать ряд следующих рекомендаций:
Необходимо понимать, что раннее обращение к врачу-проктологу повышает вероятность сохранения здоровья и снижение рисков развития нежелательных осложнений.
В отделении проктологии Юсуповской больницы предоставляются качественные услуги по диагностике и лечению пилонидальной кисты копчика на новейшей медицинской аппаратуре ведущих мировых производителей. Высокую эффективность лечения патологии обеспечивает применение инновационных технологий, а также большой опыт практической деятельности врачей-проктологов Юсуповской больницы. Квалифицированные реабилитологи клиники разрабатывают индивидуальный комплекс восстановительных мероприятий в период реабилитации после хирургического вмешательства для каждого пациента. В Юсуповской больнице созданы все условия, необходимые для комфортного нахождения больных в стенах стационара, предоставляется круглосуточная, качественная помощь медицинского персонала.
Киста копчика (эпителиальный копчиковый ход)
Киста копчика (эпителиальный копчиковый ход)
Деликатная и сложная проблема
При осложнении эпителиальной кисты копчика (абсцедирование, нагноение, рецидив) человек в большинстве случаев лишается возможности поддерживать привычный образ и качество жизни. Появляются раздражающая боль, мучительный дискомфорт, серозное или гнойное отделяемое, неприятный запах, пачкается белье, становятся необходимы дополнительные гигиенические процедуры. Нередко просто невозможно нормально сидеть. И это еще не весь список неудобств.
Многие в такой ситуации вынуждены отказываться от привычных активностей, занятий спортом и даже от интимной жизни. Все это действует угнетающе. Деликатности добавляет то, что киста копчика клинически проявляет себя чаще в подростковом возрасте или период полового созревания. Подростки, как известно, особенно болезненно относятся к таким проблемам, хотя изо всех сил постараются этого не показывать. Для них особенно важны мудрый совет, понимание, помощь и своевременная консультация врача хирурга.
Сложность этой патологии заключается в том, что очень часто бывают рецидивы (повторы) после неправильной подготовки к хирургическому вмешательству, недостаточно радикально проведенной операции (неполное удаление кисты, свищей и затеков), невнимательного ведения в послеоперационном периоде, не выполнении рекомендаций врача, игнорировании элементарных гигиенических процедур и других причин. Некоторым приходится переносить хирургические вмешательства по поводу кисты копчика не один, не два раза, а многократно. Вы не поверите, но до сих пор встречаются люди, которые мучаются всю жизнь из-за рецидивов. Это снижает качество жизни и это безусловно трагедия. Так быть не должно.
Необходимо изначально отнестись очень серьезно к этому заболеванию и первичной операции. Согласитесь, никто не хочет оперироваться многократно. Впрочем, не менее серьезно, а возможно и более, нужно отнестись к повторному хирургическому вмешательству, если все же клиническая ситуация рецидивировала. Очень важно не допустить хронизации и продолжения вялотекущего процесса. Киста копчика не совсем обычная и совсем не рядовая проблема. Выбор клиники и врача, чрезвычайно важен, чтобы максимально снизить риск рецидива. Необходима консультация и операция у квалифицированного хирурга специалиста, который имеет опыт в лечении этой патологии.
Запись на прием врача хирурга по тел. +7(495)755-79-18
Киста копчика. Что это? Что является причиной? Классификация
В детстве копчиковая киста практически не дает о себе знать, так как в полости образования нет инфекции, нет активного роста волос и секреции желез. Клинические проявления заболевания происходят обычно в 13-30 лет. Как правило, в эти годы жизни имеется усиленный рост волос, активная секреция потовых и сальные желез, в том числе и внутри кисты. Волосы в кисте растут, а железы выделяют свой секрет внутрь образования. Все это скапливается.
Когда полость переполняется, появляется неприятный дискомфорт, может появиться мучительная боль, мокнутие, зуд и другие симптомы. Затем между ягодицами в области копчика открывается одна или несколько первичных серозных дырочек (серозных свищей). Содержимое образования (серозное отделяемое, пучки волос) выделяется наружу. При появлении отверстий микроорганизмы активно заселяют полость (инфицирование) в которой их раньше не было. Если по какой-то причине сообщение с внешней средой закрывается, происходит задержка эвакуации (удаления) отделяемого из образования. Возникает переполнение, напряжение, острое воспаление и абсцедирование (нагноение).
Так сложилось, что у этой патологии много различных названий. Иногда это путает или может ввести в заблуждение. Если нет воспаления, образование называется неосложненная киста копчика, дермоидная киста или эпителиальный копчиковый ход. В англоязычной литературе чаще встречаются пилонидальная киста или пилонидальный синус (pylonidal cyst, pylonidal sinus, волосяная или волосатая киста, «волосяное гнездо») из-за наличия внутри волос. Отверстия или дырочки, которые возникают первично или вторично, называются свищами области копчика. Когда появляется острое воспаление и обострение хронического, происходит нагноение и абсцедирование диагноз звучит, как абсцесс, нагноившаяся киста копчика или нагноившийся эпителиальный копчиковый ход. Все эти названия описывают разные стадии или особенности одного и того же процесса.
Тем не менее, чаще всего в клинической практике используется следующая классификация:·
Профилактика. Как можно избежать осложнений и рецидива?
Если у вас неосложненная киста, необходимо сделать все, чтобы избежать воспаления, нагноения и постараться не давать развиться клиническим проявлениям.
Основные профилактические мероприятия:
Что беспокоит при кисте копчика? Симптомы
При попадании в полость инфекции дискомфорт существенно возрастает, возникает воспаление, боли в области копчика и крестца. Могут возникнуть первичные отверстия (дырочки, свищи) из которых выделяется серозное, сукровичное или гнойное отделяемое. При нагноении и абсцедировании могут сформироваться вторичные гнойные свищи.
При отсутствии или задержке выделений из кисты через отверстия появляется болезненный инфильтрат (припухлость, отек, опухоль, шишка) с четкими контурами в области копчика и межьягодичной складки, который мешает при движениях и ходьбе. При инфицировании содержимого кисты развивается острое воспаление. Появляется боль, отек, покраснение в области инфильтрата. Повышается температура тела (лихорадка). Происходит абсцедирование (образование полости с нагноением).
После того, как самостоятельно или в результате операции абсцесс кисты копчика дренируется (отток гноя), наступает облегчение. Боли, отек и покраснение проходят, воспаление стихает. Свищ постепенно закрывается, а послеоперационная рана-разрез заживает. Наступает период мнимого благополучия (холодный период). Ждать полного излечения не стоит, поскольку сохраняется очаг дремлющей хронической инфекции (субстрат хронического воспаления), который обостряется или повторно воспаляется при определенных благоприятных для этого условиях.
Если не делать радикальную операцию, то периоды обострений и ремиссий (промежуток между обострениями) могут чередоваться в течение месяцев, а иногда лет. При ремиссии отека и гиперемии, как правило, нет. Могут беспокоить периодические тупые боли или дискомфорт в области копчика. Неудобства возникают при сидении и при наличии скудных выделений из отверстий, свищей. Свищи могут функционировать, открываться и закрываться. При длительной ремиссии вокруг отверстий появляется пигментация и рубцовые изменения тканей.
Лечение кисты копчика (предоперационное обследование, подготовка, операции)
Первичная радикальная операция (киста копчика неосложненая) или второй этап лечения после стихания острых воспалительных явлений в период ремиссии («холодный период») осуществляется в плановом порядке. Операция выполняется под местной инфильтрационной, спинальной анестезией или под внутривенным наркозом. Хирургическое вмешательство заключается в удалении (иссечении) патологического образования (кисты, канала, хода) вместе с внутренней выстилкой, содержимым полости, измененными после неоднократных воспалительных процессов окружающими тканями до фасции. Все первичные и вторичные дырочки (отверстия, свищи) тоже иссекаются. Для максимального исключения риска рецидива все ходы, свищи обязательно прокрашиваются специальным красителем. После иссечения кисты копчика послеоперационная рана, как правило, ушивается наглухо. Накладываются швы по Донати, которые обеспечивают хорошую остановку кровотечения и аккуратное сопоставление краев раны.
В ряде клиник послеоперационную рану оставляют открытой или подшивают края раны к ее дну для вторичного заживления (марсупилизация). На наш взгляд, такая тактика ведения послеоперационной раны имеет очень много недостатков:
Послеоперационный период. Перевязки после операции
В послеоперационном периоде в течение первых суток после операции необходимо соблюдать постельный режим. Вставать и ходить можно на следующий день после хирургического вмешательства. Присаживаться можно на 5-6-7 день. Полноценно сидеть на 8-9 сутки. Очень важно исключить нагрузку на швы. Необходимо избегать травматизации послеоперационной раны, а в дальнейшем рубца. В послеоперационном периоде антибактериальная терапия назначается, если процесс сопровождался острым воспалением и абсцедированием. Обезболивающие препараты используются при наличии болевого синдрома. На швы накладывается современная воздухопроницаемая асептическая повязка с впитывающей подушечкой. Перевязки делаются ежедневно. На 4-5 сутки при отсутствии выделений из раны можно перевязывать через день. При первичном заживлении швы снимаются на 12-14 сутки после операции.
Если послеоперационная рана ведется открыто, то вторичное заживление занимает достаточно длительный период. В такой ситуации для перевязки и ухода лучше всего использовать современные лечебные повязки и средства фиксации. В послеоперационном периоде не должно страдать качество жизни пациента. Мы можем подобрать специальные перевязочные материалы для ухода за открытой раной, даже если Вы оперировались в другой клинике.
Реабилитация. Профилактика рецидива. Прогноз
Для профилактики рецидива после хирургического вмешательства обязательно необходимы наблюдение врача хирурга и периодическая депиляция волос в области послеоперационной раны. Как делать депиляцию должен объяснить врач хирург. Очень важно неукоснительно соблюдать основные профилактические мероприятия (см. выше). Прогноз после радикального хирургического лечения кисты копчика благоприятный. Трудоспособность восстанавливается полностью.
Осложнения и последствия
При тяжелом течении процесса могут развиться следующие осложнения:
Эпителиальный копчиковый ход
» data-image-caption=»» data-medium-file=»https://unclinic.ru/wp-content/uploads/2021/07/jepitelialnyj-kopchikovyj-hod-900×600.jpg» data-large-file=»https://unclinic.ru/wp-content/uploads/2021/07/jepitelialnyj-kopchikovyj-hod.jpg» title=»Эпителиальный копчиковый ход»>
Константин Дряпак, проктолог-хирург. Редактор А. Герасимова
Эпителиальный копчиковый ход (ЭКХ) — это врожденный дефект в виде трубчатого канала, расположенного в подкожно-жировом слое ягодично-крестцовой зоны, длиной 2-10 сантиметров.
Часто это состояние долго не проявляется, но из-за проникновения инфекции или закупоривания канала, может развиться воспаление с последующим формированием абсцессов и свищей. Лечение хирургическое с благоприятным прогнозом при своевременном обращении.
Общие сведения
ЭКХ – врожденное заболевание, которое выражается наличием образования трубчатой формы длиной в среднем 2-3 см (может быть 10 см), расположенного между ягодиц, направленного в сторону копчика. Оно вслепую попадает в подкожную клетчатку. Внутри присутствует эпителий, волосяные фолликулы, сальные и потовые железы.
С другой стороны находится отверстие (их может быть несколько), расположенное чаще всего выше заднего прохода между ягодицами. Через них периодически выводятся остатки тканей, выстилающих поверхность изнутри. Но отверстия также являются воротами входящей инфекции, при проникновении которой возможно воспаление. Воспаление также происходит, когда отверстия основных каналов заблокированы.
Если содержимое застаивается, микроорганизмы начинают размножаться и развивается гнойное расплавление. При этом обычно поражаются окружающие органы, ткани. Необходимо срочно обратиться к проктологу.
Патологию называют также:
Преимущественно он появляется в среднем в 15-30 лет и встречается в основном у мужчин.
Причины
Существует две теории появления ЭКХ. Основная масса специалистов относит его к врожденному дефекту. Он формируется еще во время внутриутробного развития. У каждого эмбриона есть хвост на самых ранних этапах (несколько недель, примерно до 5). По непонятной причине он остается и принимает форму трубочки, выстланой эпителиальной тканью.
Зарубежные специалисты склоняются к другой этиологии болезни. Проявление ЭКХ в детском возрасте встречается крайне редко, чаще такая патология развивается по мере взросления (появления вторичных половых признаков). Предполагается, что ее вызывает неправильный рост волос (они врастают в кожу). Осюда название “волосяная киста”.
Причины воспаления, влияющие на появление ЭКХ следующие:
Классификация
Выделяют несколько этапов ЭКХ. Это:
Симптомы
У новорожденного патология никак себя не проявляет. Иногда на нее может указывать небольшая ямка в межягодичной области. По мере оволосения и активации продукции потовых и сальных желез возникают признаки ЭКХ. В основном незначительный зуд, выделения, потливость, бывает, что из кожи вырастает пучок жестковатых волос.
Гнойный ЭКХ проявляется достаточно ярко. На наличие воспаления указывают следующее:
Диагностика
Диагностика ЭКХ включает следующие этапы:
Из инструментальных методик рекомендуется:
Эти исследования выявляют патологические процессы прямой кишки. Для изучения размеров свищей и их расположения, показано УЗИ.
Дифференциальная диагностика
Проводится в отношении: опухолей (копчик, крестцовый отдел), тератомы, прямокишечных свищей, воспалениии крестцово-копчиковой области, менингиомы (спинномозговой), грыжи позвоночника, остеомиелита.
Лечение
Единственное лечение ЭКХ – только хирургия. Оперативным путем удаляется ЭКХ и все образовавшиеся отверстия. Если необходимо, иссекают вторично измененные ткани. Вопрос о сроках и методах вмешательства рассматривается с учетом клинической классификации патологии.
Если диагностирована неосложненная форма ЭКХ без воспалительного процесса, операция проводится в плановом порядке. Сначала выявляются основные отверстия методом окрашивания (например, метиленовым синим), а затем вырезаются. После процедуры остается относительно небольшая рана, которую можно полностью зашить. Благодаря этому во время заживления швов ткани немного растягиваются и не доставляют значительного дискомфорта.
При острой воспалительной стадии показана быстрая операция, при которой учитывается стадия и степень ЭКХ. При наличии инфильтрата, не выходящего за пределы межпозвонковой/межягодичной складки, радикально иссекают канал, все выходы. В отличие от предыдущего случая не практикуется использование потайного шва.
При распространении инфильтрата по области межпозвонковой складки назначается ряд консервативных методов для его уменьшения. Больному необходимо ежедневно принимать теплые ванны и проходить физиотерапевтические процедуры. Обязательна витаминотерапия и ряд противовоспалительных препаратов. Антибактериальная терапия включает антибиотики широкого спектра на 5-7 дней. Хороший результат дает нанесение мазей на водорастворимой основе (Левомеколь) на пораженный участок. После достижения положительных результатов проводится радикальная операция.
Если у пациента абсцесс, немедленно проводят радикальное хирургическое вмешательство. При этом иссекают ход и стенки абсцесса. Если есть обширная инфицированная рана, она заживает долго. В результате остается грубый шрам. Избежать таких последствий помогает двухэтапная операция. Сначала гнойник вскрывают для ежедневной санации. После устранения обширного воспалительного процесса, проводится 2-й этап (удаление измененных тканей).
Плановая операция проходит под общим (или спинномозговым) наркозом. При несложных вмешательствах проводится местная анестезия. Продолжительность операции от 20 минут до 1 часа.
Послеоперационный период
Как правило, хирургическое лечение переносится легко. Через несколько недель трудоспособность пациента восстанавливается. Через месяц рана полностью заживает. Швы снимают на десятые сутки. В послеоперационном периоде необходимо сбривать волосы по краю раны, а вокруг рубца наносить кремы или мази, улучшающие регенерацию поврежденных тканей (Контрактубекс, Дерматикс). Рекомендуется воздерживаться от подъема тяжестей и длительного сидения.
В первые месяцы после процедуры на ЭКХ рекомендуется отказаться от ношения тесной одежды с плотными швами, чтобы избежать травмирования. Важно тщательно соблюдать правила личной гигиены, каждый день менять нижнее белье, которое должно быть из натурального хлопка.
Возможные осложнения
Операция по удалению ЭКХ не считается экстренной. Ее можно временно отложить для подготовки пациента или ограничиться дренированием гнойных полостей. При своевременном обращении осложнений нет. Однако при длительном течении гнойного процесса воспаление распространяется на окружающую клетчатку.
Это вызывает вторичные абсцессы и фистулы, расположенные вдали от исходного участка поражения. Иногда они появляются в паховых складках, на мошонке, промежности, анусе, передней брюшной стенке.
При вовлечении в воспалительный процесс копчика, ЭКХ осложняется остеомиелитом, глубокой пиодермией со свищами, грибковыми инфекциями, актиномикозом. Это усугубляет течение основного заболевания. Не исключен риск озлокачествления патологии.
Прогноз
Единственный способ предотвратить воспаление пилонидального синуса – это своевременно провести операцию. Когда все ткани удалены, прогноз хороший. При отсутствии инфекционных осложнений наступает полное выздоровление. Прогноз хуже при их наличии. Если пациент не обращается в специализированное проктологическое отделение по поводу ЭКХ, высок риск рецидива.
Похожее
Вы должны авторизоваться чтобы опубликовать комментарий.