Pseudomonas aeruginosa что это такое
Антибиотикотерапия госпитальных инфекций вызванных P. aeruginosa
Опубликовано в журнале:
Русский медицинский журнал. Том 13, № 7, 2005
Профессор В.А. Руднов
Уральская государственная медицинская академия, Екатеринбург
Актуальность проблемы
Как следует из многоцентровых национальных и международных исследований, уже более 10 лет P. aeruginosa выступает в качестве одного из наиболее частых возбудителей госпитальных инфекций (ГИ), особенно в отделениях реанимации и интенсивной терапии (ОРИТ) [1–3]. Частота развития синегнойной инфекции во многом определяется нозологической структурой пациентов, тяжестью их исходного состояния, распространенностью инвазивных процедур, в частности, числом больных, нуждающихся в длительной респираторной поддержке, катетеризации мочевого пузыря или проведении длительной инфузионной терапии.
Необходимость обсуждения проблемы антибактериальной терапии инфекций, вызываемых данным микроорганизмом, наряду с их высокой распространенностью, связана также с ростом его резистентности практически ко всем из используемых в широкой практике антибиотикам, трудностями эрадикации из тканей и высокой летальностью.
Общая микробиологическая характеристика псевдомонад
Микроорганизмы рода Pseudomonas относятся к группе неферментирующих грамотрицательных бацилл. Они являются свободно живущими бактериями, чрезвычайно распространенными в окружающей среде, использующими в качестве источника энергии почти все природные органические соединения.
Благодаря способности существовать во влажной среде псевдомонады контаминируют самые разнообразные растворы, в том числе и некоторые из дезинфектантов (фурациллин, риванол), а также медицинский инструментарий и оборудование, особенно в местах скопления жидкости. Облигатная аэробность этих микроорганизмов имеющих мощную систему антиоксидантной защиты делает их устойчивыми и к действию синглетного кислорода. Псевдомонады выделяют из раковин, кранов, посуды, респираторов, увлажнителей, влагосборников, кондиционеров. Следствием широкого распространения псевдомонад в среде лечебных учреждений является колонизация ими слизистых и кожных покровов больных.
Синегнойная палочка принадлежит к бактериям, которые в естественных условиях патогенны и для человека, и для животных.
Одним из механизмов диктующих экспрессию факторов вирулентности служит присущий синегнойной палочке феномен кооперативной чувствительности («Quorum sensing»). Его суть заключается в модификации физиологических функций бактерий при изменении их численности, в результате продукции внеклеточных сигнальных молекул (аутоиндукторов), их детекции и формирования ответной реакции нового качества. Под контролем данной системы находится синтез всех экзотоксинов, а также образование биопленки. Блокада механизмов реализации феномена кооперативной чувствительности у Р. aeruginosa приводит к выраженному снижению вирулентности.
P. aeruginosa обладает способностью к неспецифической адгезии на имлантируемых устройствах (катетеры, эндотрахеальные трубки и др.). Наряду с этим присутствует и механизм специфической адгезии: молекулы, входящие в состав плазменных белков, являются адгезинами для микроорганизмов. Адгезия возрастает при нарушениях мукоцилиарного транспорта, развивающегося у подавляющего большинства пациентов ОРИТ, в послеоперационном или постравматическом периодах, при острой сердечной и дыхательной недостаточности, любой дегидратации и во всех случаях проведения ИВЛ. В дальнейшем микроколонии бактерий объединяются в сплошную биопленку, которая представляет из себя несколько слоев микробных клеток, покрытых общим гликокаликсом (полимер полисахаридной природы). Подавляющее большинство клеток находится в состоянии покоя и характеризуется крайне низкой чувствительностью к воздействию антибиотиков. Периодически возникающие очаги спонтанного размножения служат источником выделения в окружающую среду свободных микробных клеток. Прежде всего данный процесс лежит в основе катетер–ассоциированных инфекций. Распространение по внеклеточным пространствам обеспечивают секретируемые белки, обладающие ферментативной активностью: протеазы, эластаза, липаза. При любой локализации первичного очага инфекции возможно развитие бактериемии, существенно ухудшающей прогноз болезни.
Механизмы приобретенной устойчивости P. aeruginosa к антибиотикам
К антибиотикам, обладающим антипсевдомонадной активностью, относятся β–лактамы, аминогликозиды и фторхинолоны (табл. 1).
Таблица 1. Препараты с потенциальной антисинегнойной активностью и основные механизмы устойчивости
| Группа антибиотиков | Препараты | Основные механизмы устойчивости P. aeruginosa |
| Карбоксипенициллины | Карбенициллин, тикарциллин | Хромосомные β–лактамазы–AmpC |
| Уреидопенициллины | Азлоциллин, пиперациллин | Хромосомные β–лактамазы–AmpC |
| Ингибиторзащищенные пенициллины | Тикарциллин/клавуланат, Пиперациллин/тазобактам | Хромосомные β–лактамазы–AmpC |
| Цефалоспорины | Цефтазидим, цефоперазон, | AmpC, эффлюкс, |
| Цефалоспорины | Цефепим | АmpC (частично) эффлюкс |
| Монобактамы | Азтреонам | |
| Карбапенемы | Имипенем/циластатин, | Утрата поринового канала OprD |
| Карбапенемы | Меропенем | Эффлюкс |
| Аминогликозиды | Амикацин, тобрамицин, нетилмицин, гентамицин | Снижение проницаемости, ферментативная инактивация |
| Фторхинолоны | Ципрофлоксацин, левофлоксацин | Эффлюкс, модификация мишени действия |
| Полимиксины | Полимиксин В |
Мишенью действия β–лактамов являются пенициллинсвязывающие белки (ПСБ), локализованные в цито-плазматической мембране. Различия в уровне антипсевдомонадной активности отдельных β–лактамов в значительной степени объясняются их способностью диффундировать через внешнюю мембрану бактериальной клетки. Наибольшую природную активность проявляют карбапенемные антибиотики (меропенем in vitro активнее имипенема), поскольку они обладают сравнительно небольшой молекулярной массой, кроме этого, их транспорт через внешнюю мембрану облегчает наличие в молекуле двух противоположных электрических зарядов. Далее в порядке убывания антипсевдомонадной активности следуют: цефалоспорины IV поколения (цефепим), азтреонам, цефалоспорины III поколения (цефтазидим, цефоперазон), уреидопенициллины (прежде всего пиперациллин), тикарциллин и карбенициллин. Приобретенная резистентность к β–лактамным антибиотикам является весьма распространенным явлением среди P. aeruginosa. Основным механизмом резистентности является дерепрессия продукции хромосомных β–лактамаз класса С. Мутации, ведущие к дерепрессии синтеза хромосомных β–лактамаз, возникают спонтанно, независимо от воздействия антибиотиков. На фоне лечения карбапенемными антибиотиками штаммов–продуцентов селекции не происходит, так как, обладая устойчивостью к гидролизу хромосомными β–лактамазами, эти препараты подавляют и дерепрессированные мутанты. В меньшей степени подобным свойством обладают цефалоспорины IV поколения.
Главным механизмом устойчивости P. aeruginosa к карбапенемным антибиотикам является утрата в результате мутации одного из пориновых белков (или снижение его экспрессии). Этот механизм в большей степени характерен для резистентности к имипенему, чем меропенему, так как его транспорт может осуществляться и через другие пориновые белки (кроме OprD) [8]. Именно этим объясняются наблюдаемые случаи избирательной устойчивости к имипенему при сохранении чувствительности к меропенему, а иногда и к другим β–лактамам.
Анализ клинических штаммов показывает, что высокий уровень устойчивости к меропенему связан с наличием двух механизмов устойчивости (утратой белка OprD и активацией системы эффлюкса), для проявления высокого уровня устойчивости к имипенему достаточно одного механизма (утраты белка OprD) [9]. Формирование двух механизмов устойчивости (в результате двух одновременных мутаций) намного менее вероятно, чем формирование только одного (в результате одной мутации).
Доказано, что штаммы P. aeruginosa могут обладать одновременно несколькими механизмами резистентности к β–лактамным антибиотикам. Например: дерепрессия хромосомных β–лактамаз может сочетаться с продукцией плазмидных и со снижением проницаемости внешней мембраны.
На уровне природной активности аминогликозидных антибиотиков особенности строения внешней мембраны и системы выброса P. aeruginosa сказываются лишь в незначительной степени. Величины минимально подавляющих концентраций (МПК) аминогликозидов в отношении P. aeruginosa близки к таковым для других грамотрицательных бактерий. Наибольшую природную активностью в отношении P. aeruginosa проявляют тобрамицин, гентамицин, нетилмицин, сизомицин и амикацин. Устойчивость P. aeruginosa к аминогликозидным антибиотикам формируется посредством трех механизмов: модификация участка связывания рибосом с антибиотиками, снижение транспорта внутрь бактериальной клетки (нарушение проницаемости внутренней или внешней мембраны), ферментативная инактивация антибиотиков. Достаточно часто штаммы P. aeruginosa могут продуцировать одновременно несколько ферментов [14].
Из других антибиотиков потенциальное клиническое значение может иметь полимиксин В. Механизм его действия связан с нарушением целостности внешней мембраны микроорганизма (действие по типу поверхностно активных веществ). Устойчивость к этому антибиотику встречается крайне редко. Проблема заключается в том, что в России отсутствуют лекарственные формы препарата, предназначенные для внутривенного введения.
Современная картина устойчивости клинических штаммов Р. aeruginosa к антибиотикам
данных с результатами, полученными в других регионах, свидетельствует о значительной вариабельности распространения устойчивых штаммов. Например, частота резистентных штаммов к меропенему составляла в Канаде 5,1–8,4%; в странах Европы – 10,2–26,2%; Латинской Америке – 23,4–26,2% [11].
Проводимый нами в течение 8 лет (1996–2004) мониторинг чувствительности возбудителей ГИ к антимикробным препаратам в наиболее крупных ОРИТ Екатеринбурга, демонстрирует крайне неблагоприятную тенденцию. На настоящий момент доля резистентных штаммов синегнойной палочки к цефтазидиму возросла до 42,8%; имипенему – до 36%; ципрофлоксацину – до 82,1%; амикацину – до 56,2%. Наиболее тревожная ситуация наблюдается в ОРИТ хирургического профиля с большим потоком тяжелых неотложных пациентов, требующих повторных оперативных вмешательств и длительной искусственной респираторной поддержки, нескольких курсов антибиотикотерапии [11]. Одной из главных причин подобной динамики служит широкое использование в этот период аминопенициллинов, цефалоспоринов I–II поколения, способствующих индукции хромосомных β–лактамаз разрушающих все антибиотики этого класса за исключением карбапенемов и частично цефепима. Рутинное использование практически во всех клинических ситуациях амикацина, пришедшего на смену гентамицину, не только способствовало развитию к нему устойчивости, но и, по–видимому, косвенным образом сказалось на чувствительности синегнойной палочки к имипенему [13].
Выбор схемы антибактериальной терапии синегнойной инфекции
Распространенность и устойчивость во внешней среде, особенности биологии микроорганизма, способность к инвазии и стимуляции системной воспалительной реакции (СВР), а также возможность быстрой реализации нескольких механизмов устойчивости к антибиотикам – основные причины трудностей терапии синегнойной инфекции. Данные многоцентровых исследований в России и других странах убедительно доказывают, что спектр чувствительности P. aeruginosa к АБП в отдельных ОРИТ может иметь существенные различия. Фенотипическое разнообразие синегнойной палочки в госпитальных отделениях прежде всего связано с нозологической структурой больных, частотой использования инвазивных технологий и практикой назначения АБП.
Очевидно, что разработка универсальных рекомендаций невозможна без проведения локального мониторинга характера и уровня антибиотикорезистентности.
В условиях значительной распространенности P. aeruginosa как колонизирующего микроорганизма в ОРИТ (через неделю ИВЛ колонизация НДП регистрировалась у 46% больных), первым шагом должна являться оценка клинической значимости ее выделения из биологического материала пациента.
Для правильной интерпретации результата бактериологического исследования следует принять во внимание несколько обстоятельств: из какого клинического материала получен рост (мокрота, кровь, моча, раневое отделяемое), количественную оценку (число КОЕ/мл), наличие или отсутствие локальных признаков инфекционного процесса, симптомов генерализованной воспалительной реакции и динамику общего состояния пациента в целом.
Если при изоляции синегнойной палочки из крови ситуация однозначно трактуется как инфекционный процесс, то в остальных случаях необходима комплексная оценка перечисленных признаков с принятием индивидуального решения.
Клинически значимыми концентрациями P.aeruginosa являются [14]:
В основе алгоритма выбора схемы антибактериальной терапии должен лежать следующих моментов:
Рассмотрение больных с указанных позиций позволяет выделить несколько наиболее типичных клинических ситуаций и на этой основе определить рациональные схемы АБТ синегнойной инфекции (табл. 2).
Таблица 2. Выбор схемы антибактериальной терапии синегнойной инфекции у пациентов ОРИТ (до получения результатов о чувствительности)
| Клиническая ситуация, локализация очага | Факторы риска смерти (шок, ПОН, необходимость ИВЛ) | Наличие базы данных о локальной резистентности | Схема АБТ |
| Инфекция НДП во время ИВЛ, раневая инфекция или инфекция МВП | Нет | Нет | Цефепим или цефтазидим или цефоперазон |
| Бактериемия | Нет | Нет | Меропенем |
| Пневмония, раневая инфекция или инфекция МВП | Да | Нет | Меропенем |
| Пневмония, раневая инфекция или инфекция МВП | Да | Да | В зависимости от данных по локальной чувствительности цефтазидим, цефепим, имипенем, меропенем |
Обоснование алгоритма
Известно, что в случае осложнения локального инфекционного процесса септическим шоком или синдромом ПОН прогнозируемая выживаемость не превышает 60% и прогноз прогрессивно ухудшается по мере нарастания тяжести органных расстройств и числа поврежденных систем. В случае же развития синегнойной бактериемии риск развития неблагоприятного исхода увеличивается на 31,2-69% [15]. Вполне очевидно: в обозначенных условиях практически не остается резерва времени на исправление ошибок эмпирической АБТ и предпочтение должно быть отдано препаратам, к которым штаммы P. aeruginosa обладают наименьшим уровнем резистентности. При отсутствии доверительных локальных данных необходимо ориентироваться на результаты отечественных многоцентровых исследований. Есть основания предполагать, что в России в целом, несмотря на рост устойчивости синегнойной палочки ко всем АБП, меропенем остается наиболее активным препаратом [12]. Хотя по результатам проводимого нами мониторинга различие в активности между карбапенемами в отношении данного микроорганизма сократилось [11]. Повсеместно наблюдаемое нарастание частоты устойчивости P. aeruginosa к карбапенемам требует взвешенного и разумного подхода к их назначению. Препараты целесообразно резервировать для эмпирической терапии тяжелых и крайне тяжелых инфекций, вызванных синегнойной палочкой [14].
При получении доверительных лабораторных данных о чувствительности возбудителя к цефтазидиму, цефепиму или ципрофлоксацину и наличии отчетливых позитивных изменений в состоянии пациента может быть избран режим де–эскалации.
Главными доводами в его пользу де–эскалационного режима служат отсутствие доказательств преимущества полного курса назначения карбапенемов перед перед другими схемами терапии с точки зрения выживаемости при синегнойной инфекции. Не меньшее значение имеет снижение селективного давления и экономия материальных средств.
Наличие банка надежных данных, свидетельствующих о низком уровне резистентности (менее 10–15%) P. aeruginosa к карбапенемам или цефалоспоринам с антисинегнойной активностью, вполне позволяет начинать стартовую эмпирическую терапию и с этих антибиотиков.
Клиническое значение антипсевдомонадной активности ципрофлоксацина в последние годы подвергается ревизии, накапливаются клинические и экспериментальные данные о недостаточной способности этого препарата обеспечивать эрадикацию возбудителя при тяжелых инфекциях. Скорее всего, при синегнойных инфекциях ципрофлоксацин целесообразно применять лишь при локализации инфекционного очага в мочевыводящих путях [14].
В ситуации, когда инфекционный процесс не характеризуется как тяжелый сепсис вне зависимости от локализации очага и отсутствует бактериемия, внимание может быть обращено на более дешевые препараты – цефтазидим, цефоперазон, цефоперазон/сульбактам или цефепим.
Следует подчеркнуть, что данные, полученные в России, не позволяют рекомендовать для эмпирической антибиотикотерапии в том числе и среднетяжелых инфекций антисинегнойные пенициллины и ципрофлоксацин – их назначение должно осуществляться только на основании результатов оценки чувствительности возбудителя.
Режим дозирования антибактериальных препаратов с антисинегнойной активностью
Хороший и удовлетворительный клинический ответ наблюдается, когда значение AUIC, получаемое с помощью одного антибиотика или их комбинации, превышает величину 125. Причем если значение AUIC было на уровне 125, элиминация бактерий как при использовании фторхинолонов, так и β–лактамов осуществлялась за 7 дней. Увеличение AUIC до 250 сокращало время микробной эрадикации до 1-2-х суток на фоне применения фторхинолонов, но не β-лактамных антибиотиков [19].
Способ введения препаратов
Инфузионный способ введения цефтазидима, цефепима и меропенема более надежно обеспечивает необходимые для эрадикации микроорганизмов концентрации антибиотиков в крови (превышающие МПК в течение необходимого времени), чем их болюсное назначение 18.
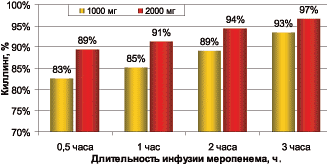
На рисунке 1 приведена вероятность достижения бактерицидного эффекта в отношении синегнойной палочки в зависимости от различных режимов введения меропенема.
Рис. 1. Вероятность достижения бактерицидного эффекта в отношении P. aeruginosa [20]
Таким образом, используя различные комбинации дозы β–лактамного антибиотика с длительностью инфузии, можно добиться улучшения результатов лечения при прежнем уровне затрат, а в ряде случаев возможно и удешевление антибактериальной терапии, так трехчасовая инфузия 1 г меропенема может быть более эффективна, чем введение 2 г в течение 0,5 часа [20].
Роль аминогликозидов
Отсутствие доказательств повышения выживаемости и торможения формирования устойчивости на фоне комбинированной терапии β–лактамами и аминогликозидами у пациентов без нейтропении [21], в условиях значительного повышения резистентности к амикацину, требуют отказаться от облигатного использования антибиотиков данного класса. Показаниями к их назначению как компонента схемы комбинированной терапии могут быть ограничены ситуациями выделения возбудителя, не демонстрирующего чувствительность к какому-либо антибиотику, а проявляющего умеренный уровень устойчивости к нескольким препаратам.
Длительность антибиотикотерапии
В отношении длительности проведения АБТ синегнойной инфекции не существует однозначных рекомендаций и конкретных сроков. Трудность принятия решения о прекращении АБТ обусловлена особенностями взаимодействия пациента и микроорганизма, которые имеют свою специфику в каждом конкретном случае.
Опираясь на существующее понимание инфекционного процесса, вызываемого P. aeruginosa, можно выделить следующие общие критерии, позволяющие принять решение о прекращении АБТ:
В частности, сохранение субфебриллитета, умеренного лейкоцитоза (менее 11 000) и палочкоядерного сдвига (10 палочкоядерных форм), остаточной инфильтрации на рентгенограмме при общей позитивной динамике по комплексу критериев в целом не должно являться основанием для продолжения АБТ. В особенности для пациентов с кожной формой сепсиса или ВАП, когда выполнена деканюляция трахеи и налажена экспекторация мокроты. В обоих случаях существует возможность для активного местного воздействия на угасающий инфекционный процесс.
Следует помнить, что процесс полной эрадикации бактерий из очага, исключительно с помощью антибиотиков, трудно достижим, особенно со слизистых, сообщающихся с внешней средой, и тем более при наличии инородных тел. Пациент, перенесший критическое состояние, с присоединением госпитальной инфекции, вызванной синегнойной палочкой и выведенный на уровень «самообеспечения» по основным жизненноважным функциям и изложенным критериям, в большей степени нуждается в общей реабилитации вне ОРИТ, профилактике новых инфекционных осложнений, основанной на соответствующем квалифицированном уходе, определенной симптоматической терапии и контроле суперинфицирования.
Pseudomonas aeruginosa что это такое
Pseudomona saeruginosa (синегнойная палочка) – грамотрицательная бактерия, которая вызывает заболевания у человека и животных. Обнаруживается в почве, воде, наружных кожных покровах человека. Несмотря на то, что P.аeruginosa является облигатным (строгим) аэробом, но может размножаться и при низком содержании кислорода, таким образом может заражать как естественную так и искусственно созданную окружающую среду. Для своей жизнедеятельности может использовать широкий спектр биологических материалов
Является одним из основных возбудителей гнойно-воспалительных процессов, особенно в условиях стационара. Первое описание раневой инфекции, вызванной синегнойной палочкой, принадлежит Люке (1862 г.), который отметил сине-зелёное окрашивание перевязочного материала. В 1897 году официально зарегистрирована первая вспышка госпитальной инфекции, вызванной P.аeruginosa.
P.аeruginosa могут присутствовать на коже, в носоглотке и в кишечнике здорового человека (обнаруживаются примерно у 3-5%), не вызывая заболевания.
Биологические свойства
Прямая или искривлённая с закруглёнными концами палочка 1-5 х 0.5-1.0 мкм. Хемоорганогетеротроф, аэроб, факультативный анаэроб (денитрификатор). Растёт на мясопептонном агаре, при этом среда окрашивается в сине- зелёный цвет, на мясопептонном бульоне при росте в среде обнаруживается помутнение и пленка, и также характерен сине-зелёный цвет. Оптимальная температура роста – 37 0 С. Селективная среда – питательный агар с цетилперидиниум-хлоридом. Образует протеазы. На твердых питательных средах диссоциирует на три формы- R-, S-. и M- форму. Продуцирует характерные пигменты: пиоцианин (феназиновый пигмент, который окрашивает питательную среду в сине-зеленый цвет, экстрагируется хлороформом), пиовердин (желто-зелёный флюоресцирующий в ультрафиолетовых лучах пигмент) и пиорубин (бурого цвета). Некоторые штаммы осуществляют биодеструкцию углеводородов, в том числе формальдегида
Рис. 1 Pseudomona saeruginosa, питательная среда.
Рис. 2. Pseudomonas aeruginosa, микроскопия
Рис. 3. Pseudomonas aeruginosa, електронная микроскопия
Эпидемиология
P.аeruginosa распространена повсеместно в природе, почве, воде, растениях, животных (включая человека). Большое значение в циркуляции P.аeruginosa имеет вода, в которой он может сохраняться до 1 года при температуре 37°С, в том числе во многих растворах, применяемых в медицине (например, жидкость для хранения контактных линз). Иногда входит в состав нормальной микрофлоры (кожа паха, подмышечной области, ушей, носа, глотки, ЖКТ). P.аeruginosa вызывает до 10-20% всех внутрибольничных инфекций, вызывая такие инфекции как пневмония, инфекции мочеполовой системы и бактериемию. Наиболее часто высевается у больных, находившихся более 7 дней в стационаре.
Свойства возбудителя
Имеет соматический О и жгутиковый Н антигены, у мукоидных штаммов можно обнаружить капсульный К антиген.
Патогенез поражений
Несмотря на наличие большого количества факторов вирулентности, инфекции чаще возникают у лиц с дефектом иммунитета. Большинство штаммов обладает поверхностными ворсинками, обеспечивающими адгезию к эпителию. Прикрепление стимулирует дефицит фибронектина, наблюдаемый при муковисцидозе и других хронических заболеваниях лёгких. Является типичным внеклеточный паразитом,. Основную роль в патогенезе поражений играют токсины возбудителя.
Лабораторная диагностика
Заподозрить синегнойную инфекцию позволяет характерное окрашивание ран и перевязочного материала в сине-зелёный цвет. Для выделения и идентификации возбудителя используют культуральный метод посева. Забор материала необходимо производить до начала антибактериальной терапии. Растет на простых питательных средах, в частности на агаре Мюллер-Хинтон. При росте на плотных средах дает характерный феномен радужного лизиса, развивающийся спонтанно, при образовании пигмента окрашивает некоторые среды в зелёный цвет. Используется метод пиоцианинотипирования, основанный на том, что штаммы резистентны к своему пиоцианину и обладают различной чувствительностью к пиоцианинам других штаммов. На жидких средах дают рост в виде поверхностной пленки, со временем образуется помутнение, распространяющееся сверху вниз.
Лекарственная устойчивость и лечение P.аeruginosa-ассоциированной инфекции
P. aeruginosa устойчива к действию многих беталактамов, аминогликозидов, цефалоспоринов и фторхинолонов.
Инфекции, вызванные P.аeruginosa на сегодняшний день излечимы, несмотря на то, что плохо поддаются терапии в связи с множественной её резистентностью, передаваемой R-плазмидами.
Механизмы резистентности P. aeruginosa: блокирование транспорта антибиотика к внутриклеточной мишени и инактивация ферментами (бета-лактамазы инактивируют пенициллины и цефалоспорины, ацетилтрансфераза и нуклеотидаза инактивируют аминoгликозиды). В исследовании NPRS-3, для синегнойной палочки был характерен высокий уровень резистентности к гентамицину (61,3%), а также к пиперациллину, пиперациллину/тазобактаму, ципрофлоксацину. Наиболее активными в отношении P.aeruginosa являлись амикацин (резистентность 6,7%) и цефтазидим (резистентность 11,2%), меропенем (резистентность 3%).
Антибактериальная терапия нозокомиальных инфекций установленной этиологии
| Микроорганизм | Препараты выбора | Альтернативные препараты | |
| монотерапия | комбинации | ||
| P.aeruginosa | Цефтазидим | Антисинегнойные пенициллины (за исключением ОРИТ), азтреонам или карбапенемы + аминогликозиды | |
Частота цефтазидиморезистентных штаммов в среднем по ОРИТ в России составила 11%; отмечен рост имипенемо- и ципрофлоксацинорезистентных штаммов (19% и 30% соответственно)
Согласно Hachem RY и соавт. [2] наиболее эффективными антибиотиками для лечения P. aeruginosa являются:
аминогликозиды (гентамицин, амикацин, тобрамицин)
фторхинолоны (ципрофлоксацин, левофлоксацин и моксифлоксацин)
Цефалоспорины (цефтазидим, цефипим, цефоперазон). Не рекомендуется использовать цефуроксим, цефтриаксон, цефотаксим!
Антипсевдомонадные пенициллины: уреидопенициллины и карбоксипенициллины (пиперациллин, тикарциллин). Ко всем другим пенициллинам P. aeruginosa устойчива.
Карбапенемы (меропенем, имипенем, дорипенем). Не рекомендуется использовать эртапенем (ertapenem)
Полимиксины (Полимиксин В)
Монобактамы – азтреонам (aztreonam)
Профилактика
Возбудитель устойчив к действию антисептиков и дезинфектантов, может сохраняться в растворах фурацилина, способен нейтрализовывать некоторые дезинфектанты, чувствителен к высушиванию, хлорсодержащим веществам, высоким температурам и давлению. Создана вакцина Aerugen, предназначенная для профилактики инфекций, вызываемых Pseudomonas aeruginosa, разработанная фирмами Berna Biotech и Orphan Europe для применения у пациентов с муковисцидозом. Ожидается, что новая вакцина поступит на рынок в 2005 году. Основным в профилактике внутрибольничных инфекций остается соблюдение правил асептики и антисептики. [1]
1. Döring G, Pier GB (2008). «Vaccines and immunotherapy against Pseudomonas aeruginosa». Vaccine 26 (8): 1011–24.
2. Hachem RY, Chemaly RF, Ahmar CA, et al. (2007). «Colistin is effective in treatment of infections caused by multidrug-resistant Pseudomonas aeruginosa in cancer patients». Antimicrob. Agents Chemother. 51 (6): 1905–11. doi:10.1128/AAC.01015-06. PMID 17387153