серома послеоперационного рубца код мкб
Послеоперационная серома ( Серома шва )
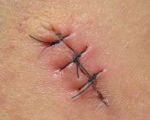
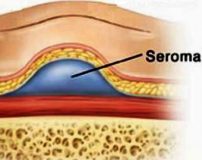
Послеоперационная серома – это скопление серозной жидкости в зоне шва, обусловленное травматизацией мягких тканей. Является осложнением хирургических вмешательств. Рассасывается самостоятельно либо принимает хроническое течение. Проявляется припухл остью в области шва, чувством распирания, неприятными ощущениями и эффектом переливания жидкости при перемене положения тела. При крупных серомах наблюдаются нарушение общего состояния, субфебрилитет. Патология может осложняться инфицированием, формированием некроза. Лечение – пункции или дренирование с активной аспирацией на фоне медикаментозной терапии. В отдельных случаях требуются повторные операции.
МКБ-10
Общие сведения
Послеоперационная серома (серома шва) – распространенное осложнение раннего послеоперационного периода. Чаще всего встречается в общей хирургии, маммологии, онкологии и пластической хирургии. По различным данным, частота образования клинически значимых сером после операций, сопровождающихся значительной отслойкой мягких тканей, колеблется от 0,8% до 80% и более. Осложнение может развиваться у пациентов любого возраста и пола, чаще встречается у женщин средней и старшей возрастной группы.
Причины
Серома является полиэтиологическим состоянием, рассматривается как осложнение обширных хирургических вмешательств. Некоторые специалисты придерживаются мнения, что скопление жидкости в проекции послеоперационной раны нельзя считать осложнением, поскольку оно представляет собой нормальный процесс заживления в фазе экссудации.
В подтверждение своей точки зрения ученые приводят данные ультразвуковых исследований, согласно которым послеоперационные серомы (в том числе – клинически незначимые) обнаруживаются у 100% пациентов. Основными провоцирующими факторами образования крупных сером, требующих проведения активных лечебных мероприятий, являются:
К числу предрасполагающих условий относят индивидуальные особенности организма, нарушения иммунитета, сахарный диабет и хронические соматические заболевания, негативно влияющие на процесс заживления раны. Чаще всего послеоперационные серомы образуются после абдоминопластики, герниопластики, маммопластики, мастэктомии, аппендэктомии, холецистэктомии. При использовании имплантатов имеет значение раздражение окружающих тканей и развитие асептического воспаления вследствие контакта с эндопротезом.
Патогенез
Существуют различные точки зрения на патогенез сером. Согласно наиболее популярной, обширные разрезы, отслойка мягкотканных структур, раздавливание или прижигание тканей и другие факторы вызывают значительные повреждения мелких лимфатических сосудов. Лимфатические сосуды тромбируются медленнее кровеносных, в результате лимфа долгое время изливается в ткани. На этапе экссудации жидкая часть крови выходит за пределы кровеносных сосудов, что увеличивает количество жидкости в тканях.
В полостях, возникших в области послеоперационной раны, скапливается соломенно-желтая жидкость, содержащая макрофаги, тучные клетки, лейкоциты и белковые фракции. В норме эта жидкость асептическая. При попадании микроорганизмов возможно нагноение с формированием абсцесса. Крупные скопления жидкости оказывают давление на окружающие ткани, нарушают кровоснабжение, вследствие чего могут образовываться участки некроза по краю швов.
Классификация
В клинической практике используют классификацию, в основе которой лежит необходимость и тактика лечения патологии. Согласно этой систематизации выделяют три группы послеоперационных сером:
Симптомы послеоперационной серомы
Маленькие образования не вызывают неприятных ощущений и нарушений общего состояния. Единственными признаками серомы являются припухлость и положительный симптом флюктуации в области послеоперационных швов. Иногда пациенты отмечают ощущение переливания жидкости во время изменения положения тела. Гиперемия кожи в зоне швов обычно отсутствует.
Больные с крупными серомами жалуются на неинтенсивную тянущую боль, чувство давления или распирания, которые усиливаются в положении стоя. В проекции швов выявляется валикообразная флюктуирующая припухлость. Длина припухлости обычно совпадает с длиной шва, ширина может варьироваться от 2-3 до 10 и более сантиметров. Возможны локальная гиперемия, слабость, утомляемость, повышение температуры тела до субфебрильных цифр.
Осложнения
Наиболее серьезным осложнением является нагноение серомы. При большом количестве жидкости формируются крупные абсцессы. Возможно расплавление подлежащих тканей с развитием перитонита. У некоторых больных развивается сепсис. Некрозы при серомах, как правило, протекают более благоприятно, захватывают небольшие участки тканей в области швов. Хронические серомы ухудшают качество жизни, существенно увеличивают период нетрудоспособности после операций.
Диагностика
Обычно серомы развиваются в период стационарного послеоперационного лечения, поэтому диагноз выставляется лечащим врачом. Диагностика базируется на данных объективного осмотра, при необходимости назначаются дополнительные исследования. Программа обследования может включать:
Лечение послеоперационной серомы
Лечение осуществляется в стационарных условиях. При крупных образованиях, отсутствии признаков рассасывания показана комплексная терапия, включающая в себя консервативные и оперативные мероприятия.
Консервативная терапия
Целью консервативного лечения является снижение вероятности инфицирования, устранение асептического воспаления, уменьшение количества жидкости. Применяются медикаменты следующих групп.
Хирургическое лечение
Тактика хирургического лечения определяется размерами серомы, эффективностью лечебных мероприятий на предыдущих стадиях. При неосложненных серомах возможны следующие варианты:
При нагноившихся серомах производится вскрытие, дренирование гнойной полости. При образовании участков некроза проводят перевязки до отторжения струпа и полного заживления раны. Все хирургические методы применяют на фоне консервативной терапии.
Прогноз
Прогноз в большинстве случаев благоприятный. Небольшие серомы нередко рассасываются самостоятельно в течение 1-2 недель. Эффективность пункций при серомах на фоне плановых пластических и абдоминальных операций составляет около 90%. Реконструктивные вмешательства требуются редко. Процент нагноений незначительный, осложнение чаще развивается после экстренных операций, при наличии сопутствующей патологии, излишнем весе.
Профилактика
Профилактические мероприятия включают тщательную оценку риска хирургических вмешательств, детальное предоперационное обследование, соблюдение техники проведения операций. Хирургам необходимо воздерживаться от слишком широких разрезов, грубых манипуляций с тканями, чрезмерного использования коагулятора.
Последствия термических и химических ожогов, отморожений, ран
14-16 октября, Алматы, «Атакент»
150 участников из 10 стран. Новинки рынка стоматологии. Цены от производителей
Общая информация
Краткое описание
Последствие термических ожогов отморожений и ран – это симптомокомплекс, анатомо-морфологических изменений в пораженных участках тела и окружающих тканей ограничивающие качество жизни и вызывающие функциональные нарушения [1, 2].
Основными исходами вышеперечисленных состояний являются рубцы, длительно незаживающие раны, раны, контрактуры и трофические язвы.
Рубец – это соединительнотканная структура, возникшая в месте повреждения кожи различными травмирующими факторами для поддержания гомеостаза организма [1].
Рубцовые деформации – состояние при ограниченных рубцах, рубцовых массивах, локализующихся на голове, туловище, шее, конечностях без ограничения движений, приводящих к эстетическим и физическим неудобствам и ограничениям.
Контрактура – это стойкое ограничение движений сустава, вызванное изменением окружающих тканей, вследствие воздействия различных физических факторов, при котором конечность не может быть полностью согнута или разогнута в одном или нескольких суставах. [1]
Рана – это повреждение тканей или органов, сопровождающееся нарушением целостности кожи и подлежащих тканей.
Длительно незаживающая рана – рана, не заживающая в течение периода, который является нормальным для ран подобного типа или локализации. На практике длительно незаживающей раной (хронической) принято считать рану, существующую более 4 недель без признаков активного заживления (исключение составляют обширные раневые дефекты с признаками активной репарации) [3].
Трофическая язва— дефект покровных тканей с малой тенденцией к заживлению, со склонностью к рецидивированию, возникший на фоне нарушенной реактивности вследствие внешних или внутренних воздействий, которые по своей интенсивности выходят за пределы адаптационных возможностей организма. Трофической язвой считается рана не заживающая более 6 недель.
Название протокола: Последствия термических и химических ожогов, отморожений, ран.
Код протокола:
Код(ы) МКБ-10:
Т90.8 Последствия других уточненных травм головы
Т91.8 Последствие других уточненных травм шеи и туловища
Т92.8 Последствие других уточненных травм верхней конечности
Т93.8 Последствие других уточненных травм нижней конечности
Т 95 Последствия термических и химических ожогов и отморожений
Т95.0 Последствия термического и химического ожога и отморожения головы и шеи
T95.1 Последствия термического и химического ожога и отморожения туловища
Т95.2 Последствия термического и химического ожога и отморожения верхней конечности
Т95.3 Последствия термического и химического ожога и отморожения нижней конечности
Т95.4 Последствия термических и химических ожогов, классифицированные только в соответствии с площадью поражённого участка тела
T95.8 Последствия других уточненных термических и химических ожогов и отморожений
Т95.9 Последствия не уточненных термических и химических ожогов и отморожений
L03.3 Флегмона туловища
L91.0 Келоидный рубец
L59.9 Болезнь кожи и подкожной клетчатки связанная с излучением
L57.9 Изменение кожи, вызванное хроническим воздействием неионизирующего излучения, не уточненное
L59.9 Болезнь кожи и подкожной клетчатки, связанна с излучением, не уточненное
L90.5 Рубцовые состояния и фиброз кожи
L97 Язва нижней конечности, не классифицированная в других рубриках
L98.4 Хроническая язва кожи, не классифицированная в других рубриках
S 01.9 Открытая рана головы не уточненная
S 08.0 Отрыв волосистой части головы
S 11.9 Открытая рана шеи не уточненная
S 21.9 Открытая рана грудной клетки не уточненная
S 31.8 Открытая рана другой и не уточненной части живота
S 41.8 Открытая рана другой и не уточненной части плечевого пояса и плеча
S 51.9 Открытая рана не уточненной части предплечья
S 71.8 Открытая рана другой и не уточненной части тазового пояса
Т88.9 Осложнения хирургического и терапевтического вмешательства не уточненные.
Т98.3 Последствия осложнений хирургических и терапевтических вмешательств, не классифицированные в других рубриках.
Дата разработки протокола: 2014 год.
Категория пациентов: взрослые.
Пользователи протокола: комбустиологи, травматологи-ортопеды, хирурги.
Серома послеоперационного рубца код мкб
Раневые осложнения в области хирургического вмешательства по поводу большой послеоперационной грыжи передней брюшной стенки по-прежнему занимают лидирующие позиции среди всего спектра осложнений у этой категории пациентов [1]. Серома, или лимфоцеле, длительная серозная экссудация являются самыми распространенными осложнениями после герниопластики [2]. Их частота варьирует в широких пределах — от 0,8 до 60% [3—8].
Серому определяют как любое подкожное жидкостное скопление, выявляемое клинически и/или при УЗИ послеоперационной раны [9]. Наличие идентифицированной серомы всегда увеличивает риски некроза подкожного жирового лоскута, вторичного инфицирования, снижает репаративную возможность тканей [3, 10, 11], что в свою очередь ведет к увеличению срока пребывания пациента в стационаре, повышает экономическую нагрузку на медицинское учреждение [8], а также приводит к значительному увеличению сроков реабилитации оперированного больного [12—15].
В литературе можно встретить такие понятия, как «клиническая серома» — видимая выпуклость или флюктуация без признаков инфекции, и «субклиническая серома», выявляемая при УЗИ послеоперационной раны без отклонений при физикальном исследовании [9], а также деление сером на 3 типа:
1-й тип — асимптомные (не требуют дополнительного лечения);
2-й тип — симптомные, требующие простой пункции и аспирации;
3-й тип — симптомные, требуют повторной операции.
Диагностика
Частота выявления серомы может изменяться в зависимости от метода, которым ее диагностируют. По клиническим данным, эта частота будет невысока, а при УЗИ может достигать 100%. Небольшое количество жидкости в области эндопротеза выявляется практически у всех пациентов на 5—7-й день после операции. Однако жидкость обнаруживается не только в пространствах, которые непосредственно контактируют с сеткой, но и в подкожной жировой или предбрюшинной клетчатке, например при расположении эндопротеза в позиции sublay [12, 16].
Для диагностики серомы наиболее информативным методом в настоящее время является повторное УЗИ послеоперационной раны, при котором определяют скопление жидкости в подкожной клетчатке, перипротезном пространстве. УЗИ дает возможность определить скопление жидкости значительно лучше по сравнению с осмотром, особенно у пациентов с ожирением. Помимо диагностики серомы, возможно выполнение пункции и эвакуации жидкости под УЗ-контролем [17]. Метод позволяет обнаружить скопления жидкости в разных слоях послеоперационной раны, оценить эхоструктуру и эхогенность тканей передней брюшной стенки в зоне операции, дифференцировать анатомические слои. При повторных исследованиях можно оценить изменение объема жидкости и ее характер. УЗИ предоставляет информацию о положении дренажей и адекватности их функции. С помощью данных УЗИ может быть принято решение о сроках удаления дренажей [17, 18]. Этот метод признается ведущим в выявлении на ранних стадиях формирования таких осложнений, как инфильтрат, абсцесс, серома, а также может выполняться непосредственно у постели больного [19].
С.Г. Измайлов [20] выполнял УЗИ раны на 3, 5, 7, 10, 12-й день после операции. Выявлено, что при неосложненном течении послеоперационного периода ширина гипоэхогенной зоны в области мышечно-апоневротического слоя передней брюшной стенки максимально увеличивается на 3—5-й день. Ее уменьшение происходит в фазе регенерации на 7—10-й день, тогда же появляются участки с повышенной эхогенной структурой. Увеличение ширины гипоэхогенной зоны через 5—7 дней после операции без тенденции к уменьшению свидетельствует о высокой вероятности развития нагноения раны.
Лечение
Четких критериев ведения пациентов с послеоперационной серомой брюшной стенки на сегодняшний день не разработано. Одни авторы активно пропагандируют пункционный способ лечения [21], другие — длительную вакуум-аспирацию [22]. Пункционное лечение под ультразвуковым контролем рекомендуют большинство авторов, которые отмечают высокую чувствительность и специфичность метода [23, 24].
Ф.Н. Ильченко и соавт. [25] отмечают значимость динамического УЗ-контроля раны и пункционного лечения сером в раннем послеоперационном периоде (в пределах 10 сут). По мнению авторов, это позволяет на ранних этапах выявить различные осложнения со стороны послеоперационной раны и вовремя профилактировать развитие нагноения. Клинически значимыми авторы считали жидкостные образования в подкожной клетчатке диаметром 3 см и более, лечение которых проводили пункционным способом под УЗ-контролем. Пункции были проведены в 25% наблюдений (всего 56 пациентов), число пункций варьировало от 2 до 8—10. Авторы сделали вывод, что использование разработанной тактики контроля состояния и ведения раны явилось эффективным способом профилактики нагноения послеоперационной раны у 97,1% пациентов.
УЗ-мониторинг состояния послеоперационной раны также нашел отражение в работе других авторов [26]. В частности, был разработан алгоритм УЗ-мониторинга послеоперационной раны после пластики послеоперационного грыжевого дефекта. Клинически значимыми скоплениями жидкости авторы считали 20 мл и более по данным УЗИ на 4—6-е сутки после операции, что требовало пункционного лечения. При получении серозно-геморрагического экссудата в объеме менее 10 мл требовалась повторная пункция через 2 сут. При схожем результате пункции прекращали. Если получали 50 мл и более, пункции повторяли ежедневно до уменьшения объема пунктата до 20 мл с контрольным УЗ-сканированием на 21-е сутки после операции. При получении жидкости во время пункции менее 50 мл повторные вмешательства проводили через 2—3 сут на протяжении 3 нед с контрольным УЗИ также на 21-е сутки и при положительной динамике (менее 20 мл) на 28-е сутки. Если по данным УЗИ на 4—6-е сутки после операции выявлялось жидкостное образование менее 20 мл, проводили контрольное УЗИ перед снятием швов (на 10—13-е сутки). Авторами работы был сделан вывод, что с 95% вероятностью предложенный алгоритм УЗ-мониторинга послеоперационной раны позволяет снизить общую частоту раневых осложнений. Однако такой алгоритм не лишен и недостатков, так как ежедневное повторение пункций на основании только однократного выявления жидкостного скопления в послеоперационной ране в объеме 50 мл грозит увеличением инфекционных осложнений, а также причиняет физическое и психологическое страдание пациенту.
В работе Н.К. Тарасовой и соавт. [28] описано выполнение пункции серомы под УЗ-контролем при скоплении жидкости более 20 мм. Закрытый способ ведения раны позволил авторам избежать высокой частоты гнойных осложнений, которая составила 0,32%.
А.В. Кузнецов и соавт. [29] провели работу, в которой были проспективно изучены результаты лечения 183 пациентов, оперированных по поводу послеоперационной вентральной грыжи с установкой сетчатого импланта onlay, послеоперационный период которых сопровождался формированием серомы. Пациенты были разделены на четыре группы в зависимости от способа опорожнения жидкостных образований: а) опорожнение через рану перчаточным выпускником; б) опорожнение через рану без дренажа с ежедневным зондированием линии швов; в) опорожнение полости серомы, установка вакуум-дренажа в полость серомы на 3 сут через отдельный прокол, минуя линию швов; г) пункционный способ. После 12 сут при сохранении экссудации всех больных из любой группы переводили на пункционное опорожнение серомы на 21, 36 и 45-е сутки. Лидерами по количеству экссудата явились группы с постоянным нахождением инородного тела (дренажной трубки) в ране. Авторы связывают это с раздражающим действием дополнительного инородного тела в брюшной стенке и активного движения интерстициальной и внутрисосудистой жидкости под действием вакуума. При количестве экссудата менее 5 мл пункции полностью прекращали. Минимально осложнения присутствовали в группе с пункционным ведением послеоперационного периода. Авторы пришли к следующим выводам: наименее желательным способом ведения сером является опорожнение полости с оставлением дренажной резиновой полоски; использование в раннем послеоперационном периоде вакуумного дренажа по Редону при грыжах среднего размера не имеет преимуществ перед пункционным методом; оптимальным для лечения сером после аллопластики грыжевого дефекта является пункционный способ. Это подтверждается на 11,1—27,2% более скорым исчезновением экстравазата, на 9,7—39,4% меньшим риском инфицирования полости серомы, более благоприятным и на 25,6—39,6% более краткосрочным восстановительным периодом.
Таким образом, лечение пациентов с большой послеоперационной вентральной грыжей, у которых течение послеоперационного периода осложнилось образованием серомы, является актуальной и не до конца изученной проблемой. Стандартом диагностики признано повторное УЗИ состояния послеоперационной раны, а лечения — пункционная аспирация серомы.
В настоящее время не разработано четкого и простого алгоритма диагностического мониторинга и лечения при острых жидкостных скоплениях у пациентов после пластики большого послеоперационного грыжевого дефекта передней брюшной стенки с использованием сетчатого эндопротеза, дифференцированного подхода к этой проблеме. Разработка гибкого подхода к данной проблеме с использованием УЗ-мониторинга по сей день актуальная и важная тема.
Авторы заявляют об отсутствии конфликта интересов.
Келоидные и гипертрофические рубцы
14-16 октября, Алматы, «Атакент»
150 участников из 10 стран. Новинки рынка стоматологии. Цены от производителей
Общая информация
Краткое описание
РОССИЙСКОЕ ОБЩЕСТВО ДЕРМАТОВЕНЕРОЛОГОВ И КОСМЕТОЛОГОВ
ФЕДЕРАЛЬНЫЕ КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ ПО ВЕДЕНИЮ БОЛЬНЫХ CКЕЛОИДНЫМИ И ГИПЕРТРОФИЧЕСКИМИ РУБЦАМИ
Шифр по Международной классификации болезней МКБ-10
L91.0
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Общепринятой классификации не существует.
Этиология и патогенез
Формирование рубцовой ткани представляет собой физиологический ответ на повреждение кожных покровов и слизистых оболочек. Однако изменение метаболизма внеклеточного матрикса (дисбаланс между его разрушением и синтезом) может привести к чрезмерному рубцеванию и образованию келоидных и гипертрофических рубцов [1].
Заживление ран и, следовательно, образование рубцовой ткани включает в себя три отдельных этапа: воспаление (в первые 48-72 ч после повреждения ткани), пролиферация (до 6 недель) и ремоделирование или созревание (в течение 1 года и более) [1]. Длительная или чрезмерно выраженная воспалительная фаза может способствовать усиленному рубцеванию. Согласно результатам современных исследований, у людей с генетической предрасположенностью, первой группой крови, IV-V-VI фототипом кожи образование рубцов может развиваться под действием различных факторов: гипериммуноглобулинемии IgE, изменения гормонального статуса (в период полового созревания, беременности и т.д.) [1, 2].
Официальные показатели заболеваемости и распространенности келоидных и гипертрофических рубцов отсутствуют. По данным современных исследований, образование рубцов наблюдается у 1,5-4,5% лиц в общей популяции. Келоидные рубцы выявляются в равной степени у мужчин и женщин, чаще – у лиц молодого возраста. Существует наследственная предрасположенность к развитию келоидных рубцов: генетические исследования указывают на аутосомно-доминантное наследование с неполной пенетрантностью [2].
Клиническая картина
Cимптомы, течение
Различают следующие клинические формы рубцов [11, 12, 13, 14]:
— нормотрофические рубцы;
— атрофические рубцы;
— гипертрофические рубцы:
o линейные гипертрофические рубцы;
o широко распространяющиеся гипертрофические рубцы;
— келоидные рубцы:
o малые келоидные рубцы;
o крупные келоидные рубцы.
Также выделяют стабильные (зрелые) и нестабильные (незрелые) рубцы.
Келоидные рубцы представляют собой четко очерченные плотные узлы или бляшки, от розового до лилового цвета, с гладкой поверхностью и неравномерными нечеткими границами. В отличие от гипертрофических рубцов, они часто сопровождаются болезненностью и гиперестезиями. Покрывающий рубцы тонкий эпидермис нередко изъязвляется, часто наблюдается гиперпигментация.
Келоидные рубцы образуются не ранее чем через 3 месяца после повреждения ткани, а затем могут увеличиваться в размерах в течение неопределенно длительного времени. По мере роста по типу псевдоопухоли с деформацией очага они выходят за границы первоначальной раны, спонтанно не регрессируют и имеют тенденцию к рецидивам после эксцизии.
Образование келоидных рубцов, в том числе спонтанное, наблюдается в определенных анатомических областях (мочки ушей, грудь, плечи, верхняя часть спины, задняя поверхность шеи, щеки, колени).
Гипертрофические рубцы представляют собой узлы куполообразной формы различных размеров (от мелких до очень крупных), с гладкой или бугристой поверхностью. Свежие рубцы имеют красноватую окраску, в дальнейшем она становится розоватой, белесоватой. По краям рубца возможна гиперпигментация. Образование рубцов происходит в течение первого месяца после повреждения ткани, увеличение в размерах – в течение последующих 6 месяцев; часто в течение 1 года рубцы регрессируют. Гипертрофические рубцы ограничены границами первоначальной раны и, как правило, сохраняют свою форму. Очаги поражения обычно локализуются на разгибательных поверхностях суставов или в областях, подверженных механическим нагрузкам.
Диагностика
Диагноз заболевания устанавливается на основании клинической картины, результатах дерматоскопического и гистологического исследований (при необходимости).
При проведении комбинированной терапии рекомендуются консультации терапевта, пластического хирурга, травматолога, радиолога.
Дифференциальный диагноз
Лечение
Цели лечения
— стабилизация патологического процесса;
— достижение и поддержание ремиссии;
— повышение качества жизни больных:
o купирование субъективной симптоматики;
o коррекция функциональной недостаточности;
o достижение желаемого косметического результата.
Общие замечания по терапии
Гипертрофические и келоидные рубцы являются доброкачественными поражениями кожи. Необходимость проведения терапии определяется выраженностью субъективных симптомов (например, зуда/боли), функциональной недостаточностью (например, контрактуры / механического раздражения из-за высоты образований), а также эстетическими показателями, которые могут значительно влиять на качество жизни и приводить к стигматизации [17, 18].
Ни один из доступных в настоящее время методов терапии рубцов в виде монотерапии не позволяет во всех случаях добиться редукции рубцов или улучшения функционального состояния и / или косметической ситуации. Практически во всех клинических ситуациях требуется сочетание различных методов лечения.
Немедикаментозная терапия
Криохирургия 30
Криохирургия жидким азотом приводит к полной или частичной редукции 60-75% келоидных рубцов после, по меньшей мере, трех сессий (В). Основными побочными эффектами криохирургии являются гипопигментация, образование пузырей и замедленное заживление (А).
Сочетание криохирургии жидким азотом и инъекций глюкокортикостероидных препаратов, имеет синергетический эффект за счет более равномерного распределения препарата в результате межклеточного отека ткани рубца после низкотемпературного воздействия (В).
Обработка рубца может проводится методом открытого криораспыления либо контактным методом с использованием криозонда. Длительность экспозиции – не менее 30 секунд; частота применения – 1 раз в 3-4 недели, количество процедур – индивидуально, но не менее 3.
Лазерное воздействие 32.
1. Лазер на основе диоксида углерода.
Обработка рубца СО2 лазером может проводится в тотальном или фракционном режимах. После тотальной абляции келоидного рубца СО2 лазером в качестве монотерапии рецидив наблюдается в 90% случаев (В), поэтому данный вид лечения не может быть рекомендован в виде монотерапии. Использование фракционных режимов лазерного воздействия позволяет снизить количество рецидивов.
2. Пульсирующий лазер на красителях.
Пульсирующий лазер на красителях (PDL) генерирует излучение с длиной волны 585 нм, что соответствует пику поглощения гемоглобина эритроцитов в кровеносных сосудах. Кроме прямого сосудистого воздействия PDL уменьшает индукцию трансформирующего фактора роста-β1 (TGF-β1) и гиперэкспрессию матриксных металлопротеиназ (MMP) в тканях келоида (С).
В большинстве случаев использование PDL оказывает положительное воздействие на ткань рубца в виде размягчения, уменьшения интенсивности эритемы и высоты стояния.
Хирургическое иссечение 39.
Хирургическая коррекция рубцовых изменений сопровождается рецидивом в 50-100% случаев, за исключением келоидов мочек ушных раковин, которые рецидивируют значительно реже (В). Такая ситуация связана с особенностями операционной техники, выбором метода закрытия операционного дефекта, различными вариантами пластики местными тканями.
Лучевая терапия 47.
Лучевая терапия применяется в качестве монотерапии или дополнения к хирургическому иссечению. Хирургическая коррекция в течение 24 часов после лучевой терапии считается наиболее эффективным подходом для лечения келоидных рубцов, позволяющим значительно снизить число рецидивов ( B ). Рекомендуется применение относительно высоких доз лучевой терапии в течение короткого времени экспозиции (В) [5].
К побочным реакциям ионизирующего излучения относят стойкую эритему, шелушение кожи, телеангиэктазии, гипопигментацию (В) и риск канцерогенеза (существует несколько научных сообщений о злокачественной трансформации последовавшей после лучевой терапии рубцов).
Требования к результатам лечения
В зависимости от метода терапии положительная клиническая динамика (уменьшение объема рубца на 30-50%, снижение выраженности субъективных симптомов) может быть достигнута после 3-6 процедур или после 3-6 месяцев лечения.
При отсутствии удовлетворительных результатов лечения после 3-6 процедур / 3-6 месяцев необходима модификация терапии (комбинация с другими методами / смена метода / увеличение дозы).
Келоидные рубцы
Профилактика
Лицам, имеющим в анамнезе случаи образования гипертрофических или келоидных рубцов или тех, кому предстоит операция в зоне повышенного риска их развития, рекомендуется:
1. Для ран с высоким риском развития рубцов, предпочтительно использовать продукты на основе силикона. Силиконовый гель или пластины следует наносить после того, как разрез или рана эпителизируется и продолжать в течение по крайней мере 1 месяца. Для силиконового геля, рекомендовано как минимум 12-часовое ежедневное использование или, если возможно, непрерывное 24-часовое использование с гигиенической обработкой дважды в день. Использование силиконового геля может быть предпочтительным, при обширной площади поражения, при использовании на их в области лица, для лиц, проживающих в жарком и влажном климате.
2. Для пациентов со средней степенью риска развития рубцов возможно использование силиконового геля или пластин (предпочтительно), гипоаллергенной микропористой ленты.
3. Пациентам с низким риском развития рубцов следует рекомендовать соблюдать стандартные гигиенические процедуры. Если пациент выражает озабоченность в связи с возможностью формирования рубца, он может применять силиконовый гель.
Дополнительной общей профилактической мерой является исключение воздействия солнечных лучей и использование солнцезащитных кремов с максимальным коэффициентом защиты от солнца (SPF> 50) до созревания рубца.
Как правило, тактика ведения пациентов с рубцами может быть пересмотрена через 4-8 недель после эпителизации с целью определения необходимости дополнительных вмешательств по коррекции рубцов.
Информация
Источники и литература
Информация
Персональный состав рабочей группы по подготовке федеральных клинических рекомендаций по профилю «Дерматовенерология», раздел «Келоидные и гипертрофические рубцы»:
1. Рахматулина Маргарита Рафиковна – заместитель директора ФГБУ «Государственный научный центр дерматовенерологии и косметологии» Минздрава России по научно-клинической работе, доктор медицинских наук, г. Москва.
2. Карамова Арфеня Эдуардовна – заведующий отделом дерматологии ФГБУ «Государственный научный центр дерматовенерологии и косметологии» Минздрава России, кандидат медицинских наук, г. Москва
3. Сайтбурханов Рифат Рафаилевич – врач-дерматовенеролог консультативно-диагностического центра ФГБУ «Государственный научный центр дерматовенерологии и косметологии» Минздрава России, г. Москва
МЕТОДОЛОГИЯ
Методы, использованные для сбора/селекции доказательств:
поиск в электронных базах данных.
Описание методов, использованных для сбора/селекции доказательств:
доказательной базой для рекомендаций являются публикации, вошедшие в Кокрановскую библиотеку, базы данных EMBASE и MEDLINE.
Методы, использованные для оценки качества и силы доказательств:
· Консенсус экспертов;
· Оценка значимости в соответствии с рейтинговой схемой (схема прилагается).
Рейтинговая схема для оценки силы рекомендаций:
| Уровни доказательств | Описание |
| 1++ | Мета-анализы высокого качества, систематические обзоры рандомизированных контролируемых исследований (РКИ) или РКИ с очень низким риском систематических ошибок |
| 1+ | Качественно проведенные мета-анализы, систематические, или РКИ с низким риском систематических ошибок |
| 1- | Мета-анализы, систематические, или РКИ с высоким риском систематических ошибок |
| 2++ | Высококачественные систематические обзоры исследований случай-контроль или когортных исследований. Высококачественные обзоры исследований случай-контроль или когортных исследований с очень низким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
| 2+ | Хорошо проведенные исследования случай-контроль или когортные исследования со средним риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
| 2- | Исследования случай-контроль или когортные исследования с высоким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
| 3 | Неаналитические исследования (например: описания случаев, серий случаев) |
| 4 | Мнение экспертов |
Методы, использованные для анализа доказательств:
· Обзоры опубликованных мета-анализов;
· Систематические обзоры с таблицами доказательств.
Методы, использованные для формулирования рекомендаций:
Консенсус экспертов.
Рейтинговая схема для оценки силы рекомендаций:
Индикаторы доброкачественной практики (Good Practice Points – GPPs):
Рекомендуемая доброкачественная практика базируется на клиническом опыте членов рабочей группы по разработке рекомендаций.
Экономический анализ:
Анализ стоимости не проводился и публикации по фармакоэкономике не анализировались.
Метод валидизации рекомендаций:
· Внешняя экспертная оценка;
· Внутренняя экспертная оценка.
Описание метода валидизации рекомендаций:
Настоящие рекомендации в предварительной версии рецензированы независимыми экспертами.
Комментарии, полученные от экспертов, систематизированы и обсуждены членами рабочей группы. Вносимые в результате этого изменения в рекомендации регистрировались. Если же изменения не были внесены, то зарегистрированы причины отказа от внесения изменений.
Консультация и экспертная оценка:
Предварительная версия была выставлена для обсуждения на сайте ФГБУ «Государственный научный центр дерматовенерологии и косметологии» Минздрава России для того, чтобы лица, не участвующие в разработке рекомендаций, имели возможность принять участие в обсуждении и совершенствовании рекомендаций.
Рабочая группа:
Для окончательной редакции и контроля качества рекомендации повторно проанализированы членами рабочей группы.
Основные рекомендации:
Сила рекомендаций (A–D) приводится при изложении текста рекомендаций.