синдром лайелла код по мкб 10 у взрослых
Токсический эпидермальный некролиз (Лайелла)
Рубрика МКБ-10: L51.2
Содержание
Определение и общие сведения [ править ]
Синдром Лайелла представляет собой распространенную форму токсического эпидермального некролиза, характеризующийся разрушением и отделением эпителия кожи и слизистых оболочек с участием более 30% площади поверхности тела.
Ежегодная заболеваемость синдромом Лайелла составляет 1/1 000 000 человек.
Описан Lyell, 1954 г.
Этиология и патогенез [ править ]
Клинические проявления [ править ]
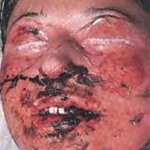
Внезапное появление эритематозных пятен с синюшным оттенком, напоминающих элементы многоформной экссудативной эритемы, на которых в течение нескольких часов развиваются огромные пузыри. Симптом Никольского резко положительный, в том числе на видимо здоровой коже, эпидермис отслаивается пластами, как при ожогах II-III степени («симптом простыни»). Поверхностные влажные эрозии выделяют экссудат, состоящий из плазмы с примесью крови. Поражаются слизистые оболочки полости рта, носа, гортани, трахеи, бронхов, половых органов. Из-за резкой болезненности затруднен или невозможен прием даже жидкой пищи. Губы отекают и покрываются кровянистыми корками с глубокими трещинами. Температура повышена до 39-40°, общее состояние больных очень тяжелое, они адинамичны. Летальность составляет 25-30%.
Токсический эпидермальный некролиз (Лайелла): Диагностика [ править ]
Дифференциальный диагноз [ править ]
Дифференциальную диагностику проводят с синдромом Стивенса-Джонсона (более благоприятное течение, отрицательный симптом Никольского) и вульгарной пузырчаткой (торпидное течение на фоне удовлетворительного состояния больного).
Токсический эпидермальный некролиз (Лайелла): Лечение [ править ]
Лечение должно проводиться в условиях стационара, располагающего специальными кроватями, как для больных с ожогами. Для профилактики вторичной инфекции пациента необходимо изолировать. Персонал должен носить стерильную одежду и маски. Нужно отменить препараты, являющиеся возможной причиной болезни. При исключении инфекционной причины синдрома Лайелла (стафилогенный синдром) в течение первых 4 дней назначаются ударные дозы преднизолона (1000-250100-20 мг). Антибиотики (цефотаксим внутривенно по 2 г 2 раза в день), затем антибиотик в зависимости от результатов бактериологического исследования, обезболивающие (морфин по 10-30 мг каждые 8 часов). Наружная терапия включает вскрытие пузырей, применение на эрозии крема сульфадиазина серебра, анилиновых красителей (водный раствор генциан-виолета), полоскание рта вяжущими растворами, закапывание в глаза дезинфицирующих капель.
Прогноз плохой, смертность: 20-25%.
Профилактика [ править ]
Прочее [ править ]
Токсический эпидермальный некролиз
Определение и общие сведения
Ежегодная заболеваемость составляет около 1 / 500 000 человек. Женщины чаще страдают, чем мужчины.
Этиология и патогенез
В двух третях случаев токсический эпидермальный некролиз запускается с помощью четко идентифицируемой лекарственной аллергии. Были идентифицированы десятки высокорисковых препаратов: аллопуринол, противоинфекционные сульфонамидные агенты, ламотриджин, невирапин, карбамазепин, фенобарбитал, фенитоин и нестероидные противовоспалительные препараты, производные оксикама. В редких случаях заболевание ассоциируется с инфекциями (в частности, микоплазменной пневмонией) или трансплантацией костного мозга. Остальные 25-30% случаев классифицируются как идиопатические, но некоторые из этих случаев могут быть связаны с неспособностью идентифицировать причинный препарат. Клинический диагноз должен быть подтвержден биопсией кожи, которая выявит эпидермальный некроз и отсутствие отложений антител.
Начало может происходить в любом возрасте, но риск увеличивается после 40 лет. Были описаны три подформы в зависимости от процентной доли затронутой площади поверхности тела: синдром Стивенса-Джонсона ( = 30%) и промежуточная форма (10-29 %).
Дифференциальный диагноз токсического эпидермального некролиза должен включать ветряную оспу на ранних стадиях заболевания, стафилококковый эпидермолиз, стафилококковый синдром обожжённой кожи (связанный с поверхностным пилингом кожи, вызванным специфическим стафилококковым токсином и обычно встречающимся у новорожденных) и, реже, аутоиммунными буллезными заболеваниями (исключается путем изучения биопсии кожи). Кроме того, более ограниченные формы токсического эпидермального некролиза все еще часто ошибочно диагностируются как мультиформная эритема.
Пациенты должны быть госпитализированы в отделение интенсивной терапии или ожоговый центр. Каузативный препарат вместе с любыми родственными соединениями должны быть противопоказаны пациентам и их близким родственникам (в случае генетической предрасположенности). Преимущества общей кортикостероидной терапии и введения циклоспорина все еще находятся на стадии оценки. Высокие дозы внутривенных иммуноглобулинов являются дорогостоящими и, как представляется, имеют ограниченную эффективность. Важное значение имеет интенсивное симптоматическое лечение: тепло, обезболивание, ежедневные переодевания, профилактика инфекций и симптоматическая терапия (гидратация, питание и гипербарическая кислородная терапия).
Синдром Лайелла — это тяжелое полиэтиологическое заболевание аллергической природы, характеризующееся острым нарушением общего состояния пациента, буллезным поражением всего кожного покрова и слизистых. Быстрое развитие обезвоживания, токсическое поражение почек и других внутренних органов, присоединение инфекционного процесса часто приводят к летальному исходу заболевания. Диагностика синдрома Лайелла включает объективное обследование пациента, постоянный мониторинг данных коагулограммы, клинических и биохимических анализов крови и мочи. Лечение синдрома Лайелла включает проведение неотложных мероприятий, методы экстракорпорального очищения крови, инфузионную терапию, введение больших доз преднизолона, антибиотикотерапию, коррекцию водно-солевых нарушений и др.
МКБ-10
Общие сведения
Синдром Лайелла (острый или токсический эпидермальный некролиз) относится к группе буллезных дерматитов. Свое основное название он получил в честь врача Лайелла, который в 1956 году впервые описал синдром как тяжелую форму токсикодермии. Клиническая картина синдрома Лайелла сходна с ожогом кожи II степени, в связи с чем заболевание называют ожоговым кожным синдромом. Еще одно распространенное название синдрома — злокачественная пузырчатка — обусловлено образованием на коже пузырей, подобных элементам пузырчатки.
Синдром Лайелла встречается в 0,3% случаев медикаментозных аллергий. После анафилактического шока он является самой тяжелой аллергической реакцией. Чаще всего синдром Лайелла наблюдается у людей молодого возраста и детей. Симптомы заболевания могут проявиться через пару часов или в течение недели после введения медикамента. По различным данным смертность при синдроме Лайелла составляет от 30% до 70%.
Причины
В зависимости от причины развития синдрома Лайелла современная дерматология выделяет 4 варианта заболевания.
Патогенез
Большая роль в развитии синдрома Лайелла отводится генетически обусловленной предрасположенности организма к различным аллергическим реакциям. В анамнезе многих пациентов есть указания на аллергические заболевания: аллергический ринит, поллиноз, аллергический контактный дерматит, экзему, бронхиальную астму и др. У таких лиц из-за нарушения механизмов обезвреживания токсических продуктов обмена веществ происходит соединение введенного в организм лекарственного вещества с белком, который содержится в клетках эпидермиса. Это вновь образовавшееся вещество и является антигеном при синдроме Лайелла. Таким образом, иммунный ответ организма направлен не только на введенное лекарство, но и на кожу больного. Процесс напоминает реакцию отторжения трансплантата, в которой за трансплантат иммунная система принимает собственную кожу пациента.
В основе синдрома Лайелла лежит феномен Шварцмана-Санарелли — иммунологическая реакция, приводящая к нарушению регуляции распада белковых веществ и накоплению продуктов этого распада в организме. В результате происходит токсическое поражение органов и систем. Это нарушает работу обезвреживающих и выводящих токсины органов, что усугубляет интоксикацию, приводит к выраженным изменениям водно-солевого и электролитного баланса в организме. Данные процессы приводят к быстрому ухудшению состояния пациента при синдроме Лайелла и могут стать причиной летального исхода.
Симптомы
Синдром Лайелла начинается с внезапного и беспричинного повышения температуры тела до 39-40°С. За несколько часов на коже туловища, конечностей, лица, слизистой ротовой полости и гениталий появляются слегка отечные и болезненные эритематозные пятна различного размера. Они могут частично сливаться.
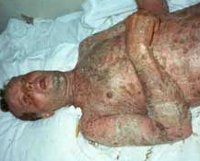
Через некоторое время (в среднем 12 часов) на участках внешне здоровой кожи начинает происходить отслаивание эпидермиса. При этом образуются тонкостенные вялые пузыри неправильной формы, величина которых варьирует от размеров лесного ореха до 10-15 см в диаметре. После вскрытия пузырей остаются большие эрозии, по периферии они покрыты обрывками покрышек пузырей. Эрозии окружены отечной и гиперемированной кожей. Они выделяют обильный серозно-кровянистый экссудат, что является причиной быстрого обезвоживания организма пациента.
При синдроме Лайелла отмечается характерный для пузырчатки симптом Никольского — отслаивание эпидермиса в ответ на незначительное поверхностное воздействие на кожу. В связи с отслойкой эпидермиса, на тех участках кожного покрова, которые подверглись сдавлению, трению или мацерации, эрозии формируются сразу, без образования пузырей.
Довольно быстро вся кожа пациента с синдромом Лайелла становится красной и резко болезненной при дотрагивании, ее внешний вид напоминает ожог кипятком II-III степени. Наблюдается характерный симптом «смоченного белья», когда кожа при прикосновении к ней легко сдвигается и сморщивается. В отдельных случаях синдрома Лайелла его основные проявления сопровождаются появлением мелкой петехиальной сыпи по всему телу больного. У детей заболевание обычно начинается с симптомов конъюнктивита и сочетается с инфекционным поражением кожи стафилококковой флорой.
Поражение слизистых при синдроме Лайелла проявляется образованием на них болезненных поверхностных дефектов, кровоточащих даже при незначительном травмировании. Процесс может затрагивать не только рот и губы, а и слизистую глаз, глотки, гортани, трахеи, бронхов, мочевого пузыря и уретры, желудка и кишечника.
Осложнения
Общее состояние пациентов с синдромом Лайелла прогрессивно ухудшается и за короткий период времени становится крайне тяжелым. Мучительная жажда, снижение потоотделения и продукции слюны являются признаками обезвоживания организма. Пациенты жалуются на выраженную головную боль, теряют ориентацию, становятся сонливыми. Наблюдается выпадение волос и ногтей. Обезвоживание приводит к сгущению крови и нарушению кровоснабжения внутренних органов. Наряду с токсическим поражением организма это приводит к нарушению работы печени, сердца, легких и почек. Развивается анурия и острая почечная недостаточность. Возможно присоединение вторичной инфекции.
Диагностика
Клинический анализ крови при синдроме Лайелла указывает на воспалительный процесс. Наблюдается повышение СОЭ, лейкоцитоз с появлением незрелых форм. Снижение или полное отсутствие эозинофилов в анализе крови является диагностическим признаком, позволяющим отличить синдром Лайелла от других аллергических состояний. Данные коагулограммы указывают на повышенную свертываемость крови. Анализ мочи и биохимический анализ крови позволяют выявить нарушения, происходящие со стороны почек, и осуществлять мониторинг состояния организма в процессе лечения.
Важной задачей является определение медикамента, который привел к развитию синдрома Лайелла, ведь его повторное применение в процессе лечения может быть губительным для пациента. Выявить провоцирующее вещество помогает проведение иммунологических тестов. На провоцирующий препарат указывает быстрое размножение иммунных клеток, возникающее в ответ на его введение в образец крови пациента.
Биопсия кожи и гистологическое изучение полученного образца у больного синдромом Лайелла обнаруживает полную гибель клеток поверхностного слоя эпидермиса. В более глубоких слоях наблюдается образование крупных пузырей, отечность и скопления иммунных клеток с наибольшей концентрацией в области кожных сосудов.
Синдром Лайелла дифференцируют с другими острыми дерматитами, сопровождающимися образованием пузырей: актиническим дерматитом, пузырчаткой, контактным дерматитом, синдромом Стивенса-Джонсона, буллезным эпидермолизом, герпетиформным дерматитом Дюринга, простым герпесом.
Лечение синдрома Лайелла
Лечение пациентов с токсическим эпидермальным некролизом проводится в реанимационном отделении и включает целый комплекс неотложных мероприятий. При этом, учитывая токсико-аллергический характер заболевания, применение лекарственных препаратов должно проводиться со строгим учетом показаний и противопоказаний.
Терапия синдрома Лайелла осуществляется инъекционным введением больших доз кортикостероидов (преднизолон). При улучшении пациент переводится на прием препарата в таблетированной форме с постепенным понижением его дозы. Применение методов экстракорпоральной гемокоррекции (плазмаферез, гемосорбция) позволяет производить очищение крови от образующихся при синдроме Лайелла токсических веществ. Постоянная инфузионная терапия (физ. раствор, декстран, солевые растворы) направлена на борьбу с обезвоживанием и нормализацию водно-солевого баланса. Она проводится при строгом контроле объема выделяемой пациентом мочи.
В комплексной терапии синдрома Лайелла применяют медикаменты, поддерживающие работоспособность почек и печени; ингибиторы ферментов, участвующих в разрушении тканей; минеральные вещества (калий, кальций и магний); препараты, снижающие свертываемость; мочегонные средства; антибиотики широкого спектра.
Местное лечение синдрома Лайелла включает применение аэрозолей с кортикостероидами, влажно-высыхающих повязок, антибактериальных примочек. Она проводится в соответствии с принципами обработки ожогов. Для профилактики инфицирования при синдроме Лайелла необходимо несколько раз в сутки проводить смену нательного белья на стерильное, осуществлять обработку не только кожи, но и слизистых. Учитывая выраженную болезненность, местная терапия должна проводиться при соответствующем обезболивании. При необходимости проведение перевязок осуществляется под наркозом.
Прогноз
Прогноз заболевания определяется характером его течения. В связи с этим выделяют 3 варианта течения синдрома Лайелла: молниеносное с летальным исходом, острое с возможным летальным исходом при присоединении инфекционного процесса и благоприятное, обычно разрешающееся спустя 7-10 дней. Ранее начало лечебных мероприятий и их тщательное проведение улучшают прогноз заболевания.
Синдром лайелла код по мкб 10 у взрослых
(ТОКСИЧЕСКИЙ ЭПИДЕРМАЛЬНЫЙ НЕКРОЛИЗ)
КЛАССИФИКАЦИЯ МКБ 10
ЭПИДЕМИОЛОГИЯ
· Заболеваемость составляет от 0,4 до 6 случаев на 100 000 населения
· Встречается во всех возрастных группах
· Мужчины и женщины страдают одинаково часто
─ применение лекарственных средств (сульфаниламиды, антибиотики, нестероидные противовоспалительные препараты, барбитураты и прочие);
─ инфекционные заболевания, в том числе ВИЧ-инфекция;
─ аллергические заболевания у пациента.
ПРОФИЛАКТИКА
─ Устранение факторов риска
─ Тщательный сбор и анализ аллергоанамнеза больного до назначения любых лекарственных средств
СКРИНИНГ
Наличие характерной клинической картины поражения кожи при активном наблюдении специалистами любого профиля или при любом обращении к семейному врачу (врачу общей практики)
ДИАГНОСТИКА
АНАМНЕЗ И ФИЗИКАЛЬНОЕ ОБСЛЕДОВАНИЕ
· Аллергические заболевания в анамнезе
· Прием лекарственных средств (сульфаниламиды, антибиотики, нестероидные противовоспалительные препараты, барбитураты и прочие)
· Общие инфекционные заболевания
· Скрытый период (время, прошедшее между началом применения этиологического агента и появлением высыпаний) – от 1 до 48 часов.
· Продромальный период, длительностью от нескольких часов до нескольких дней, включает: фебрильную лихорадку, слабость, головную боль, боль в мышцах, болезненность кожи, зуд и жжение слизистых оболочек.
─ болезненная эритема с коричневатым оттенком;
─ некроз эпидермиса в виде пятен с «гофрированной» поверхностью;
─ отслойка эпидермиса с образованием обширных, мокнущих, болезненных эрозий.
· Аналогичные изменения возникают на слизистой глаз, ротовой полости, гениталий
· Поражение волос – выпадение в области поражения
· Поражение ногтей – выпадение в области поражения
─ Иммунный статус + уровень общего IgE
─ Аллерготестирование (РАСТ или МАСТ)
─ Серологические реакции на сифилис
─ Исследование на акантолитические клетки
─ Серологическая диагностика общих инфекционных заболеваний (корь, краснуха, ветряная оспа и др.)
─ Посев на флору и чувствительность к антибиотикам из очагов поражения
─ Рентгенологическое исследование органов грудной клетки
─ УЗИ органов брюшной полости
─ Общие инфекционные заболевания (корь, краснуха, ветряная оспа и др.)
ПОКАЗАНИЯ К КОНСУЛЬТАЦИЯМ ДРУГИХ СПЕЦИАЛИСТОВ
ЛЕЧЕНИЕ
─ Регресс клинических проявлений
─ Восстановление функций жизненно важных органов и систем
ПОКАЗАНИЯ К ГОСПИТАЛИЗАЦИИ
─ Во всех случаях необходима срочная госпитализация в реанимационное или ожоговое отделение или блок интенсивной терапии
НЕМЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ
Стерильная палата, индивидуальный уход
Адаптированное или парентеральное питание
МЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ
НАРУЖНОЕ
─ Обработка слизистых оболочек глаз, ротовой полости, гениталий 3-4 раза в сутки; кожи – 2 раза в сутки:
─ Дезинфицирующие растворы: 2 % раствор борной кислоты, 1% раствор танина, раствор фурацилина 1:5000, светло-розовый раствор перманганата калия (1:10 000)
Гидрокортизона ацетат 1,3 мг + Окситетрациклина гидрохлорид 4 мг
Триамцинолона ацетонид 250 мкг + Тетрациклина гидрохлорид 10мг
─ депроитенизированный гемодериват из телячьей крови ( актовегин ): гель – на кожу,
ОБЩЕЕ
· Системная кортикостероидная терапия: метилпреднизолон ( метипред ) 500-1000 мг/кг в сутки в/в через инфузомат в течение 3 дней с постепенным снижением при стабилизации состояния. Во время применения кортикостероидных препаратов необходимо проведение корригирующей терапии.
· Интенсивная трансфузионная терапия до 2 л в сутки под контролем суточного диуреза:
─ растворы элекролитов (раствор Рингера )
─ плазмозамещающие растворы (свежезамороженная плазма, альбумин)
─ антибиотикотерапия: антибиотики широкого спектра действия с учетом аллергологического анамнеза и результатов посева. Не использовать антибиотики пенициллинового ряда!
─ цефтриаксон ( роцефин ) 1000 мг в/в 1-2 раза в сутки
─ цефотаксим ( клафоран ) 1000 мг в/в 2 раза в сутки
─ цефпиром ( фортум ) 1000 мг в/в 2 раза в сутки
· Эпителизирующие средства: депроитенизированный гемодериват из телячьей крови ( актовегин ) 10 мл в/в 2 раза в сутки
ДАЛЬНЕЙШЕЕ ВЕДЕНИЕ БОЛЬНОГО
─ При наличии сопутствующих заболеваний – наблюдение у профильного специалиста
· Соблюдение мер профилактики
· Информирование больного (при болезни ребенка – информирование родителей) о необходимости:
─ лечения только в условиях стационара
─ индивидуального ухода за пациентом
─ запрета на применение в дальнейшем лекарственного препарата, послужившего причиной развития синдрома Лайелла
Публикации в СМИ
Синдром Лайелла
Синдром Лайелла — тяжёлое заболевание, сопровождающееся буллёзным поражением кожи и слизистых оболочек с отслойкой эпидермиса или пласта эпителиальных клеток, часто обусловленное применением ЛС. Статистические данные. 0, 3% всех случаев лекарственной аллергии.
Этиология в большинстве случаев неизвестна, часто (в 30–50%) связана с приёмом ЛС (сульфаниламидов, антибиотиков, НПВС и др.).
Патогенез неясен. В случаях, связанных с приёмом ЛС, предполагают участие аллергических механизмов (III и IV типы аллергических реакций), где препарат вероятно играет роль гаптена, фиксирующегося к белкам клеток кожи. Некоторые исследователи рассматривают синдром Лайелла как наиболее тяжёлое проявление многоформной эритемы.
Клинические проявления • Острое начало с подъёмом температуры до 39–40 °C • Появление эритематозных пятен на коже и слизистых оболочках (эритематозная стадия), в течение 2–3 дней превращающихся в дряблые тонкостенные пузыри неправильной формы (буллёзная стадия) со склонностью к слиянию, легко разрывающихся с эрозированием обширных поверхностей (десквамационная стадия). В разгар болезни поражённая поверхность напоминает ожог кипятком II–III степеней • Положительные симптомы Никольского (отслойка эпидермиса) и Асбо–Ганзена (при надавливании на пузырь увеличивается его размер вследствие отслойки эпидермиса по периферии пузыря под действием повышенного давления его содержимого) • Поражение слизистой оболочки полости рта, начинающегося с афтозного и развивающегося до некротическо-язвенного стоматита • Поражение половых органов (вагинит, баланопостит) • Геморрагический (с переходом в язвенно-некротический) конъюнктивит — наиболее раннее проявление заболевания • Выраженная общая симптоматика с нарастающей интоксикацией, вызванной потерей жидкости и белка через поражённые эрозированные поверхности, нарушением водно-солевого баланса, развитием инфекционных поражений (часто пневмоний, вторичного инфицирования кожи), кровотечением из ЖКТ вплоть до летального исхода.
Дифференциальную диагностику проводят со стафилококковым синдромом «обожжённой» кожи.
ЛЕЧЕНИЕ
Тактика ведения • Больные подлежат обязательной госпитализации в реанимационное отделение или блок интенсивной терапии • Больных ведут как ожоговых (желательна «ожоговая палатка») в максимально стерильных условиях, чтобы не допустить экзогенного инфицирования • Применяемые до развития синдрома ЛС подлежат немедленной отмене.
Лекарственная терапия
• Местное лечение •• Вскрытие пузырей не рекомендовано •• Орошение эрозий глюкокортикоидными аэрозолями (окситетрациклин+гидрокортизон, оксициклозоль и др.) •• Смазывание эрозий водными р-рами аналиновых красителей; на мокнущие эрозии назначают примочки с дезинфицирующими средствами (1–2% р-р борной кислоты, р-ра Кастеллани) •• Применяют кремы, масляные болтушки, ксероформную, солкосериловую мази, мази с ГК (бетаметазон+салициловая кислота, метилпреднизолона ацепонат) •• При поражении слизистой оболочки полости рта показаны вяжущие, дезинфицирующие р-ры: настой ромашки, р-р борной кислоты, буры, калия перманганата для полосканий. Также применяют водные р-ры анилиновых красителей, р-р буры в глицирине, яичный белок •• При поражении глаз используют цинковые или гидрокортизоновые капли.
• Системная терапия •• ГК: предпочтительно в/в метилпреднизолон от 0,25–0,5 г/сут до 1 г/сут в наиболее тяжёлых случаях в течение первых 5–7 дней с последующим снижением дозы •• Дезинтоксикационная и регидратационная терапияю •• С целью поддержания водного, электролитного и белкового баланса — инфузии до 2 л жидкости в сутки: реополиглюкин или гемодез, плазму и/или альбумин, изотонический р-р натрия хлорида, 10% р-р хлорида кальция, р-р Рингера •• При гипокалиемии применяют ингибиторы протеаз (апротинин) •• Системное назначение антибиотиков показано при вторичном инфицировании под контролем чувствительности к ним микрофлоры.
Прогноз неблагоприятный при сверхостром течении, позднем начале активных терапевтических мероприятий, а также присоединении вторичной инфекции. Летальность может достигать 30–60%.
Осложнения • Слепота при глубоких поражениях конъюнктивы • Конъюнктивит и светобоязнь в течение нескольких месяцев.
Синоним. Токсический эпидермальный некролиз.
МКБ-10 • L51.2 Токсический эпидермальный некролиз [Лайелла]
Код вставки на сайт
Синдром Лайелла
Синдром Лайелла — тяжёлое заболевание, сопровождающееся буллёзным поражением кожи и слизистых оболочек с отслойкой эпидермиса или пласта эпителиальных клеток, часто обусловленное применением ЛС. Статистические данные. 0, 3% всех случаев лекарственной аллергии.
Этиология в большинстве случаев неизвестна, часто (в 30–50%) связана с приёмом ЛС (сульфаниламидов, антибиотиков, НПВС и др.).
Патогенез неясен. В случаях, связанных с приёмом ЛС, предполагают участие аллергических механизмов (III и IV типы аллергических реакций), где препарат вероятно играет роль гаптена, фиксирующегося к белкам клеток кожи. Некоторые исследователи рассматривают синдром Лайелла как наиболее тяжёлое проявление многоформной эритемы.
Клинические проявления • Острое начало с подъёмом температуры до 39–40 °C • Появление эритематозных пятен на коже и слизистых оболочках (эритематозная стадия), в течение 2–3 дней превращающихся в дряблые тонкостенные пузыри неправильной формы (буллёзная стадия) со склонностью к слиянию, легко разрывающихся с эрозированием обширных поверхностей (десквамационная стадия). В разгар болезни поражённая поверхность напоминает ожог кипятком II–III степеней • Положительные симптомы Никольского (отслойка эпидермиса) и Асбо–Ганзена (при надавливании на пузырь увеличивается его размер вследствие отслойки эпидермиса по периферии пузыря под действием повышенного давления его содержимого) • Поражение слизистой оболочки полости рта, начинающегося с афтозного и развивающегося до некротическо-язвенного стоматита • Поражение половых органов (вагинит, баланопостит) • Геморрагический (с переходом в язвенно-некротический) конъюнктивит — наиболее раннее проявление заболевания • Выраженная общая симптоматика с нарастающей интоксикацией, вызванной потерей жидкости и белка через поражённые эрозированные поверхности, нарушением водно-солевого баланса, развитием инфекционных поражений (часто пневмоний, вторичного инфицирования кожи), кровотечением из ЖКТ вплоть до летального исхода.
Дифференциальную диагностику проводят со стафилококковым синдромом «обожжённой» кожи.
ЛЕЧЕНИЕ
Тактика ведения • Больные подлежат обязательной госпитализации в реанимационное отделение или блок интенсивной терапии • Больных ведут как ожоговых (желательна «ожоговая палатка») в максимально стерильных условиях, чтобы не допустить экзогенного инфицирования • Применяемые до развития синдрома ЛС подлежат немедленной отмене.
Лекарственная терапия
• Местное лечение •• Вскрытие пузырей не рекомендовано •• Орошение эрозий глюкокортикоидными аэрозолями (окситетрациклин+гидрокортизон, оксициклозоль и др.) •• Смазывание эрозий водными р-рами аналиновых красителей; на мокнущие эрозии назначают примочки с дезинфицирующими средствами (1–2% р-р борной кислоты, р-ра Кастеллани) •• Применяют кремы, масляные болтушки, ксероформную, солкосериловую мази, мази с ГК (бетаметазон+салициловая кислота, метилпреднизолона ацепонат) •• При поражении слизистой оболочки полости рта показаны вяжущие, дезинфицирующие р-ры: настой ромашки, р-р борной кислоты, буры, калия перманганата для полосканий. Также применяют водные р-ры анилиновых красителей, р-р буры в глицирине, яичный белок •• При поражении глаз используют цинковые или гидрокортизоновые капли.
• Системная терапия •• ГК: предпочтительно в/в метилпреднизолон от 0,25–0,5 г/сут до 1 г/сут в наиболее тяжёлых случаях в течение первых 5–7 дней с последующим снижением дозы •• Дезинтоксикационная и регидратационная терапияю •• С целью поддержания водного, электролитного и белкового баланса — инфузии до 2 л жидкости в сутки: реополиглюкин или гемодез, плазму и/или альбумин, изотонический р-р натрия хлорида, 10% р-р хлорида кальция, р-р Рингера •• При гипокалиемии применяют ингибиторы протеаз (апротинин) •• Системное назначение антибиотиков показано при вторичном инфицировании под контролем чувствительности к ним микрофлоры.
Прогноз неблагоприятный при сверхостром течении, позднем начале активных терапевтических мероприятий, а также присоединении вторичной инфекции. Летальность может достигать 30–60%.
Осложнения • Слепота при глубоких поражениях конъюнктивы • Конъюнктивит и светобоязнь в течение нескольких месяцев.
Синоним. Токсический эпидермальный некролиз.
МКБ-10 • L51.2 Токсический эпидермальный некролиз [Лайелла]