Как восстановить гамк после баклосана
Дисбаланс между возбуждением и торможением при передаче сигналов нейронами головного мозга рассматривался, как один из молекулярных механизмов, ответственных за психические расстройства. В этом контексте мультимодальные исследования, связывающие непрерывный технический прогресс в нейровизуализации с методами измерения концентраций нейротрамситтера, могут представлять собой поворотный момент для подобных доказательств in vivo. Возможность связать психопатологию, генетику, нейроанатомию и функционально-биохимическую активность мозга может привести исследования в психиатрии психиатрические к пониманию этиологии и патогенеза психических расстройств.
Методы нейровизуализации третьего поколения
В этом контексте мультимодальные подходы, объединяющие MRS с другими взаимодополняющими методами, могут привести к всесторонней интерпретации нейрохимических основ патологий головного мозга. В качестве примера можно привести мультимодальную МRS и функциональную магнитно-резонансную томографию (fМRT), которые помогают изобразить нейрохимические и функциональные патологические механизмы, ответственные за сложные психические расстройства.
Нейрофизиологические исследования
При шизофрении (SZ) унимодальные исследования дали смешанные результаты, так как в литературе сообщалось о повышенных, пониженных или неизмененных уровнях ГАМК в зависимости от региона, фазы заболевания и лечения. И наоборот, мультимодальные результаты показали снижение уровня глутамата, но не ГАМК, у больных шизофренией.
Баклосан: Нейромедиаторы и рецепторы торможения
Основными ингибиторными нейротрансмиттерами в ЦНС являются ГАМК и глицин. Они содержатся во вставочных нейронах и благодаря им осуществляется пресинаптическая ингибиция в спинном мозге. ГАМК (гамма-аминомасляная кислота) синтезируется при декарбоксилировании глутамата. Активируемая через импульсы от подкорковых образований и коры мозжечка посредством ретикуло-, рубро- и вестибулоспинального трактов, ГАМК связывается с рецепторами постсинаптической мембраны. Молекулы ГАМК действуют на две группы молекулярных рецепторов – ионотропные рецепторы типа ГАМК – А и С, и метаботропные рецепторы типа ГАМК-Б.
Рецепторы типа А представляют собой сложную макромолекулярную структуру, состоящую из нескольких независимых, но взаимосвязанных областей. Различают 3 основных рецепторных сайта: ГАМК, бензодиазепиновый и барбитуратовый сайт. Особое значение имеют рецепторные области для связывания с бензодиазепинами и барбитурарами, причем бензодиазепины усиливают ГАМК-эргическую ингибицию на пресинаптические терминали. Все основные эффекты бензодиазепинов – седативный, противотревожный, противосудорожный, мышечной релаксации и другие – осуществляются через ГАМК-А рецепторы. Однако из-за побочных эффектов у пациентов со спастичностью эти препараты мало приемлемы для снижения мышечного тонуса.
ГАМК-С рецепторы функционально сходны с ГАМК-А рецепторами, однако несколько отличный фармакологический профиль позволяет выделить их как отдельный тип.
ГАМК-Б рецепторы представляют собой гетеродимеры, состоящие из двух субъединиц GBR1 и GBR2. Наибольшие концентрации ГАМК-Б рецепторов обнаружены в межножковом веществе и мозжечке; они могут локализоваться как пре-, так и постсинаптически. Активация рецепторов приводит к повышению выхода калия из клетки, что способствует гиперполяризации. Так как ГАМК-Б рецепторы связаны с тримерным G-белком, то их активация приводит к ингибированию аденилатциклазы. Кроме того, рецепторы связаны с потенциалзависимыми кальциевыми каналами, которые вовлечены в процесс синаптического высвобождения нейротрансмиттеров. Активация ГАМК-Б рецепторов приводит к редуцированию боли, купированию лекарственной зависимости и уменьшению тревоги, в то время как их блокада может быть эффективна в лечении когнитивных нарушений и депрессии.
С фармакологических позиций, баклофен является ГАМК-Б агонистом, основным эффектом которого является мышечная релаксация. Далее
Баклосан (баклофен) в лечении болей в спине: результаты многоцентрового исследования BRAVO
К.м.н., зав. отд. М.И. Корешкина
Baclosan (baclofen) in the treatment of back pains: results of a multicenter study BRAVO
M.I. Koreshkina
Международная клиника MEDEM, Санкт-Петербург Ключевые слова: многоцентровое исследование, лечение, боли в спине, баклосан.
Key words: multicenter study, treatment, back pain, baclosan.
Проблема острой или хронической боли является в аспекте здоровья населения одной из наиболее важных. В объединенном исследовании, проведенном ВОЗ, установлено, что хроническая боль встречается у 5,3—33% населения в развитых и развивающихся странах [12]. В странах Европы хронические болевые синдромы составляют от 12 до 30%. Наиболее частыми среди них являются головные боли, боли в шее, спине и коленных суставах [9].
Каждый человек в течение жизни хотя бы однократно испытывал боли в спине. Около 20% взрослого населения страдает от периодических, рецидивирующих болей в спине длительностью от 3 дней и более. Как правило, пик жалоб приходится на зрелый, трудоспособный возраст от 30 до 49 лет, чаще они наблюдаются у женщин [2]. Около 80% людей в течение жизни испытывают боли в пояснично-крестцовой области. 17% пациентов страдают хроническими болями [6, 10].
Боли в спине — частая причина временной нетрудоспособности у взрослых, значительно меняет образ и качество жизни пациента, не только ограничивая повседневную активность, но и являясь причиной депрессии, особенно у пожилых людей.
Миофасциальные болевые синдромы относятся к основным причинам болей в спине [1]. Рефлекторные мышечно-тонические синдромы доминируют среди осложнений дорсопатий, остеохондроза позвоночника. Мышечно-тонические синдромы могут формироваться в паравертебральных и экстравертебральных мышцах [7]. Мышечный спазм характеризуется повышением мышечного тонуса с длительными сокращениями скелетной мускулатуры, вызывающими боль [4]. Развивающаяся мышечная спастичность нарушает координацию движений, ухудшает качество жизни пациентов, затрудняет реабилитацию. Формируется «порочный круг», при котором мышечный спазм и дегенеративные изменения позвоночника усиливают первопричину возникновения боли [8].
Основной задачей лечения становится одновременная ликвидация боли и мышечного спазма для разрыва «порочного круга»: боль — мышечный спазм. Препаратами выбора являются миорелаксанты. Подбор наиболее адекватного и хорошо переносимого мышечного релаксанта — одна из задач лечебной тактики [3, 11].
Баклосан (баклофен) — агонист ГАМК-рецепторов, центральный миорелаксант, применяется в лечении спастичности спинального и церебрального происхождения. Результатом действия баклофена является снижение тонуса скелетных мышц и аналгезирующий эффект, что определяет сферу его клинического применения: лечение патологических состояний, связанных с [5].
С 1970 г. до настоящего времени в медицинской литературе насчитывается 1492 статьи, посвященных баклофену. Большинство из них посвящены двойным слепым плацебо-контролируемым исследованиям по изучению эффективности и безопасности препарата при лечении спастичности. Дальнейшие исследования его механизмов действия и клинической эффективности, внедрение новых лекарственных форм будут способствовать расширению сферы применения данного препарата в неврологической практике.
Изучалось применение баклосана (баклофена) в лечении мышечно-тонических и миофасциальных болевых синдромов в спине [7], в которых было показано достоверное уменьшение интенсивности болевого синдрома и степени выраженности мышечного напряжения, улучшение эмоционального состояния пациентов.
Целью мультицентрового постмаркетингового исследования BRAVO (Baclosan Russian Analysis View) было изучение клинической эффективности и переносимости баклосана в лечении дорсопатии.
Материал и методы
Исследование проводилось в Санкт-Петербурге, Казани, Кирове, Ульяновске и Уфе, в нем участвовал 4201 пациент с болями в спине. В качестве исследователей выступали врачи первичного звена — неврологи амбулаторных медицинских учреждений, в ежедневной практике которых пациенты с болями в спине составляют максимальную часть. Была разработана специальная карта, с помощью которой врач легко мог оценить динамику болевого синдрома, наличие и интенсивность побочных эффектов.
Мужчин было 36,5%, женщин — 63,5%, средний возраст пациентов составил 49,9 года. В работе использовались клинический неврологический анализ, оценка интенсивности боли по визуальной аналоговой шкале (ВАШ) и характеристика эффективности лечения по субъективному отчету больных.
Амбулаторное лечение больных баклосаном проводилось в течение 2 нед в составе комплексной терапии. Во время 1-го визита оценивалась локализация (шейный, грудной, поясничнокрестцовый отделы или сочетание нескольких уровней поражения) и выраженность болевого синдрома по ВАШ, проводилась диагностика клинических неврологических синдромов (компрессионно-ишемическая радикулопатия, мышечно-тонический синдром или их сочетание), оценивалась острота развития заболевания. При первичном обращении пациента использовались дополнительные методы обследования — рентгенографии позвоночника, КТ и МРТ позвоночника, назначалась стартовая терапия.
При 2-м визите подбиралась индивидуальная доза препарата, оценивалась динамика болевого синдрома в покое, при движении, ночью, а также переносимость баклосана.
Полная оценка динамики болевого синдрома, мышечнотонического и миофасциального синдромов, а также эффективности и переносимости баклосана, наличия побочных эффектов и их значимость для пациента проводилась во время 3-го и 4-го визитов.
Все данные жалоб, субъективные ощущения пациента и объективная оценка врачом динамики болевого синдрома, нарушений сна и двигательной активности заносились в карту обследования при каждом визите и оценивались по ВАШ. Причем анализировалась боль в покое, боль при движении и ночью. Эффективность лечения оценивалась пациентом по 4-балльной шкале — ухудшение, без динамики, незначительное улучшение и заметное улучшение. Терапия рассматривалась с точки зрения наличия и выраженности побочных эффектов, а также отмены препарата из-за непереносимости лечения.
Результаты
По локализации болевого синдрома пациенты разделились следующим образом: боль в шейном отделе отмечалась у 24,4, в грудном — 9, в пояснично-крестовом — 48, сочетание болевого синдрома на 2 уровнях позвоночника выявлено у 18,6% больных соответственно.
Хронический болевой синдром был отмечен у 38,5% пациентов, острый — у 61,5%. Распределение по неврологическим синдромам было следующим: компрессионно-ишемическая радикулопатия — 16, мышечно-тонический синдром — 60, сочетание обоих синдромов — 24% больных соответственно, что убедительно показывает превалирование мышечно-тонического компонента развития боли в спине — у 84% пациентов присутствовал мышечно-тонический синдром.
Средняя длительность лечения составила 16,2 дня. Средняя доза баклосана — 24,5 мг в сутки.
На фоне терапии баклосаном интенсивность болевого синдрома в покое уменьшилась от 4,6 балла по ВАШ при 1-м визите до 0,6 на 4-м визите. Боль при движении снизилась от 6,3 до 1,2 балла. Динамика болей ночью составила от 4 до 0,5 баллов.
Особенно важным представляется быстрое и эффективное купирование болевого синдрома в ночное время, так, ночные бол оказывают наибольшее негативное влияние на качество жизни, увеличивая возможность присоединения депрессии и хронизации боли.
К 4-му визиту более 78% пациентов отметили заметное улучшение в самочувствии. Пациенты отметили увеличение ежедневной двигательной активности. Эти положительные сдвиги коррелировали с улучшением клинических характеристик (уменьшение анталгического сколиоза, мышечно-тонического рефлекторного болевого синдрома, симптомов натяжения и увеличение амплитуды движений в позвоночнике).
Данные частоты побочных эффектов представлены в таблице.
Наличие побочных эффектов отмечалось пациентами как незначимое для продолжения лечения, только в 29 случаях баклосан был отменен из-за плохой переносимости, что составило менее 0,01% от всего числа исследуемых.
Суммарные данные по частоте встречаемых побочных эффектов при лечении баклосаном
| Побочный эффект | % больных |
|---|---|
| Сонливость | 27 |
| Головокружение | 17 |
| Мышечная слабость | 16 |
| Тошнота | 11 |
| Гипотензия | 3,5 |
| Атаксия | 3 |
| Судороги | 2 |
| Диарея | 1,5 |
| Тремор | 1 |
| Рвота | 0,5 |
| Дизурия | 0,2 |
Заключение
Результатом применения баклосана у больных дорсопатией явился выраженный анальгетический эффект к 7—9-м суткам. Препарат обладает хорошей переносимостью.
Баклосан в дозе 30 мг в сутки может быть рекомендован для купирования болевого синдрома в спине, преимущественно с мышечно-тоническим и миофасциальным синдромом при средней и тяжелой степени выраженности болей. Баклосан (баклофен) в комбинации с другими видами терапии позволяет существенно сократить сроки лечения.
Баклофен: важная информация
Дорогие читатели! Мы редко пишем о проблемах, но иногда это необходимо. Сегодня мы планируем поговорить с вами о баклофене и связанных с ним вещах. Так как количество обращений с проблемой зависимости от данного препарата крайне высоко, что очень удручает.
Такого же рода зависимость может возникнуть и при бесконтрольном приёме больших доз фенибута. Несмотря на то, что в данном случае синдром отмены может протекать гораздо мягче (просто потому, что седирующее действие фенибута не идёт ни в какое сравнение с таковым у баклофена), он также имеет место быть. Например, в литературе описаны случаи ипохондрического бреда при резкой отмене фенибута (PMID 31565631): «пациент обратился с жалобами на то, что «клетки его мозга растворяются» и на боль внизу живота, которую он связывал с «чувством, что у него пропал мочевой пузырь»» (читателям с хорошим уровнем медицинского английского рекомендуется ознакомиться со статьёй – она просто шикарна!). А вот другие авторы предлагают уже схемы снижения дозировок фенибута на протяжении 12 недель (PMID 23391959).
Но существуют ли методы ускорить этот процесс? Либо сделать его максимально терпимым? Конечно же – например, с помощью фасорацетама. Помимо ноотропной активности, как у большинства рацетамов (в данном случае реализуемой через активацию метаботропных глутаминовых рецепторов), он также способен нормализовать активность ГАМК-эргической сигнальной системы мозга. Немного теории: при постоянном приёме ГАМК-агонистов (баклофен, фенибут, что угодно из этого ряда), в нейронах развивается адаптивный ответ – а именно, снижение плотности рецепторов (down-регуляция). Что-то вроде молекулярно-биологической «защиты от дурака». Соответственно, чтоб вызвать такой же эффект после down-регуляции нужны бОльшие концентрации препарата в тканях – это, кстати, является одним из механизмов, по которым при зависимостях людям требуется больше препарата с течением времени. Фасорацетам, наверное, является одним из немногих веществ включающих up-регуляцию ГАМК-Б рецепторов (то есть, повышение их плотности, и соответственно повышение чувствительности нейрона к ГАМК) – (PMID 9424016).
К слову – существующие схемы фасорацетам/баклофен или фасорацетам/фенибут – в любом случае предполагают плавное снижение дозировок, без резкой отмены. Также, мы обязаны предупредить вас – если вы являетесь зависимым, то в первую очередь мы рекомендуем вам очную консультацию с врачом-наркологом! Не занимайтесь самолечением, обязательно обращайтесь к специалистам за консультацией.
PMID (от англ. PubMed Identifier, PubMed ID) — уникальный идентификационный номер, присваиваемый каждой публикации, описаню, аннотации, или полный текст которой хранятся в базе данных PubMed.
PubMed — англоязычная текстовая база данных медицинских и биологических публикаций, созданная Национальным центром биотехнологической информации (NCBI) США на основе раздела «биотехнология» Национальной медицинской библиотеки США (NLM). Ключевой составляющей PubMed является MEDLINE. Была впервые представлена в январе 1996 года. Доступна через NCBI-Entrez — центральную поисковую систему, включающую PubMed, PubChem и другие важнейшие медицинские базы данных. Содержит около 25 миллионов цитирований.
Администрация сайта категорически против пропаганды и употребления различных запрещенных веществ.
Информация носит ознакомительный характер и не предназначена для обеспечения диагностики, лечения или медицинских консультаций. Берегите свое здоровье, не занимайтесь самолечением. Пожалуйста, всегда консультируйтесь с Вашим врачом по любым вопросам, связанным со здоровьем, диагнозами и методами лечения.
Использование Баклосана в комплексной терапии мышечно-тонических и миофасциальных болевых синдромов у больных с дорсопатией
Опубликовано в журнале:
«Журнал неврологии и психиатрии», 2008, № 6, с. 34-36
Т.Т. БАТЫШЕВА, А.Н. БОЙКО, К.А. ЗАЙЦЕВ, Л.В. БАГИРЬ, Е.В. КОСТЕНКО
Поликлиника восстановительного лечения №7 Управления здравоохранения Центрального административного округа Москвы, кафедра неврологии и нейрохирургии Российского государственного медицинского университета, кафедра неврологии Московского государственного медико-стоматологического университета
Баклосан (баклофен) — аналог ГАМК использовали при лечении 20 пациентов 20—56 лет с болевым синдромом при дорсопатии поясничного отдела позвоночника. Баклосан в этих случаях применялся в возрастающих дозах (от 10 до 30 мг в сутки) в течение 4 нед в сочетании с традиционной терапией (симптоматическое медикаментозное лечение, физиотерапия, рефлексотерапия и др.). Контрольная группа из 10 больных получала только базисную терапию (без баклосана). Оценка состояния больных проводилась клинически и по ряду шкал. По полученным результатам были сделаны следующие выводы: баклосан оказывает положительное действие при обусловленном дорсопатией болевом синдроме. Его включение в комплексную терапию позволяет не только уменьшить интенсивность боли, но и снизить степень выраженности мышечно-тонического напряжения; улучшить двигательную функцию и эмоциональное состояние пациентов.
Ключевые слова: дорсопатия, болевой синдром, лечение, баклосан (баклофен).
Проблема боли в спине, обусловленной заболеваниями позвоночника, является одной из актуальных в современной неврологии. Связано это, в первую очередь, с высокой распространенностью данной патологии. Согласно статистике, от 60 до 80% работоспособного населения страдает от болей в пояснично-крестцовой области [3]. Пик заболеваемости приходится на лиц трудоспособного возраста (35—40 лет). Периодически повторяющиеся боли в спине длительностью более 3 дней отмечают около 20% взрослого населения. Среди них у 80% боли проходят под влиянием лечения в достаточно короткий срок — от нескольких недель до месяца, однако у остальных приобретают хроническое течение [3—5].
Основными причинами доброкачественных болей в спине являются рефлекторные мышечно-тонические и миофасциальные болевые синдромы [1, 2, 5, 8, 11]. Рефлекторные мышечно-тонические синдромы доминируют среди осложнений остеохондроза позвоночника [1—4, 7, 8]. Они могут формироваться в любых паравертебральных или экстравертебральных мышцах [4, 7]. Частые места локализации — трапециевидные, лестничные, ромбовидные, грушевидные, средняя ягодичная, паравертебральные мышцы. Боль обычно ноющая, глубокая, тянущая, провоцируется движениями в позвоночнике и конечностях, значительно усиливается при движениях, когда пораженная мышца подвергается растяжению. В спазмированных мышцах определяются болезненные уплотнения или локальные гипертонусы. Симптомов выпадения не наблюдается.
Ведущей причиной боли в спине невертеброгенного характера являются миофасциальные болевые синдромы, при которых мышца страдает первично, а не вслед за морфологическими или функциональными нарушениями в позвоночнике [3, 6, 7, 11]. Для постановки диагноза миофасциального болевого синдрома необходимо выявить следующие признаки: спазмированную, болезненную при пальпации мышцу, болезненные уплотнения в ней, активные триггерные точки и зону иррадиации болей [6, 7, 9]. При надавливании на активную триггерную точку появляется резкая болезненность в самой точке и на отдалении — в зоне отраженных болей. В процесс могут вовлекаться все мышцы спины. Возникновение миофасциальных болевых синдромов обычно не связано с остеохондрозом позвоночника.
Болевая импульсация, независимо от ее источника, активирует α- и γ-мотонейроны передних рогов спинного мозга, что в свою очередь вызывает спастическое сокращение мышц, иннервируемых данным сегментом спинного мозга, при этом мышечный спазм усиливает стимуляцию ноцицепторов мышцы. Кроме того, алгогенные химические вещества (брадикинин, простагландины и др.) оказывают выраженное действие на сосуды, вызывая вазогенный отек тканей и локальную ишемию в спазмированных мышцах. В итоге формируется порочный круг, включающий мышечный спазм, боль, локальную ишемию, дегенеративные изменения, которые подпитывая друг друга, способствуют прогрессированию патологических изменений [3, 6, 7, 11].
Основной задачей терапии становится разрыв порочного круга: боль — мышечный спазм. Подбор наиболее адекватного и хорошо переносимого мышечного релаксанта — одна из задач лечебной тактики [6, 7]. С этой целью в клинической практике последних лет для лечения рефлекторных болевых синдромов в спине наиболее широко применяются комбинации препаратов нестероидного противовоспалительного ряда с миорелаксантами центрального действия [2, 3, 6]. К данной группе препаратов относится баклосан (баклофен), представляющий собой аналог γ-аминомасляной кислоты (ГАМК). Связываясь с пресинаптическими ГАМК-рецепторами, препарат приводит к уменьшению выделения возбуждающих аминокислот (глутамат, аспартат) и подавлению моно- и полисинаптических рефлексов на спиналь-ном уровне, что вызывает снижение мышечного тонуса. Дополнительным преимуществом препарата является умеренное центральное анальгезирующее действие и противотревожный эффект, что делает выбор баклосана еще более предпочтительным для комплексной терапии болевого синдрома [7, 10].
Целью исследования явилось определение эффективности и безопасности монотерапии мышечным релаксантом центрального действия баклосан у пациентов с болью в спине с мышечно-тоническим и миофасциальным болевыми синдромами.
Материал и методы
В исследование были включены 30 больных с диагнозом дорсопатии поясничного отдела позвоночника: 19 женщин в возрасте 20—56 лет (в среднем 42,4±6,1 года) и 11 мужчин в возрасте 25—50 лет (в среднем 36,5±5,7 года). Средняя продолжительность заболевания составляла 6,68±2,4 года. Все включенные в исследование находились в остром периоде дорсопатии с мышечно-тоническим или миофасциальным болевыми синдромами. В исследование не включались больные с клинически значимыми заболеваниями печени, почек, сердечно-сосудистой системы, с язвенной болезнью желудка и двенадцатиперстной кишки, эпилепсией, судорогами в анамнезе, тяжелыми сосудистыми заболеваниями головного мозга, болезнью Паркинсона, болями в спине, обусловленными патологией органов брюшной полости и малого таза.
Пациенты были рандомизированы на 2 группы, сопоставимые по возрасту, полу и клиническим проявлениям. В группу контроля включили 10 пациентов с дорсопатиями, получавших стандартное лечение с использованием медикаментозных и физиотерапевтических методик: НПВС, витамины группы В, рефлексотерапию. Выраженность болевого синдрома (по визуально-аналоговой шкале — ВАШ) составляла 8,8±1,7 балла.
Основную группу составили 20 пациентов с дорсопатиями (болевой синдром 8,5±1,5 балла по ВАШ), которые наряду со стандартной схемой лечения получали баклосан в течение 4 нед. Увеличение дозы препарата производили по схеме: первые 3 дня — утром и в обед по 5 мг, вечером — 10 мг; с 4-го по 7-й день — утром 5 мг, в обед и вечером — по 10 мг; с 8-го по 15-й день — по 10 мг 3 раза в день. Таким образом, максимальная суточная доза препарата составляла 30 мг. Отмену препарата осуществляли также постепенно, аналогично наращиванию дозы.
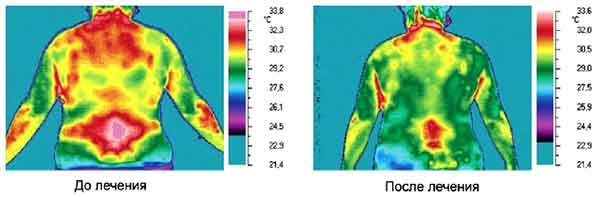
Для оценки эффективности терапии исследовалась динамика неврологических симптомов. Степень выраженности болевого синдрома определяли с помощью шкалы ВАШ. Анализ походки и поддержания вертикального положения (стабилометрия) проводилась на программно-аппаратном комплексе МБН-БИОМЕХАНИКА производства научно-медицинской фирмы МБН. Походка исследовалась по временным, кинематическим параметрам и реакциям опоры. Степень тяжести депрессивных расстройств оценивали по шкале Гамильтона: количество баллов от 7 до 16 соответствовало легкой депрессии, от 17 до 27 — среднетяжелой и более 27 — тяжелой. Госпитальная шкала тревоги и депрессии (ГШТД) использовалась для исследования выраженности симптомов по подшкалам тревоги и депрессии. При интерпретации учитывали, что балльные значения 0—7 — соответствовали норме (отсутствие симптомов тревоги и депрессии); 8—10 — субклинически выраженной тревоге/депрессии; 11 и выше — клинически выраженной тревоге/ депрессии. Тепловизионное исследование задней поверхности тела (в стандартной и объемной проекции), позволяющее визуализировать распространенность и степень мышечного спазма проводилось с использованием тепловизора фирмы NEC.
Сомато-неврологический статус, интенсивность болевого синдрома, выраженность тревоги и депрессии с использованием вышеуказанных шкал, биомеханика движений и тепловизионные показатели оценивались до начала терапии (1-й визит), через 2 нед лечения (2-й визит) и по окончании исследования (3-й визит). Степень выраженности терапевтического ответа сравнивалась в обеих группах больных. Оценивалась также переносимость баклосана.
Результаты исследований заносились в индивидуальный протокол пациента и в дальнейшем подвергались статистической обработке с использованием программ Excel, Epi и Statistica 6.0. Достоверность различий средних величин определяли с помощью методов параметрической и непараметрической статистики. Различия считались статистически достоверными при pРезультаты и обсуждение
Терапевтический эффект разной степени выраженности наблюдали у 18 (90%) больных основной и 9 (90%) контрольной группы. Больные отмечали уменьшение интенсивности боли в поясничном отделе позвоночника, расширение двигательной активности, выявлялись тенденции к нормализации ночного сна, повышению работоспособности. В обеих исследуемых группах боль уменьшалась к 14-му дню лечения, и по окончании курса терапии все больные отмечали значительное улучшение. Интенсивность боли по ВАШ к моменту окончания исследования уменьшилась в основной группе с 8,5±1,5 до 3,5+0,7 балла (pИзменения показателей биомеханики движений и стабилометрии выявлялись исходно у всех пациентов в обеих группах. К моменту окончания исследования отмечались нормализация временных, кинематических параметров и реакции опоры у 16 пациентов основной группы и 7 — контрольной. Походка больных становилась ритмичной. Показатели нарушения осанки и биомеханики двигательного акта до и после лечения были следующими: в основной группе 20 и 4 (pВ начале лечения у 12 (60%) пациентов основной и 5 (50%) пациентов контрольной группы выявлялись депрессивные проявления легкой степени по шкале Гамильтона. По окончании лечения депрессивные проявления легкой степени выявлялись у 6 (30%) больных основной и 3 (30%) контрольной группы, у остальных пациентов признаков депрессии выявлено не было.
Улучшение выраженности депрессивных расстройств наступало постепенно. После 2-й нед. лечения больные отмечали уменьшение выраженности подавленности, общей слабости, утомляемости, однако статистически достоверного изменения показателей по шкале депрессии Гамильтона по окончанию исследования не зафиксировано.
Аналогичные результаты получены при использовании ГШТД. Субклинически выраженную тревогу выявили у 8 (40%) больных основной группы и у 5 (50%) контрольной. Уменьшение проявлений тревоги наступало к концу 1-го месяца комплексной терапии дорсопатии, не достигая клинически значимого уровня к моменту окончания исследования.
На фоне лечения у больных основной группы по сравнению с контролем достоверно снижалась выраженность гипертермии в зоне мышечного спазма, степень мышечно-тонического напряжения, что подтверждалось данными тепловизионного исследования (см. рисунок ).
Рисунок. Динамика болевого мышечно-тонического синдрома у пациента основной группы
Значимых побочных эффектов терапии за время исследования не наблюдалось. У 2 (10%) больных основной группы при повышении дозы баклосана до 30 мг в сутки отмечали общую слабость и сонливость, однако эти симптомы не потребовали отмены препарата. Сообщения о побочных реакциях со стороны желудочно-кишечного тракта отсутствовали.
Таким образом, можно сделать вывод, что баклосан оказывает положительный эффект при болевом синдроме у пациентов с дорсопатиями; в результате комплексной терапии достоверно уменьшаются интенсивность болевого синдрома, степень выраженности мышечно-тонического напряжения, улучшаются двигательные функции больных. Включение баклосана в комплексную терапию миофасциального синдрома у больных с дорсопатией сопровождается улучшением эмоционального состояния пациентов (снижение уровня тревоги и депрессии). Препарат хорошо переносится — применение баклосана не сопровождается осложнениями, побочными действиями.
Полученные результаты позволяют рекомендовать включение баклосана в комплексное лечение больных с мышечно-тоническим и миофасциальным болевыми синдромами при дорсопатии.