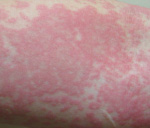
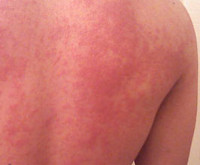
Как выглядит аллергия на жару
Температурная крапивница
Температурная крапивница – аллергический уртикарный дерматоз, возникающий в качестве ответной реакции на действие температурного фактора. Основными клиническими симптомами являются зуд и гиперемия, на фоне которых появляются мономорфные волдыри, существующие не более 24 часов. Высыпания могут сопровождаться повышением температуры, головной болью, продромальными явлениями, интоксикацией. Диагностируют температурную крапивницу на основании анамнеза, клинических проявлений и провокационных тестов. Терапия заключается в устранении причины дерматоза, назначении антигистаминных, десенсибилизирующих, противовоспалительных препаратов, детоксикации.
Общие сведения
Температурная крапивница – транзиторный аллергический ответ организма на тепло или холод. Данной патологией страдают около 7% населения планеты. Впервые температурная крапивница упоминается ещё в трудах Гиппократа (IV век до н. э.). Клинические симптомы заболевания подробно описаны в XVIII веке английским врачом У. Геберденом. Открытие тучных клеток, переполненных гистамином, немецким иммунологом П. Эрлихом в 1877-79 годах дало основу понимания патогенеза крапивницы с точки зрения образования уртикарий. В 1961 году представителями отечественной школы дерматологии Ю. Ф. Анцыпаловским и А. П. Зинченко был доказан приоритет в патогенезе холодовой крапивницы особых холодовых рецепторов, обладающих сверхчувствительностью к низким температурам, что в сочетании с аллергической настроенностью организма объясняло факт волнообразного течения патологии и её резистентности к проводимой терапии.
Температурная крапивница не имеет гендерной окраски и возрастных рамок. Нестандартность данного состояния проявляется в его способности сопровождать процесс отогревания человека, возникать во время летнего дождя, плавания в тропических широтах, перемещения с солнцепёка в тень и т. д. Актуальность проблемы на современном этапе связана с неуклонным ростом заболеваемости температурной крапивницей, а также с производственными и экономическими потерями, поскольку дерматозом страдают преимущественно трудоспособные пациенты.
Причины температурной крапивницы
Пусковым моментом заболевания считают тепловое или холодовое воздействие. Тепловая крапивница является контактным дерматозом, холодовая возникает в качестве реакции холодовых рецепторов кожи на понижение температуры окружающей среды, употребление мороженого и холодных напитков. Кроме того, данное состояние может наблюдаться при внутривенном введении препаратов, температура которых ниже 6 °C. Иногда патологический процесс является симптомом других заболеваний, связанных с наличием в организме пациента холодозависимых белков (например, пароксизмальная холодовая гемоглобинурия). Факторами, увеличивающими вероятность развития температурной крапивницы, считают паразитарные болезни, простуды, очаги фокальной инфекции в организме пациента, заболевания пищеварительного тракта, гинекологическую патологию. Существуют наследственные аутосомно-доминантные формы температурной крапивницы.
Единая концепция возникновения патологии отсутствует. Различают иммунные и неиммунные механизмы развития температурной крапивницы. При воздействии низких температур на кожные покровы происходит активация тучных клеток, из которых высвобождается гистамин, простагландины, лейкотриены (ЛТ D4, С4, Е4), повышается проницаемость сосудов с развитием отёка и возникновением волдырей. Параллельно в организме начинается выработка специальных белков – криоглобулинов, дополнительно стимулирующих выработку гистамина и провоцирующих новые аллергические высыпания.
Редко фиксируется пассивный перенос гиперчувствительности к холоду, опосредованный IgG- или IgG-IgМ-криоглобулинами. Контакт с холодом стимулирует синтез IgG-аутоантител к рецепторам, связанным с тучными клетками. Образуются циркулирующие иммунные комплексы, провоцирующие сосудистую реакцию, аналогичную гистаминному ответу с белковой деструкцией клеток и формированием волдырей. Тепловую крапивницу вызывает выброс медиаторов ацетилхолина из нервных окончаний под воздействием тепла.
Классификация температурной крапивницы
В современной дерматологии различают две основных формы температурной крапивницы – холодовую и тепловую. Холодовая крапивница возникает в качестве ответной реакции кожи на низкие температуры. Она может быть острой (до 6 недель) и хронической (более 6 недель). Тепловая крапивница, развивается в ответ на действие высоких температур, также подразделяется на острую (до 6 недель) и хроническую (более 6 недель).
Холодовая крапивница включает следующие виды патологии:
Тепловая крапивница включает две разновидности:
Симптомы температурной крапивницы.
Основной особенностью заболевания является мономорфность высыпаний и зуд. Волдыри локализуются повсеместно, включая кожу кистей, стоп, волосистой части головы. Величина и внешний вид элементов значительно варьируют – от пузырьков диаметром несколько миллиметров до сливных элементов величиной с ладонь, своими очертаниями напоминающих географическую карту. Острая форма температурной крапивницы характеризуется крупными волдырями, которые стремительно появляются, а затем так же быстро регрессируют, хроническая – мелкой сыпью, сохраняющейся на коже в течение суток. Хроническая температурная крапивница – интенсивно зудящий ночной дерматоз, что обусловлено суточным ритмом секреции гистамина. При острой температурной крапивнице зуд менее интенсивен, отсутствует в ночное время.
Температурная крапивница начинается спонтанно с зуда и гиперемии. На фоне эритемы возникают ярко-розовые уртикарии, нарастает отёк, который сдавливает капилляры кожи, вследствие чего волдыри бледнеют. Возможны геморрагические подсыпания. В последующем волдыри начинают регрессировать с центра, приобретая форму колец. При развитии рецидива или хронизации температурной крапивницы отмечаются продромальные явления с резким подъёмом температуры, артралгиями и диспепсией. Температурная крапивница способна к самостоятельному регрессу, не оставляет следов на коже. Анафилактические реакции наблюдаются очень редко.
Диагностика температурной крапивницы
Клинический диагноз ставится дерматологом на основании анамнеза и мономорфности сыпи, подтверждается провокационными пробами. Для холодового варианта применяют Дункан-тест: на локтевой сгиб кладут лёд, если спустя 15 минут кожа остаётся инертной – крапивница отсутствует. Для более точной проверки используют иммерсию, погружая руку в холодную воду (ниже 8 °C) на 5-10 минут. Отсутствие в течение тестового времени зуда и эритемы – отрицательный результат. Можно поместить пациента без одежды на 10-30 минут в холодную комнату с температурой 4 °C. В этом случае следует соблюдать осторожность во избежание развития простуды или системных реакций. Используют также тест с физическими упражнениями при температуре 4 °C в течение 15 минут, после чего определяют уровень криоглобулинов в крови.
Локальную форму тепловой крапивницы диагностируют с помощью пробы с тёплым предметом: к коже предплечья прикладывают стакан с горячей водой (40–48 °C) на 1-5 минут или опускают кисть в воду той же температуры. Инертность кожи свидетельствует об отсутствии крапивницы. Распространённую форму подтверждают при возникновении волдырей в горячей ванне с температурой 40-48 °C или с помощью ходьбы в течение 30 минут. Тепловую крапивницу холинергического варианта можно диагностировать и по кожному тесту с метахолином (волдыри при внутривенном или подкожном ведении вещества). Для исключения иного генеза волдырей проводят анализ крови на аллергены.
Дифференцируют температурную крапивницу с укусами насекомых, дермографизмом, уртикарным васкулитом, многоформной экссудативной эритемой, строфулюсом, наследственным ангиоотёком, мастоцитозом, вторичным сифилисом, синдромами Леффлера, Висслера-Фанкони, Мелькерссона-Розенталя.
Лечение температурной крапивницы
Необходимо устранить причину заболевания. При холодовой крапивнице показано сочетание антигистаминных препаратов II и III поколения, транквилизаторов, десенсибилизирующих средств, М-холиноблокаторов. В тяжёлых случаях назначают кортикостероиды короткими курсами, проводят детоксикацию. При анафилаксии необходимо срочное внутривенное или подкожное введение адреналина. Самостоятельно купировать приступ можно с помощью специальной ручки-шприца с адреналином. Местная терапия включает тёплые овсяные ванны, противозудные и противовоспалительные средства, болтушки.
При тепловом варианте антигистаминные средства неэффективны из-за медиаторов ацетилхолина. На очаги поражения 1-2 раза в день наносят гели и мази на основе атропина, экстракта красавки. Параллельно купируют обострение сопутствующих заболеваний, санируют очаги хронической инфекции. Прогноз относительно благоприятный, в 50% случаев температурная крапивница самопроизвольно разрешается в течение года. У 20% больных патология становится хронической, приобретает упорное рецидивирующее течение. Важна своевременная и точная диагностика, адекватная терапия, поскольку температурная крапивница в редких случаях осложняется ангионевротическим отёком и анафилаксией.
Потница у детей
Дата последнего обновления: 22.10.2021 г.
Содержание статьи
Потница у детей возникает в любом возрасте, но чаще всего появляется у новорожденных. Это дерматологическое заболевание, при котором на коже формируются характерные высыпания. Главная причина развития патологии – это местный перегрев кожного покрова, в результате которого ребенок чрезмерно потеет, а секрет застаивается в потовых железах и создает благоприятную среду для развития инфекции.
При появлении признаков потницы необходимо обратиться к педиатру или детскому дерматологу. Специалисты детского центра «СМ-Клиники» проведут дифференциальную диагностику, сделают необходимые анализы и назначат эффективное лечение маленькому пациенту.
Общие сведения о болезни
Потница – это воспалительное заболевание, которое возникает в результате закупорки протоков потовых желез. Таким способом организм реагирует на нарушение процессов выделения и испарения пота.
Чрезмерная секреция возникает при повышенных температурах. Когда ребенку жарко, железы работают слишком интенсивно и выделяют лишний секрет. Если при этом влаге некуда испаряться, соли начинают агрессивно влиять на кожу и вызывают раздражение. Чем дольше длится такой процесс, тем сильнее проявляется сыпь, покраснение.
Это крайне распространенная патология, которая в том или ином возрасте возникает практически у каждого ребенка. Но тот факт, что чаще других детей с ней сталкиваются новорожденные, связан с тем, что у грудного ребенка кожа максимально тонкая, а центр терморегуляции еще не работает так, как нужно. Поэтому такой ребенок чаще перегревается, переохлаждается и страдает от кожных воспалений.
Протоки желез, которые выделяют пот, у грудничков еще окончательно не сформированы и поэтому довольно узкие. При перегреве через суженные ходы пот не успевает вовремя выходить на поверхность и застаивается в них. В результате возникает воспаление желез и протоков, на теле появляются опрелости. Они крайне опасны, так как создают благоприятную среду для развития бактерий, инфекций и прочих осложнений.
Классификация заболевания
Существует четыре основных вида потницы, которые отличаются между собой характером сыпи, продолжительностью развития и тяжестью проявления симптоматики:
Симптомы
Главный и самый очевидный симптом патологии – это сыпь. Чаще всего высыпания появляются на голове, груди, спине, в области паха, подмышек, ягодиц. Сыпь выглядит как рассеянные пузырьки с прозрачным, белым или желтым содержимом, либо как мелкие зернышка с воспалительным контуром.
В течение дня сыпь может усиливаться или уменьшаться, а сила ее проявления зависит от смены температуры и ухода за кожей малыша. В некоторых случаях ребенок не выказывает беспокойства, но иногда может испытывать зуд, боль и демонстрировать дискомфорт капризами, нестабильным сном, отсутствием аппетита.
При легких формах заболевания другие симптомы могут не возникать. Но в более запущенных вариантах, которые сопровождаются осложнениями и инфекцией, клинические проявления могут дополняться:
Причины возникновения
С жалобами на потницу у малыша чаще всего к врачам обращаются родители, которые не придерживаются базовых правил ухода за ребенком: каждый день купают его с мылом, чрезмерно укутывают без учета реальной температуры окружающей среды. В группе риска также дети с кожной аллергией, сахарным диабетом, рахитом, себорейным дерматитом или частой диареей. Особо подвержены риску развития высыпаний пухлые малыши с лишним весом и на искусственном вскармливании.
Среди прочих причин развития потницы у детей выделяют:
Как отличить потницу у ребенка от аллергии и других заболеваний
Когда на коже появляется сыпь, самое сложное для родителей – это отличить потницу от прочих болезней: аллергии, ветрянки, кори и др.
Во-первых, следует изучить места возникновения сыпи. В первом случае высыпания базируются в труднодоступных местах: в зоне под подгузником, в складках кожи, в волосяном покрове. При этом сыпь практически никогда не появляется на открытых участках кожи, которые хорошо проветриваются. Но если сыпь появилась на лице, открытых частях ручек и ножек, вероятнее всего, это аллергия.
Провести дифференциальную диагностику также поможет простой домашний тест. Нужно просто раздеть малыша и оставить его без одежды, подгузника на несколько часов. Если сыпь появилась в результате потницы, за это время она уменьшится, станет бледнее. Если же это аллергия, никаких изменений с ней не произойдет.
Отличить болезнь от кори, ветрянки и прочих вирусных патологий поможет дополнительная симптоматика. При инфекционных болезнях обязательно повышается температура, появляется интоксикация, а сыпь быстро распространяется по всему телу. В свою очередь, главный симптом потницы – это всего лишь высыпания.
Диагностика
Не стоит заниматься самолечением или пытаться самостоятельно поставить диагноз ребенку. Прежде чем начинать лечить потницу у ребенка, при появлении первых высыпаний нужно обратиться к детскому дерматологу или педиатру. Специалист проведет осмотр и отличит патологию от других заболеваний, которые сопровождаются кожной сыпью. Для опытного детского специалиста это не составляет труда даже при первичном визуальном смотре.
В некоторых случаях для комплексной диагностики необходимо дополнительное обследование. Врач может назначить соскоб на патогенные грибковые инфекции, а также бакпосев на микрофлору.
Лечение
Основной метод, который позволяет убрать высыпания и вылечить кожную патологию – это гигиенический уход. Важно менять подгузник сразу после стула и каждые три часа, подмывая ребенка проточной водой. Между сменами нужно делать воздушные ванны и на несколько минут оставлять малыша без одежды. При этом необходимо отказаться от синтетической одежды, некачественной детской косметики.
Купание проводят в воде с отваром лекарственных трав. Можно добавлять ромашку, тысячелистник, череду. После купания ребенка нужно хорошо осушить и припудрить кожу присыпкой.
Врачи рекомендуют установить температуру воздуха в детской на уровне 20-22 градусов и следить за влажностью, которая не должна превышать 50-70%. Хорошим решением станет приобретение увлажнителя воздуха, который поможет создать правильный микроклимат. Такие простые действия помогут избавиться от условий, которые повышают риск развития потницы.
Профилактика
Эффективная профилактика заключается в правильном и тщательном гигиеническом уходе за ребенком: регулярном купании, частой смене подгузника или пеленок. В жаркое время года купать малыша можно до 2-4 раз в сутки, но при этом важно не использовать при каждой водной процедуре мыло, масла, лосьоны и другие средства, которые могут нарушить кислотный баланс и закупорить железы.
Источники:
Аллергия на солнце: симптомы и способы защиты
Говоря о солнечных лучах большинство людей задумывается о тепловых ударах, ожогах и ранних морщинах. Однако это не единственная опасность, вызываемая ярким солнцем. Сегодня все чаще людей обращаются в больницу с необычной аллергией. В медицине она получила свое название фотодерматит.
Аллергия на солнце может появиться совершенно неожиданно. Много известных личностей – актеров, моделей, певцов стали жертвами этого диагноза. Аллергия на солнце приносит много дискомфорта. Поэтому этот вопрос актуален среди людей разного возраста.
Симптомы аллергии на солнце и основные причины появления
Аллергия на солнце у взрослых и детей является одной из разновидностей дерматита. Причиной появления болезни становится чувствительность организма к действию ультрафиолетовых лучей.
Симптомы могут быть самыми разнообразными в зависимости от особенностей организма. Это могут быть небольшая сыпь или крупные пятна красноватого оттенка. Как говорят специалисты, с данным заболеванием сталкивает каждый пятый человек на земле. Причем болезнь может иметь как единичный характер, так и хронический. Чаще всего возникает аллергия на солнце у детей или у беременных женщин. Заболевание также может передаваться по наследству через женскую линию.
Сами лучи солнца не представляют опасность для человека, но они могут повышать уровень концентрации аллергенов в крови. Сегодня сложно встретить человека, не имеющего аллергию. Она может быть вызвана природными или синтетическими раздражителями. Причиной всему агрессивная среда обитания, наполненная вредными компонентами. Часто аллергены попадают в организм через воздух, еду, воду или лекарства.
Особую чувствительность к солнцу вызывают следующие факторы:
Обычно аллергия на солнце у взрослых появляется внезапно после длительного нахождения на солнце. Например, при отдыхе на морском побережье. Хотя чрезмерно жаркое лето также может стать причиной развития фотодерматита. Начальные признаки чаще всего появляются впервые часы нахождения на солнце. Но бывает ситуация, когда признаки болезни начинают проявляться спустя 18 часов или даже на следующие сутки.
Группа риска
Чаще всего болезнь возникает у следующих лиц:
Аллергия на солнце у детей возникает особенно часто. Причиной всему — не сформировавшийся организм.
Как защититься от аллергии на солнце?
Фотодерматит хорошо поддается профилактике. Поэтому находясь в группе риска, отправляясь на отдых, стоит заранее приобрести защитные средства – крема, лосьоны. Кроме того, нельзя пренебрегать головными уборами, а самые жаркие часы лучше отсидеться в номере. Также в жаркое время года стоит отказаться от использования ароматических масел.
Если меры предосторожности не помогли, заниматься самолечением нельзя. Необходимо обязательно обратиться за консультацией к специалисту. Опытный врач поможет подобрать подходящее лечение. К огромному счастью сегодня существует достаточно безопасных средств, способных помочь справиться с возникшей проблемой.
Одни считают аллергию на солнце выдумкой. Дескать, на ультрафиолетовые лучи реакции быть не может. Другие уверены: еще как может! Давайте разбираться, ведь солнце с каждым днем припекает все сильнее.
Неразбериха происходит из-за путаницы понятий. Дело в том, что есть два основных типа аллергических реакций. Первый возникает при контакте с конкретным аллергеном: пылью, пыльцой, плесенью, шерстью животных и пр. Разумеется, не у всех людей, а лишь у тех, кто имеет к ним повышенную чувствительность. Тут все понятно: встретился человек с «недружественным» аллергеном — самочувствие ухудшилось. Это называется истинной аллергией.
Но существует и другой тип аллергии – гистамин-зависимый. Его еще называют псевдоаллергией, потому что реакция развивается… без участия аллергена. В этом-то и парадокс — истинного аллергена нет, а симптомы аллергии есть! Притом как две капли воды напоминающие настоящую аллергическую реакцию. Так вот, повышенная чувствительность к солнцу тоже относится к гистамин-зависимым реакциям.
Механизм аллергии на солнце
Как солнце может вызвать аллергическую реакцию? Это же не истинный аллерген, как пыль, плесень или пыльца…
При гистамин-зависимых реакциях симптомы аллергии появляются не из-за контакта с аллергеном, а из-за увеличения концентрации гистамина в тканях. Это может происходить по разным причинам. Например, существуют определенные продукты питания (клубника, орехи, шоколад, сыр и т. д. ), которые содержат вещества-либераторы. Эти вещества действуют на тучные клетки (базофилы) и эозинофилы, заставляя их интенсивно выделять гистамин. Кроме того, физические факторы – холод, жара, ультрафиолетовое излучение — тоже способствуют выбросу гистамина. А как действует гистамин?
Если вам когда-то делали скарификационные кожные пробы (один из методов диагностики аллергии), то вы помните, что на кожу капали гистамин. Это место начинало зудеть, краснеть и отекать. Так вот, аналогичная реакция может возникнуть и после пребывания на солнце. Опять же, из-за увеличения концентрации гистамина и его воздействия на рецепторы клеток кожи.
Признаки аллергии на солнце
Какие признаки аллергии на солнце? Чем они отличаются от симптомов фотодерматоза?
По сути, ничем. Фотодерматоз — это повышенная чувствительность к солнечным лучам. То, что в народе и называют аллергией на солнце. Как уже говорилось, из-за выброса гистамина прежде всего страдает кожа.
Поэтому первый признак аллергии на солнце — кожный зуд.
Второй симптом фотодерматоза – высыпания на коже. Они, правда, появляются не всегда, не у всех и в очень разной степени. Но если появляются, то форма, цвет и размер могут быть самыми разными. Начиная от мелкоточечных пятен по типу фолликулита – в виде небольших «пупырышков», заканчивая крапивницей – пятнистой сыпью, цвет которой варьируется от бледно-розового до ярко-красного.
Третий признак аллергии на солнце – поражение преимущественно открытых участков тела: лица, шеи, рук, голеней. То есть тех мест, куда «достали» ультрафиолетовые лучи. Это важный момент для диагностики, потому что, если проблемы с кожей возникают на закрытых участках, скорее всего, имеет место какая-то пищевая провокация.
Четвертый возможный признак аллергии на солнце — респираторные проявления. Ведь гистамин циркулирует в крови, что может вызвать реакции общего типа: подъем температуры (до 38 градусов), заложенность носа, чихание, слезотечение, различные отеки. А также сухое подкашливание типа астматического. Впрочем, подобные системные реакции обычно появляются у людей, которые изначально имеют такую предрасположенность. Все-таки первые признаки аллергии на солнце – именно кожные проблемы. И именно на открытых участках тела.
Что такое солнечная экзема? Как она проявляется и чем опасна?
Солнечная экзема – это еще одна возможная реакция кожи на ультрафиолетовое излучение. Она проявляется возникновением на открытых участках тела волдырей и пузырьков, которые лопаются, образуя мокнущие эррозии (экзема – это мокнутие), что приводит к сильному зуду. Люди расчесывают кожу и нередко травмируют ее еще больше. Это может закончиться присоединением вторичной инфекции, усугубляющей остроту процесса.
Симптомы фотодерматоза
У меня аллергия на луговые травы. В солнечные дни, спустя несколько часов после прогулки, на руках иногда появляется зудящая сыпь. Это симптом фотодерматоза или поллиноза?
Вообще, пыльца – больший раздражитель, нежели солнце. Реакция на пыльцу может возникнуть практически мгновенно. А фотодерматоз – реакция замедленного типа: симптомы появляются спустя какое-то время. К тому же пыльцевые аллергии редко вызывают проблемы с кожей. Чаще — это респираторные проявления: заложенность носа, чихание, слезотечение, подкашливание. В то время как фотодерматоз, как правило, проявляет себя именно кожными проблемами. Однако точный диагноз можно поставить лишь после обследования у аллерголога и проведения аллергологического тестирования.
Аллергия на солнце – фотодерматит (фотодерматоз) и его профилактика

Аллергия на солнце, фотодерматит (фотодерматоз) — это заболевания, обусловленные повышенной чувствительностью кожи к солнечным лучам. Это совсем не редкое явление. Статистика показывает, что около 20% людей по всему миру сталкиваются с этим заболеванием.
Под аллергией на солнце на самом деле подразумевается фотодерматит или фотодерматоз. Токсическое или аллергическое действие солнца проявляется при взаимодействии солнечных (ультрафиолетовых) лучей с каким либо веществом, находящимся на коже (экзогенный фотодерматит) или в коже (эндогенный фотодерматит).
Аллергия на солнце в виде экзогенного фотодерматита
В качестве наиболее яркого примера экзогенного фотодерматита можно привести так называемый луговой дерматит. Летом, в период цветения, многие луговые растения выделяют особые вещества — фурокумарины, которые оседают на коже при нахождении человека в этих местах. При одновременном воздействии ультрафиолета у некоторых чувствительных к нему людей может возникать покраснение кожи и пузырьки (эритема, везикулы, буллы). Высыпания сопровождаются сильным зудом. В дальнейшем на пораженных участках кожи остается длительная пигментация.
Аллергия на солнце или фотодерматит может также возникнуть, если перед выходом на солнце чувствительный к нему человек помазался кремом или мазью, или воспользовался духами и дезодорантом. Вещества, входящие в состав различных косметических или парфюмерных средств, могут вступать в реакцию с ультрафиолетовыми лучами и вызывать аллергическую реакцию. Такими свойствами обладают, к примеру, эозин, который может содержаться в губной помаде, и парааминобензойная кислота (ПАВА), входящая в состав некоторых солнцезащитных кремов. Кроме того, подобным действием обладают полиненасыщенные жирные кислоты, ретиноиды, масло бергамота, зверобоя, розы, мускуса, сандала, сок укропа, петрушки, борная, салициловая кислоты, фенол, ртутные препараты.
Чаще других аллергией на солнце страдают люди со светлой кожей и маленькие дети, чьи механизмы защитной реакции кожи значительно слабее.
Фотодерматит часто вызывают многие лекарственные средства. Таким эффектом обладают, в частности, сульфаниламиды, барбитураты, аминазин, некоторые антибиотики (доксициклин, тетрациклин), антигистаминные препараты, некоторые сердечно-сосудистые средства (амиодарон, тразикор), цитостатики, некоторые нестероидные противовоспалительные препараты (ибупрофен, аспирин), оральные контрацептивы.
Кроме этого, повышенная реакция кожи на солнечные лучи появляется тогда, когда кожа «ослаблена» каким-то дополнительным воздействием — пилингом, татуажем с использованием солей кадмия.
Аллергия на солнце в виде эндогенного фотодерматита
К этой группе фотодерматитов относятся достаточно редкие заболевания, в развитии которых важную роль играют нарушения в работе иммунной системы организма, а также различные метаболические нарушения (нарушения в обмене веществ). К эндогенным фотодерматитам относятся, в частности, порфирия, пигментная ксеродерма, солнечная экзема, солнечная почесуха, Hydroa vacciniformia, полиморфный фотодерматоз.
Как правило, эти реакции могут протекать по двум механизмам: 1) фототоксическая реакция и 2) фотоаллергическая реакция. Фототоксические реакции встречаются гораздо чаще, чем фотоаллергические.
Как обычно проявляется аллергия на солнце или фотодерматит?
Основные симптомы фотодерматоза:
Часто такое состояние развивается не сразу. В отличие от ожога оно может возникнуть спустя несколько часов после того, как вы ушли с пляжа, а в некоторых случаях и вовсе после возвращения с курорта. Фототоксическая реакция может произойти через несколько часов после воздействия солнца, в то время, как фотоаллергическая может проявиться даже через несколько дней после контакта с солнцем.
Повышенный риск развития аллергии на солнце:
Некоторые овощи и растения могут вызвать чувствительность к солнцу, когда они вступают в контакт с кожей. Манго кожуры, сок лайма, пастернак, сельдерей могут привести к временному изменению цвета (потемнению) площади кожи, контактировавшей с солнцем. Основные фототоксические фрукты и овощи: сельдерей, морковь, рис, петрушка, пастернак, а также все виды цитрусовых. Поэтому перед походом на пляж не стоит употреблять апельсины, мандарины или грейпфруты. Могу возникнуть отеки, покраснение и зуд на поверхности кожи, где остались капли сока от этих фруктов. И чем солнце активнее, тем острее будет реакция организма.
Профилактика аллергии на солнце (фотодерматита и фотодерматоза)
К сожалению методов профилактики такой аллергии не так много.
Если у вас очень чувствительная кожа, возьмите за правило загорать под тентом или зонтом. Избегайте пребывания на солнце в часы его наибольшей активности (с 11:00 до 16:00). Защищайтесь с помощью головного убора и свободной одежды из натуральных тканей: льна, хлопка. У детей очень слабая защитная реакция кожи, поэтому малышам до трех лет вообще категорически не рекомендуется находиться под прямыми солнечными лучами.
Используйте солнцезащитные средства с высокой фотозащитой известных брендов, причем с регулярностью не реже, чем каждые два часа. Обратите внимание, чтобы крем содержал защиту от UVB лучей (SPF) и UVA лучей (PPD)— именно они влияют на возникновение фотодерматоза.
Следует отметить, что большую роль играет длина волны. Старайтесь не ездить на курорты, где солнце особенно активное.
Рекомендации по профилактике фотоаллергии на пляже:
Если нет возможности обратиться к врачу, как снять острые проявления аллергии на солнце?
Никак. Только врач сможет понять: проявления на коже относятся к фототоксическим реакциям или же это проявление иного заболевания. Зачастую «народные» методы лишь усугубляют течение токсических и аллергических реакций.