Как вылечить лейкоз у ребенка
Лейкоз у детей
Что такое лейкоз у детей
Статистика показывает, что лейкемия является самой распространенной онкологической патологией детского возраста (30%). Чаще всего рак крови диагностируется у детей в возрасте от 2 до 5 лет.
Классификация лейкоза крови у детей
В зависимости от продолжительности заболевания выделяют:
97% случаев у детей приходятся на острую форму. Особым ее видом является врожденный лейкоз (наблюдается у новорожденных или детей первых трех месяцев жизни).
По критерию морфологических характеристик опухолевых клеток острые лейкозы условно делят на:
1. Лимфобластные. Возникают в результате бесконтрольного разрастания незрелых лимфоцитов (лимфобластов). Бывают трех видов:
По антигенным маркерам острые лимфобластные лейкозы разделяют на:
2. Нелимфобластные (миелобластные). В зависимости от доминирования тех или иных бластных клеток выделяют виды острого миелобластного лейкоза:
Клиническое течение острого лейкоза в детском возрасте описывается тремя стадиями:
Причины лейкоза у детей
Доказано, что острый лейкоз – «клональная» патология. В результате мутационного процесса, происходящего в кроветворной клетке, происходит сбой ее дифференцировки на стадии незрелых форм (бластов) с дальнейшим их разрастанием (пролиферацией). Образуется злокачественная опухоль, замещающая собой костный мозг и препятствующая нормальному кроветворению. Бласты начинают выходить из костного мозга, попадают в кровь и разносятся по всему организму. Развивается лейкемическая инфильтрация органов и тканей.
Происхождение опухолевых клеток от одной мутировавшей клетки доказывает тот факт, что все они имеют идентичные морфологические, биохимические и иммунологические признаки. Но каковы причины лейкемии у детей и откуда берется клетка-мутант, ученые так до конца и не выяснили.
Считается, что запустить патологический процесс в детском организме могут факторы:
Симптомы лейкоза у детей
В большинстве случаев первые признаки лейкоза у детей завуалированы. Ребенок плохо спит, быстро устает, не хочет есть, по неясным причинам у него повышается температура тела. Подобные симптомы родители ошибочно связывают с вирусными инфекциями, простудой. Иногда первым признаком лейкемии у детей является:
Чтобы распознать лейкоз у ребенка, следует обратить внимание на:
К симптомам острого лейкоза также относятся:
Неизменным спутником острого лейкоза в детском возрасте является анемический синдром. Его выраженность определяется степенью пролиферации бластных клеток в костный мозг.
Симптоматика острого лимфобластного лейкоза может носить и кардиологический характер – диагностируются аритмия, тахикардия, диффузные изменения миокарда, расширение границ сердца, снижение фракции выброса.
Признаками иммунодефицитного состояния при лейкемии является присоединение к основному заболеванию инфекционных и воспалительных процессов. Так, летальный исход часто провоцирует пневмония, сепсис.
Если Вы обнаружили у себя схожие симптомы, незамедлительно обратитесь к врачу. Легче предупредить болезнь, чем бороться с последствиями.
Как выявить лейкоз у ребенка – диагностика
Подозрения на лейкоз у ребенка обычно возникают у педиатра. Дальнейшим обследованием и лечением маленького пациента занимается онкогематолог. Для постановки диагноза необходимо проведение базовых лабораторных методов:
Анализ крови при лейкозе у детей показывает:
Классическим симптомом лейкоза у детей является феномен «лейкемического провала», для которого характерно отсутствие промежуточных форм между зрелыми и бластными клетками.
Обязательные процедуры в дальнейшей диагностике лейкоза:
Дополнительно при диагностике лейкоза:
По показаниям проводятся: УЗИ печени, селезенки, лимфатических узлов, слюнных желез, мошонки у мальчиков. С целью выявления метастазов ребенку назначается компьютерная томография.
Во время диагностических мероприятий важно дифференцировать лейкемию от коклюша, туберкулеза, цитомегаловирусной инфекции, инфекционного мононуклеоза, сепсиса. Полноценную диагностику можно пройти в любой современной гематологической клинике.
Лечение лейкоза у детей
Дети, у которых диагностирован лейкоз, проходят стационарное лечение в специализированных учреждениях онкогематологического профиля. Чтобы избежать инфекционных осложнений, каждый ребенок находится в изолированном боксе, где создаются условия, максимально приближенные к стерильным. Много внимания уделяется питанию – оно обязательно должно быть хорошо сбалансированным, полноценным.
Лечение лейкоза предусматривает одновременное использование нескольких лекарственных средств (полихимиотерапия) и нацелено на уничтожение лейкозного клона. Лечебные схемы, соблюдаемые онкологами при лимфобластных и миелобластных острых лейкозах, разные. Их отличие состоит в комбинации химиопрепаратов, оптимальных дозах и способах введения лекарств.
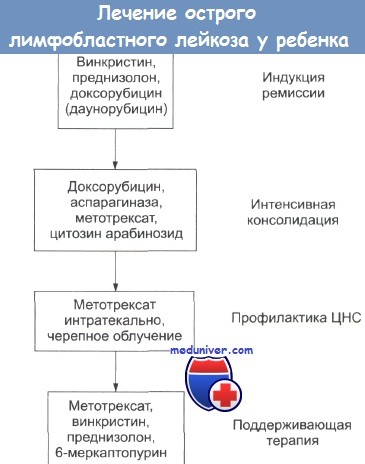
Лечение лейкемии поэтапное:
Помимо химиотерапии, может проводиться иммунотерапия, суть которой заключает во введении:
Из наиболее перспективных методов лечения детского лейкоза, к которым прибегают врачи сегодня, – трансплантация пуповинной крови, костного мозга, стволовых клеток.
Для устранения неприятных симптомов заболевания может проводиться:
Прогноз
Удастся ли полностью вылечить лейкоз, зависит от:
Худший прогноз ожидают у детей, которые:
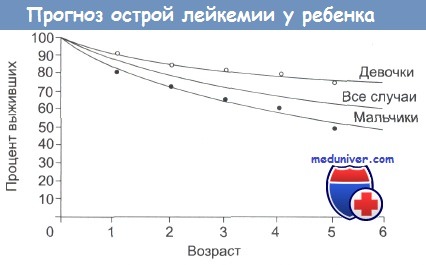
Чем раньше начато лечение, тем лучших результатов можно достичь. Стойкой ремиссии и полного выздоровления часто удается добиться у пациентов (особенно девочек), которые болеют в период с 2 до 10 лет лимфобластным лейкозом типа L1.
Диета при лейкозе
Специальной диеты при лейкемии не существует. Питание должно быть полноценным, так как патологический процесс, протекающий в организме, приводит к ослаблению иммунной системы. Чтобы костный мозг продуцировал здоровые клетки крови, ему необходим белок в большом количестве, углеводы, жиры, витамины, микро- и макроэлементы. Поэтому в ежедневный рацион ребенка должны входить фрукты, ягоды и овощи. Полезны свежевыжатые соки из граната, моркови и свеклы.
Из-за анемии нужно употреблять продукты, богатые железом. Желательно ограничить:
Свинину заменить индейкой или курицей.
Опасность лейкемии – прогноз жизни у детей
Прогноз жизни у детей, больных острым лейкозом, которым не подобрано адекватное лечение, неблагоприятный – летальный исход наступает в 100% случаев. При применении современной химиотерапии течение болезни без рецидивов наблюдается у 50-60% детей. О выздоровлении можно говорить через 6-7 лет жизни без рецидивов.
Наиболее опасное осложнение лейкемии – инфильтрация головного мозга, нервных стволов и мозговых оболочек. Признаками нейролейкоза являются: тошнота, головные боли, головокружения, ригидность затылочных мышц, диплопия. Инфильтрация вещества спинного мозга проявляется нарушением чувствительности, парапарезом ног, тазовыми расстройствами.
Группа риска по лейкозу у детей
В группу риску по развитию острого лейкоза входят дети:
Профилактика лейкемии
Первичная профилактика лейкоза у детей (то есть проводимая до развития болезни) включает:
После возникновения лейкоза возможно проведение вторичной профилактики. Она подразумевает прохождение регулярных профилактических осмотров с целью своевременного выявления рецидивов.
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
Лейкоз у детей
Лейкоз у детей (лейкемия) – заболевание, которое сопровождается нарушением костномозгового кроветворения и замещением нормальных клеток крови незрелыми бластными клетками лейкоцитарного ряда. Из ста тысяч детей болеет около 4-5. Среди детских онкологических заболеваний удельный вес случаев лейкоза составляет 30%, рак крови поражает наиболее часто малышей от 2 до 5 лет.
В последние годы заболеваемость пациентов маленького возраста растет, высокая летальность всё еще сохраняется.
Формы лейкоза у детей:
В 97 случаях из 100 у детей диагностируют острый лейкоз. Особая его форма – врожденная.
Виды острого лейкоза:
Касательно течения заболевания, исследователи выделяют 3 стадии, от которых зависит тактика терапии:
Что провоцирует / Причины Лейкоза у детей:
Сегодня доказанной является роль онкогенных вирусных штаммов, радиационного излучения, наследственной предрасположенности, химических факторов, эндогенных нарушений на возникновение лейкоза у детей. Лейкоз вторичный может появиться в результате лучевой или химиотерапии, которые были проведены для лечения другого заболевания (окнологического).
У детей с диагнозом «болезнь Дауна» лейкоз бывает примерно в 15 раз чаще, чем у детей без такой болезни. Также в группе риска дети с такими заболеваниями:
Факторы риска при лейкозах у детей
Факторами риска считаются любые влияния, которые увеличивают вероятность заболевания ребенка лейкозом. Сюда относят вредные привычки, нездоровое питание, многочасовое пребывание на солнце. Важную роль играют генетические факторы риска, которые были перечислены выше.
Если у одного из сиблингов в возрасте до 6 лет возник острый лейкоз, то вероятность 20-25%, что лейкоз обнаружат со временем и у второго сиблинга.
Больные, которые получают интенсивную терапию с целью угнетения иммунных функций, имеют повышенный риск развития опухолей, особенно лимфоидной системы, в том числе острого лимфобластного лейкоза.
Патогенез (что происходит?) во время Лейкоза у детей:
У нормальной кроветворной клетки снижается резистентность и повышается чувствительность к действию различных канцерогенов и коканцерогенов. Далее клетка мутирует. Кроветворная клетка превращается в опухолевую. Далее следует опухолевая прогрессия. Причем сначала длительный период происходит безграничная моноклональная пролиферация — так называемая доброкачественная прогрессия.
Следующий этап патогенеза – повторная мутация опухолевых клеток, которые приводят к появлению субклонов-поликлонов. Как итог – происходит злокачественная опухолевая прогрессия. Для всех лейкозных клеток, как было доказано исследователями, характерны выраженные расстройства их структуры, метаболизма, гистохимических особенностей и функций.
Продолжительность существования бластных клеток удлиняется, а функциональная активность (фагоцитарная, двигательная, ферментативная, регуляторная) снижается.
Симптомы Лейкоза у детей:
Лейкоз проявляется неспецифическими симптомами:
В некоторых случаях первым проявлением лейкоза у детей будет геморрагический или интоксикационный синдром.
В части случаев проявляются и такие симптомы лейкоза у детей:
Типичные проявления острого лейкоза в детском возрасте:
При остром лейкозе у детей может быть выявлен анемический синдром, который возникает как следствие угнетения эритропоэза и кровотечений. Кардиоваскулярные расстройства при лейкозе у ребенка могут проявляться аритмией, тахикардией, диффузными изменениями миокарда (могут быть выявлены по ЭКГ), расширением границ сердца (видно на рентгенограмме), снижением фракции выброса.
Интоксикационный синдром при лейкозе (лейкемии) у детей проявляется так:
Проявлениями иммунодефицитного синдрома при лейкозе у детей служит наслоение инфекционно-воспалительных процессов, которые могут принимать тяжелое, угрожающее течение. Дети с диагнозом «лейкоз» умирают в части случаев от тяжелой пневмонии или сепсиса.
Среди осложнений лейкемии у детей выделяют лейкемическую инфильтрацию головного мозга, мозговых оболочек и нервных стволов. Нейролейкоз проявляется головными болями, головокружением, диплопией, тошнотой, ригидностью затылочных мышц. При инфильтрации вещества спинного мозга возможно развитие парапареза ног, нарушения чувствительности, тазовых расстройств.
Диагностика Лейкоза у детей:
При подозрении на лейкоз ребенка должен исследовать педиатр, а потом детский онкогематолог. Основной диагностики являются лабораторные методы: исследование периферической крови и костного мозга.
При остром лейкозе у ребенка выявляют в общем анализе крови типичные изменения:
— лейкоцитоз различной степени или лейкопения
— исчезновение базофилов и эозинофилов
Типичным признаком служит так называемый феномен «лейкемического провала»: между зрелыми и бластными клетками нет промежуточных форм.
Лейкоз диагностируют обязательно с проведением стернальной пункции и миелограммы. О болезни говорит содержание бластных клеток 30% и более. Если исследования костного мозга не дали четких результатов, ребенку делают трепанобиопсию. Чтобы определить вариант острого лейкоза, проводят такие исследования: иммунологические, цитохимические, цитогенетические.
Подтверждение диагноза проводится при участии детского офтальмолога и детского невролога. Также проводится в некоторых случаях рентгенография черепа, люмбальная пункция и исследование цереброспинальной жидкости, офтальмоскопия.
Вспомогательные методы диагностики лейкоза у детей:
Лейкоз при диагностике врачи отличаются от лейкозоподобной реакции, которая бывает при коклюше, тяжелых формах туберкулеза, цитомегаловирусной инфекции, инфекционном мононуклеозе, сепсисе. При таких заболеваниях проявления лейкоза могут иметь обратимый характер.
Как установить стадию лейкоза?
Лейкозы стадируются не так, как большинство случаев рака. С самого начала болезни поражена периферическая кровь и костный мозг. Нужно выявить проникновение клеток лейкоза в селезенку, печень, лимфоузлы, ЦНС, яички, яичники.
Если в центральной нервной системе лейкозные клетки есть в большом количестве, то их фиксируют при помощи исследования спинномозговой жидкости под микроскопом. Если клетки выявлены, ребенку нужно более интенсивное лечение.
Прогностические факторы при лейкозе (лейкемии) у детей:
Лечение Лейкоза у детей:
При обнаружении лейкоза ребенка нужно госпитализировать в специализированное учреждение онкогематологического профиля. Чтобы не возникли инфекционные осложнения, ребенка помещают в отдельный бокс, условия в котором максимально приближенны к стерильным. Рацион больного обязательно должен быть сбалансированным и полноценным.
Для лечения лейкозов необходима полихимиотерапия, направленная на полную эрадикацию лейкозного клона. При острых лимфобластных и миелобластных лейкозах необходима различная комбинация химиопрепаратов, дозы и способы введения.
Этапы лечения:
Химиотерапию в части случаев дополняют активной и пассивной иммунотерапией: вакцинами БЦЖ, введением лейкозных клеток, интерферонами, противооспенной вакциной и т.д. Сегодня исследуется эффективность методов трансплантации пуповинной крови, костного мозга, стволовых клеток.
Также необходимо симптоматическое лечении при лейкемии у детей:
Прогноз лейкоза у детей
Прогноз зависит от возраста ребенка, когда у него возник лейкоз, от стадии диагностирования и прочих факторов. Худший прогноз дают детям, у которых лейкоз возник в возрасте до 2-х лет и старше 10-ти лет; у детей с диагнозом гепатоспленомегалии и лимфаденопатии; с нейролейкозом на момент диагностирования лейкемии. Также плохой прогноз у детей с Т- и В-клеточными вариантами лейкоза, при бластном гиперлейкоцитозе.
Благоприятный прогноз при остром лимфобластном лейкозе L1 типа; в случаях раннего начала лечения, при быстром достижении ремиссии; у детей в возрасте 2-10 лет. У девочек с острым лимфобластным лейкозом вероятность излечение несколько выше, чем у мальчиков.
Профилактика Лейкоза у детей:
Необходимо снизить факторы риска, которые перечислялись выше. Дети с известным фактором риска развития лейкоза, например, при синдроме Ли-Фраумени или синдроме Дауна, должны находиться под тщательным периодическим наблюдением.
Нужно избегать изменения климатических условий и физиотерапевтического лечения, чтобы не спровоцировать рецидив лейкоза у детей. Вакцинопрофилактика проводится по индивидуальному календарю с учетом эпидемической ситуации.
К каким докторам следует обращаться если у Вас Лейкоз у детей:
Как вылечить лейкоз у ребенка
Индукция и консолидация ремиссии при острой лейкемии. Существует риск смертельного исхода в первые несколько недель индукционной терапии. Этот риск можно свести к минимуму поддерживающими мероприятиями в процессе проведения химиотерапии или перед ее началом. Необходимо корректировать анемию.
Если почки увеличены или повышается уровень креатинина, то сильно возрастает риск возникновения синдрома лизиса опухоли. Необходимо принять меры для предотвращения и лечения этих осложнений. В более тяжелых случаях, таких как В-клеточная ОЛЛ и ОМЛ, может оказаться необходимой терапия, направленная на поддержание уровня тромбоцитов.
Инфекции необходимо выявлять на ранних стадиях и принимать решительные меры (см. также острая лейкемия у взрослых, поддерживающая терапия). Обычно гематологическая и клиническая ремиссия при ОЛЛ достигается использованием винкристина, преднизолона и L-аспарагиназы. В период индукции необходимы усиленная гидратация, аллопуринол и лекарства, понижающие кислотность мочи.
При таких мероприятиях обычно до 95% пациентов достигает состояния ремиссии в течение трех недель. У детей с В-клеточной ОЛЛ и в случае других плохих прогнозов эти стандартные приемы терапии не дают эффекта. Необходимы более интенсивные процедуры с использованием циклофосфамида, цитозинарабинозида, антрациклинов и метотрексата.
При ОМЛ ремиссия индуцируется цитозином и даунорбуцином. Новейшими исследованиями была дана оценка использованию дополнительных препаратов, таких как тиогуанин и этопозид. Миелосупрессия намного более выражена при использовании этих препаратов и необходима привычная поддерживающая терапия.
Полной или частичной ремиссии при ОЛЛ достигают интенсификацией лечения с использованием аспарагиназы, антрациклина (даунорбуцина, доксорбуцина), цитозинарабинозида и циклофосфамида. Метотрексат в высоких дозах увеличивает продолжительность ремиссии. Эти лекарства являются миелосупрессорами, но на данной стадии костный мозг восстанавливается вслед за гибелью большинства популяций лейкемических клеток.
Интенсификация при ОМЛ ставит большую проблему в лечении. Результат стандартной интенсивной химиотерапии улучшается в тех случаях, когда удачно проведена аллогенная трансплантация. Для многих детей трудно подобрать доноров, остается единственная возможность использовать подходящего неродственного донора для пациентов с высоким риском рецидива после достигнутой ремиссии, в таких случаях как моносомия 7 или аутологичная ТКМ (обычно назначаемая после нескольких циклов интенсивной стандартной терапии). В настоящее время эти различные подходы изучаются.
Поддерживающая терапия при детской лимфобластиой лейкемии
Продолжительность «поддерживающей» химиотерапии не может быть установлена. При более интенсивных мероприятиях индукции и консолидации представляется возможным снижение длительности поддерживающей терапии. Широко используют лекарства, такие как 6-меркаптопурин и метотрексат, часто в сочетании с винкристином и преднизолоном. В случаях плохих прогнозов используют более жесткие режимы, например лучевую терапию.
В конце курса лечения берут биопсию яичников (если профилактическое облучение не применяли) для определения латентного заболевания. Рецидивы, в некоторых случаях возникающие через год после лечения, прекращаются. Тиогуанин не используют при поддерживающей терапии, поскольку его длительное применение повышает риск возникновения спленомегалии и портальной гипертензии из-за закупорки протоков печени (без цирроза).
Профилактика заболеваний центральной нервной системы
Важность профилактики нарушений со стороны ЦНС была продемонстрирована в начале 1970-х годов. До этого времени инфильтрация мозговых оболочек лейкемическими клетками являлась причиной возникающих рецидивов в половине всех случаев. Лимфобласты проникают в мозговые оболочки диффузно и распространяются до оболочек спинного мозга и черепно-мозговых нервов.
Профилактика в значительной мере уменьшает частоту рецидивов со стороны нервной системы. В настоящее время обычный режим включает в себя черепное облучение (18 Гр в 8-10 фракциях в течение 2 недель) и интратекальное введение метотрексата (10 мг/см2 4 раза в период облучения). Однако отдаленные последствия облучения ЦНС заставляют искать способы избежать профилактического облучения.
Результаты непросто интерпретировать. Кажется, что для «типичного риска» (WBC ниже 50 х 109/л) интратекальное введение метотрексата является адекватной профилактической мерой, а облучение ЦНС необходимо в случаях повышенного риска. Непонятно, как дополнительные лекарства (такие как цитозинарабинозид) способствуют улучшению состояния.
В случае установленных поражений ЦНС (которые сейчас возникают в 5-10% случаев) применяют интратекальное введение метотрексата дважды в неделю вместе с черепным облучением в более высоких дозах (24 Гр в течение 2-3 недель) и вместе (или с последующим) облучением спинного мозга. В постоянном контроле состояния ЦНС, однако, нет необходимости. Пациентам, которые устойчивы к метотрексату, необходимо интратекальное введение цитозинарабинозида.
Профилактика и лечение тестикулярных нарушений
Рецидив заболеваний яичек происходит часто. Это одна из причин худшего прогноза для мальчиков при ОЛЛ. Частота тестикулярных рецидивов может быть снижена в режимах, использующих высокую дозу метотрексата. Это происходит у 25% мальчиков пубертатного возраста, но менее распространено у более взрослых детей. Рецидив клинически может проявляться не всегда видимой первичной припухлостью, которая позднее иногда затвердевает.
Возникает обычно в обоих яичках, тестикулярная биопсия выявляет претубулярную лейкемическую инфильтрацию. В лечении применяют облучение яичек обычно в дозах порядка 24 Гр в течение 2-3 недель. Необходимость профилактического облучения до сих пор не выяснена.
Лечение рецидивов острой лейкемии у ребенка
Если рецидив у детей возникает при поддерживающей терапии или через год после прекращения лечения, прогноз плохой и необходима ТКМ. Поздние рецидивы купируются с помощью режимов интенсивной терапии и достигаемые ремиссии достаточно устойчивы, хотя и не в каждом случае, однако необходимость ТКМ может рассматриваться и для этой группы больных.
Аллогенная ТКМ применялась в попытках улучшить результаты у детей с плохим прогнозом при ОЛЛ. Эта процедура не имеет достоверно показанного преимущества в выживании в сравнении с химиотерапией рецидива в группе стандартного риска при ОЛЛ.
Следующие клинические ситуации рассматривают как показания к применению аллогенной ТКМ: вторая или третья ремиссия, особенно если рецидив возник во время проведения поддерживающей терапии; случаи плохого прогноза, такие как t(4;11), острая недифференцируемая лейкемия (AUL), t(8;14) В-клеточная ОЛЛ и Ph’-положительная ОЛЛ. Такие дети могут иметь преимущества перед теми, кому ТКМ назначают после первой ремиссии.
Результаты ТКМ при первой ремиссии в группе высокого риска обнадеживают. В 55% случаев отмечают период трех лет жизни без рецидивов. В группе стандартного риска при второй ремиссии — в 65% случаев фиксируют 5-летний период жизни без рецидивов. Результаты в значительной мере зависят от факторов, используемых при отборе пациентов.
Аутологичная ТКМ или трансплантация стволовых клеток имеет, в целом, меньший успех, чем аллогенная, возможно потому, что костный мозг оказывается инфицированным, а также, потому, что некоторые высокодозовые режимы не включают в себя тотальное облучение тела (ТО). Новые лечебные режимы, включающие в себя комбинацию химиотерапии и ТО, могут дать улучшение результатов ТКМ. При аллогенной ТКМ смертность выше, чем при аутологичной, частично потому, что происходит отторжение трансплантата.
Если, несмотря на профилактику, возникают рецидивы со стороны ЦНС, можно вызвать ремиссию интратекальным введением метотрексата или краниоспинальным облучением. Метотрексат можно вводить через резервуар Оммая или Рикхама, который позволяет непосредственно доставлять лекарство в церебрально-вентрикулярную систему. Систематические рецидивы неизбежны, поэтому в дальнейшем обычно требуется систематическая терапия.
Рецидив ОМЛ является серьезным событием. При традиционной реиндукционной химиотерапии только 20% детей остается живыми в течение двух лет, поэтому предприняты попытки интенсификации процедур индукции ремиссии после первого рецидива с использованием аллогенной и аутологичной трансплантации. Представляется возможным, что хотя бы каждый третий ребенок с рецидивом ОМЛ мог быть излечен этим методом.
Прогноз острой лейкемии у ребенка
Важные прогностические признаки представлены в таблице ниже. Выживаемость среди девочек выше, чем среди мальчиков. Последствия лечения продолжают рассматриваться. Они включают в себя неврологические осложнения после облучения ЦНС и позвоночника, которые приводят к рассмотрению целесообразности уменьшения дозы облучения и использования в случаях небольшого риска.
Осложнение в виде опухоли мозга, индуцированное облучением ЦНС, наиболее распространено у детей, проявляющих полиморфизм по ферменту, детоксицирующему меркаптопурин (тиопуринметилтрансфераза), что делает их в большей степени подверженными острой токсичности и развитию вторичной ОМЛ. Эти соображения являются основными для введения адаптированных к риску стратегий лечения, которые включают известные прогностические факторы, но превносят быстрый результат и минимальные остаточные проявления болезни. Использование технологии микрозондирования может сделать возможным дальнейшее улучшение в решении задач лечения.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021