перипротезная инфекция тазобедренного сустава код по мкб
Парапротезная инфекция
Парапротезная инфекция – это инфекционный процесс в области сустава, возникающий после эндопротезирования и патогенетически связанный с наличием имплантата. Проявляется локальными признаками воспаления: отеком, болезненностью, местной гиперемией и гипертермией, нарушением функции конечности в сочетании с симптомами общей интоксикации. Нередко протекает со стертой клинической симптоматикой. Диагностируется с учетом анамнеза, лабораторных анализов, рентгенологических методик, МРТ, УЗИ. В зависимости от вида параэндопротезной инфекции выполняются ревизии с сохранением эндопротеза либо удаление имплантата с реэндопротезированием, артродезом, костно-мышечной пластикой.
МКБ-10
Общие сведения
Парапротезная инфекция – актуальная проблема современной травматологии и ортопедии. Последние десятилетия ознаменовались широким распространением эндопротезирования. Увеличилось не только общее количество операций, но и количество протезируемых суставов. Если раньше замене, в основном, подвергали тазобедренный сустав, то в наши дни рутинной практикой стало протезирование коленного, плечевого, других средних и мелких суставов конечностей. Соответственно, возросло число случаев развития инфекционного процесса в области оперативного вмешательства. Распространенность патологии при первичном эндопротезировании составляет 0,3-1%. Частота осложнения при повторной установке искусственного сустава, по различным данным, колеблется от 9 до 40%. В большинстве случаев осложнение возникает в первые два года после операции.
Причины
Непосредственной причиной парапротезной инфекции становятся болезнетворные бактерии, при этом существует определенная связь между типом возбудителя и видом протеза, обусловленная склонностью микробов к адгезии к тем или иным инородным материалам, находящимся в организме пациента. Так, в области металлических частей имплантата инфекция чаще вызывается золотистым стафилококком, в зоне полимерных – эпидермальным стафилококком. Наряду со стафилококковой флорой воспаление могут провоцировать стрептококки, кишечная палочка и некоторые другие микроорганизмы. Обстоятельствами, способствующими возникновению воспалительного процесса, считаются:
К числу особенностей организма пациента, способствующих появлению данного осложнения, относят пожилой возраст, наличие тяжелой соматической патологии и иммунные нарушения различного генеза. Негативную роль играет многократное или длительное применение антибиотиков перед операцией, обуславливающее устойчивость микроорганизмов к антибактериальной терапии, нарушение рекомендаций врача относительно режима активности и реабилитационных мероприятий в послеоперационном периоде.
Патогенез
Парапротезная инфекция – разновидность имплантат-ассоциированной инфекции, которая возникает после эндопротезирования вследствие способности патогенных микробов к колонизации имплантатов. Бактерии, вызывающие это осложнение, обладают свойством формировать биофильмы (биологические пленки) на поверхностях чужеродных материалов в организме больного. Выделяют два механизма возникновения биопленок. Первый – неспецифическое взаимодействие непосредственно между поверхностью протеза и микроорганизмами за счет сил поверхностного натяжения, водородных связей, гидрофобности, электростатического поля и т. д.
Второй – контакт бактерий с белками, располагающимися на поверхности искусственной конструкции. После установки части эндопротеза очень быстро покрываются слоем белков, среди которых преобладают альбумины. При адгезии микробов к этим белкам формируются микроколонии. Вначале имплантат колонизируется аэробными микроорганизмами, в последующем в глубоких слоях биофильма создается благоприятная среда для развития анаэробной микрофлоры. При увеличении биопленки или под влиянием внешних воздействий ее части отрываются от поверхности имплантата, происходит диссеминация процесса. Исследование перечисленных механизмов позволило объяснить устойчивость инфекции и неэффективность консервативной терапии этого осложнения.
Классификация
Существует много вариантов классификации параэндопротезной инфекции, однако общепризнанная международная систематизация этого осложнения пока отсутствует. Обычно травматологи-ортопеды используют классификацию Ковентри-Фитцджеральда, в основе которой лежит временной период между операцией и манифестацией инфекционного процесса. Различают четыре типа парапротезной инфекции:
В российской клинической практике также применяют систематизацию инфекций в области хирургических вмешательств, разработанную сотрудниками Новосибирского НИИТО. Согласно этой классификации различают три вида послеоперационных инфекционных процессов: ранний острый (возникший в первые 3 месяца), поздний острый (развившийся в течение 3-12 месяцев), хронический (диагностированный спустя 1 год и более после операции). При постановке диагноза отмечают наличие или отсутствие нестабильности эндопротеза.
С учетом формы выделяют флегмоноподобную, свищевую, латентную и атипичную инфекции, с учетом глубины – поверхностную и глубокую. Несмотря на то, что поверхностная инфекция протекает без вовлечения эндопротеза (то есть, имеет другой патогенез), поражает только кожные покровы и подкожную клетчатку, поддается консервативной терапии, специалисты рассматривают ее в рамках параэндопротезной инфекции, поскольку такой подход позволяет учесть все возможные варианты инфекционных осложнений эндопротезирования.
Симптомы парапротезной инфекции
Проявления патологии зависят от времени возникновения и глубины процесса. Поверхностная инфекция развивается в период восстановления после операции, сопровождается воспалением мягких тканей при интактности оперированного сустава. Характеризуется гиперемией, локальной припухлостью, повышением местной температуры, незначительными или умеренными болями, нарушением заживления раны, расхождением ее краев, наличием гнойного отделяемого. Возможно образование участков поверхностного некроза, формирование лигатурных свищей. Выраженность общей интоксикации определяется распространенностью поражения кожи и жировой клетчатки.
Глубокая парапротезная инфекция может манифестировать как в раннем послеоперационном периоде, так и спустя продолжительное время после вмешательства. Поражает мышцы и фасции. Проявляется отечностью мягких тканей, болью в проекции сустава, ограничением функции конечности, общими интоксикационными симптомами: повышением температуры тела до 38 °С и выше, ознобами, слабостью, разбитостью, тахикардией, тахипноэ. Возможно сочетание глубокого и поверхностного процесса, рассматриваемое специалистами как разновидность глубокой инфекции. Из-за распространенности иммунологических нарушений в популяции патология часто протекает со сглаженной симптоматикой. Снижение иммунитета усугубляют переливания крови, лекарственная терапия и другие лечебные мероприятия, проводимые на пред- и послеоперационном этапе.
Осложнения
Наиболее частые осложнения параэндопротезной инфекции обусловлены распространением гнойного процесса. Наблюдается образование абсцессов и флегмон. Особенно опасны глубокие затеки в полость таза, иногда формирующиеся при поражении оперированного тазобедренного сустава. В тяжелых случаях возможно развитие сепсиса. При часто рецидивирующей патологии снижается или утрачивается трудоспособность, ухудшается качество жизни больных, персистирующий очаг инфекции оказывает негативное влияние на деятельность внутренних органов.
Диагностика
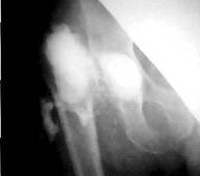
Диагноз обычно выставляют специалисты в области ортопедии, наблюдающие пациентов, перенесших эндопротезирование сустава. Из-за часто встречающихся стертых форм и неспецифичности результатов дополнительных методик распознавание парапротезной инфекции может представлять определенные затруднения. Программа обследования обычно включает следующие методы:
Лечение парапротезной инфекции
В случаях поверхностного инфекционного процесса тактика такая же, как при других инфицированных ранах. Осуществляется санация поверхностного гнойного очага на фоне антибиотикотерапии, операции на суставе не требуются. При глубокой инфекции тактика определяется типом патологии с учетом времени ее возникновения, наличием либо отсутствием нестабильности сустава, расположением и размером гнойных затеков, состоянием костей и мягких тканей, устойчивостью флоры к антибактериальным препаратам и некоторыми другими факторами. Лечение только хирургическое. Существуют следующие варианты вмешательств:
Прогноз и профилактика
Прогноз при параэндопротезной инфекции обычно достаточно благоприятный. При ревизии сустава выздоровления удается достичь у 18-83%, при реэндопротезировании – у 73-94%, при проведении артродеза – у 85% пациентов. После первых двух типов вмешательств подвижность сустава сохраняется, в последнем случае – полностью утрачивается при обеспечении опорной функции конечности. Профилактика заключается в тщательном учете показаний и противопоказаний к первичному эндопротезированию, соблюдении правил асептики и антисептики во время операции и перевязок, подборе оптимальной схемы антибиотикотерапии. Пациенту необходимо учитывать рекомендации врача при определении режима активности, проведении реабилитационных мероприятий.
Медицинские интернет-конференции
Языки
Перипротезная инфекция
Ципящук Б.А., Голуб О.Д.
Научный руководитель: к.м.н., доцент А.В. Беликов
Резюме
Перипротезная инфекция суставов (ППИ) является одним из самых разрушительных и дорогостоящих осложнений после тотальной эндопротезирования суставов (TЭС). Сегодня люди получают большую нагрузку на суставы. Диагностика и лечение ППИ является сложной задачей для хирургов. Не существует «золотого стандарта» для диагностики ППИ, что затрудняет выявление различий между септическими и асептическими нарушениями. Кроме того, некоторые из самых больших трудностей и противоречий связаны с выбором оптимального метода лечения инфицированного сустава. В настоящее время ведутся серьезные дебаты по поводу идеальной стратегии лечения ППИ, и это привело к значительным международным различиям как в хирургическом, так и в нехирургическом лечении ППИ. В этом обзоре мы обсудим диагностику и современные методы лечения ППИ после TЭС и выделим некоторые недавние достижения в этой области, а также расскажем о рисках и этиологии ППИ в наше время.
Ключевые слова
Статья
Учитывая увеличение общей артропластики суставов, проводимой ежегодно, число
осложнений, требующих ревизионной хирургии, увеличивается.
тазобедренного и коленного суставов [1]. Несмотря на относительно невысокую
заболеваемость ППИ, финансовое бремя остается огромным.
Присоединение бактерий к имплантату является первым шагом в патогенезе ППИ [2]. Во
Эндопротезирование тазобедренного сустава
14-16 октября, Алматы, «Атакент»
150 участников из 10 стран. Новинки рынка стоматологии. Цены от производителей
Общая информация
Краткое описание
Коды МКБ-10:
M16.0 Первичный коксартроз двусторонний
M16.1 Другой первичный коксартроз
M16.2 Коксартроз в результате дисплазии двусторонний
M16.3 Другие диспластические коксартрозы
M16.4 Посттравматический коксартроз двусторонний
M16.5 Другие посттравматические коксартрозы
M16.6 Другие вторичные коксартрозы двусторонние
M16.7 Другие вторичные коксартрозы
M16.9 Коксартроз неуточненный
Т93.1 Последствия перелома бедра
М87.0 Идиопатический асептический некроз кости
М87.2 Остеонекроз, обусловленный перенесенной травмой
С40.2 Злокачественные новообразования длинных костей нижней конечности
D16.2 Доброкачественное новообразование длинных костей нижней конечности
М24.6 Анкилоз сустава
Дата разработки протокола: 2013 год.
Категория пациентов: больные с поражением тазобедренного сустава различной этиологии начиная со II-III степени.
Пользователи протокола: травматологи, ортопеды амбулаторно-поликлинического звена; травматологи, ортопеды стационара.
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Классификация эндопротезирования тазобедренного сустава:
Прежде всего, все эндопротезы состоят из компонентов, в том или ином объеме замещающих ткани, образующие суставы. В зависимости от их количества протезы можно разделить на несколько групп:
— тотальные;
— однополюсные;
— биполярные;
— протезы суставных поверхностей.
По фиксации:
— бесцементный;
— цементный;
— гибридный;
— промежуточной фиксации.
По узлу трения:
— полиэтилен-металл;
— полиэтилен-керамика;
— керамика-керамика;
— металл-металл.
По методике первичного эндопротезирования тазобедренного сустава различают:
— «обычное» или «рутинное» эндопротезирование, проводится у больных с коксартрозом различного генеза, начиная от II-III степени, АНГБК;
— гемипротезирование (однополюсное) или эндопротезирование головки бедренной кости – производится замена только головки бедренной кости эндопротезом с сохранением вертлужной впадины, как правило у больных с ограниченной физической активностью, пожилого и старческого возраста с целью снижения риска оперативного вмешательства, ранней активизации и профилактики гипостатических осложнений;
— «нестандартное» или «сложное» эндопротезирование проводится у больных с ДКА III-IV степени, посттравматическим коксартрозом с дефицитом костной ткани в области вертлужной впадины, деформациями и/или дефектами проксимального отдела бедренной кости;
— первичное эндопротезирование тазобедренного сустава онкологическим эндопротезом при новообразовании длинных костей нижней конечности.
Диагностика
Основные диагностические мероприятия до/после оперативных вмешательств:
1. Рентгенологическое обследование тазобедренных суставов прямой проекции с фокусным расстоянием;
2. Общий анализ крови;
3. Общий анализ мочи;
4. Коагулограмма (ПТИ, фибриноген, МНО);
5. Биохимический анализ крови;
6. Электрокардиография;
7. Серологическое обследование на сифилис;
8. Анализ крови на ВИЧ;
9. HbsAg, Anti-HCV;
10. Определение сахара в крови;
11. Осмотр терапевта и других специалистов при сопутствующей патологии (с указанием лечения).
Дополнительные диагностические мероприятия до/после оперативных вмешательств:
1. КТ, МРТ тазобедренного сустава (по показаниям);
2. Развернутая коагулограмма, Д-димер, гомоцистеин (по показаниям);
3. ЭхоКГ (по показаниям);
4. Тропонины, BNP (по показаниям);
5. Рентгенография тазобедренного сустава в аксиальной проекции (по показаниям);
6. Рентгенденситометрия, УЗИ-денситометрия (по показаниям);
7. УЗДГ вен нижних конечностей (по показаниям);
8. Иммунограмма (по показаниям);
9. Цитокиновый профиль (интерлейкин-6,8, ФНО-α) (по показаниям);
10. Маркеры костного метаболизма (остеокальцин, дезоксипиридинолин) (по показаниям).
Лечение
Цель проведения вмешательства: восстановление опорной и двигательной функции пораженного сустава.
Показания и противопоказания к вмешательству
Показания к оперативному вмешательству:
— дегенеративно-дистрофические заболевания тазобедренного сустава с выраженным болевым синдромом и нарушением функции конечности;
— врожденные аномалии развития (врожденный вывих бедра, дисплазия сустава, дисхондроплазия);
— посттравматические деформации сустава;
— ложные суставы шейки бедра;
— субкапитальные и трансцервикальные переломы шейки бедренной кости у лиц пожилого возраста;
— двухсторонний фиброзный или костный анкилоз тазобедренных суставов (болезнь Бехтерева);
— асептический некроз головки бедренной кости 3-4 ст.;
— опухолевые процессы в головке и шейке бедренной кости, требующие резекции патологического очага.
Противопоказания к оперативному вмешательству
Относительные противопоказания:
— онкологические заболевания;
— отсутствие убеждения у самого больного в необходимости операции и неготовность его к плану послеоперационной реабилитации;
— обострение или декомпенсация хронических соматических заболеваний;
— печеночная недостаточность;
— гормональная остеопатия;
— ожирение 2-3 ст.
Требования к проведению оперативного вмешательства
Требования к оснащению:
— наличие отдельной операционной для эндопротезирования (желательно с ламинарным потоком);
— наличие полной линейки имплантатов;
— наличие специализированного инструментария для устанавливаемой модели имплантата;
— наличие медицинского силового оборудования (сагиттальная пила, дрель);
— наличие аппаратуры для коагуляционного гемостаза.
Требования к дополнительному оснащению:
— компьютерная навигационная система;
— пульс-лаваж система.
Требования к расходным материалам:
— одноразовое белье для операционного поля и хирургов (желательно применение «хирургических скафандров»);
— барьерная пленка;
— одноразовые скальпеля;
— шовный материал с атравматическими иглами.
Требования к специалистам операторам:
— специалист оператор должен иметь стаж работы не менее 10 лет в травматологии и практический опыт не менее 3-х лет в области имплантации крупных суставов;
— наличие операционной бригады выполняющей не менее 100 имплантаций эндопротезов крупных суставов в год;
— прохождение специализации по эндопротезированию не менее 1 раза в 2 года.
Требования к подготовке пациента (описание процесса подготовки пациента к проведению вмешательства), а также непосредственная методика проведения вмешательства:
— непосредственно перед операцией проводится премедикация;
— профилактическая антибактериальная терапия;
— очистительная клизма;
— подготовка операционного поля в день операции.
Проведение оперативного вмешательства
1. Первичное «обычное» эндопротезирование тазобедренного сустава:
Проводится, как правило, у больных с коксартрозом различного генеза, АНГБК начиная со II-III степени, ДКА I-II типа.
После подготовки операционного поля, производится, как правило, переднелатеральный доступ к тазобедренному суставу по методике, принятой в клинике. После обработки вертлужной впадины сферическими фрезами производится установка металлического и полиэтиленового компонентов чаши эндопротеза. После обработки бедренной кости риммерами, рашпилями производится установка бедренного компонента эндопротеза, с учетом натяжения ягодичных мышц, коррекции длины конечности подбор, установка и вправление головки эндопротеза.
Оценка двигательной функции сустава.
После окончательного туалета послеоперационной послойное ушивание раны согласно методике принятой в клинике.
2. Первичное гемипротезирование тазобедренного сустава:
Проводится, как правило, у больных с переломом шейки бедренной кости преклонного возраста, ограниченной физической активностью.
После подготовки операционного поля, производится, как правило, переднелатеральный доступ к тазобедренному суставу по методике, принятой в клинике. После обработки бедренной кости риммерами, рашпилями производится установка бедренного компонента эндопротеза, с учетом натяжения ягодичных мышц, коррекции длины конечности подбор, установка и вправление головки эндопротеза (возможна установка биполярной головки).
Оценка двигательной функции сустава.
После окончательного туалета послеоперационной послойное ушивание раны согласно методике принятой в клинике.
3. Первичное «сложное» или «нестандартное» эндопротезирование тазобедренного сустава:
Предоперационное планирование – проводится более тщательно пациентам с грубой деформацией тазобедренного сустава (например дисплазия вертлужной впадины, посттравматические дефекты колон, дна вертлужной впадины, т.е. дефицит костной ткани вертлужной впадины; деформация и/или дефект проксимального отдела бедренной кости различного генеза, узкий костно-мозговой канал).
После подготовки операционного поля, производится, как правило, переднелатеральный доступ к тазобедренному суставу по методике, принятой в клинике.
4. Эндопротезирование тазобедренного сустава при новообразовании длинных костей нижней конечности
После подготовки операционного поля, производится, как правило, переднелатеральный доступ к тазобедренному суставу по методике, принятой в клинике с применением принципов абластики. Производится резекция пораженного сегмента бедренной кости согласно предоперационному планированию желательно одним «моноблоком».
После обработки вертлужной впадины сферическими фрезами производится установка металлического и полиэтиленового компонентов чаши эндопротеза. После обработки бедренной кости риммерами, производится установка бедренного онкологического компонента эндопротеза, с учетом натяжения ягодичных мышц, коррекции длины конечности подбор, установка и вправление головки эндопротеза.
Оценка двигательной функции сустава.
После окончательного туалета послеоперационной послойное ушивание раны согласно методике принятой в клинике.
Профилактические послеоперационные мероприятия:
— профилактика тромбоэмболических осложнений: вазокомпрессия нижних конечностей с применением эластичных бинтов или чулков.
Реабилитация в раннем послеоперационном периоде (с первых суток после операции):
ЛФК. После операции ногу фиксируют в положении отведения в специальном сапожке. Обе ноги бинтуют эластичными бинтами, что в сочетании с физическими упражнениями поможет предотвратить сосудистые нарушения.
Как только больной выходит из наркоза, выполняют простые дыхательные (статические и динамические) упражнения и движения пальцами стоп и в голеностопных суставах обеих ног. Этот небольшой комплекс упражнений следует повторять многократно, 5—6 раз в день самостоятельно.
На 2-й день после операции комплекс лечебной гимнастики расширяется за счет общетонизирующих и специальных упражнений:
— свободные движения здоровой ногой (сгибание в колене, подъем вверх, отведение в сторону);
— сгибание и разгибание в голеностопном суставе оперированной конечности до появления чувства утомления в мышцах голени;
— напряжение мышц бедра оперированной ноги при попытке максимально разогнуть ее в коленном суставе (длительность 1—3 секунды);
— напряжение ягодичных мышц 1—3 секунды;
— облегченные движения в коленном и тазобедренном суставах (с самопомощью, помощью методиста ЛФК или на механоаппарате для пассивных движений «Артромот»).
Периодически в течение дня положение оперированной ноги в коленном суставе меняют: под сустав подводят небольшой валик или функциональную шину на 10—20 минут.
С 1-2-го дня разрешают присаживание в кровати с помощью рук, а затем и на кровати со спущенными ногами. Сидеть нужно, отклонив туловище назад, можно подложить под спину подушку, что обеспечивает сохранение тупого угла в новом суставе.
Через 2—3 дня разрешено вставать у кровати. Первый раз это делают обязательно с помощью врача или инструктора ЛФК.
Если пациент устойчиво стоит у кровати, на следующий день можно сделать несколько шагов, обязательно опираясь на костыли. После обучения ходьбе по палате с 5-6-го дня разрешают ходьбу по коридору при помощи костылей. При обучении передвижению при помощи костылей следует помнить, что оба костыля нужно выносить вперед одновременно, стоя на здоровой ноге. Затем ставят вперед оперированную ногу и, опираясь на костыли и частично на оперированную ногу, делают шаг вперед не оперированной ногой; стоя на здоровой ноге, опять выносят костыли вперед.
Поворачиваясь в кровати на бок, а позднее и на живот (с 5—8-го дня), пациенту необходимо использовать валик (или подушку), помещая его между бедрами. Это предотвратит нежелательное приведение ноги. Комплекс специальных физических упражнений дополняют следующими упражнениями:
— сгибание оперированной ноги в коленном суставе без отрыва стопы от плоскости кровати (самостоятельно, с помощью методиста или с использованием блока);
— изометрическое напряжение ягодичных мышц и мышц бедра длительностью 5—7 секунд;
— отведение ноги в сторону по плоскости кровати;
— разгибание ноги в коленном суставе с подложенным под колено валиком;
— поднятие прямой ноги с помощью методиста или с самопомощью — через блок.
В исходном положении стоя на здоровой ноге с опорой на стул выполняют сгибание, разгибание и отведение в оперированном суставе. Каждое упражнение повторяют 5—10 раз, а весь комплекс — 2—3 раза в день.
Увеличивать нагрузку на сустав при всех видах активности необходимо медленно и дробно, в соответствии с ощущениями больного.
Противопоказаны упражнения на ротацию и приведение в тазобедренном суставе, что может спровоцировать вывих головки эндопротеза.
Основное внимание на данном этапе лечения уделяют переводу больного в положение сидя, обучению стоянию и передвижению при помощи костылей с частичной опорой на оперированную ногу.
Нужно обязательно информировать больного о запрещенных движениях:
— не рекомендуется сидеть больше 20 минут в одной позе;
— при сидении тазобедренный сустав должен быть выше коленного, желательно спать на спине;
— запрещается приводить или скрещивать ноги (в любом положении — лежа, сидя, стоя); поворачивать ногу внутрь;
— не разрешается вставать на оперированную ногу без дополнительной опоры на костыли.
Ходьба по лестнице.
Вверх по лестнице. Опираясь на костыли, перенесите не оперированную ногу на вышестоящую ступеньку. Оттолкнитесь костылями, перенесите вес тела на не оперированную ногу, стоящую на вышележащей ступеньке. Поднимите и приставьте на эту же ступень оперированную ногу.
Вниз по лестнице. Поставьте костыли и оперированную ногу на нижележащую ступеньку, Опираясь на костыли, согните в суставах не оперированную ногу и поддерживая равновесие приставьте ее рядом с оперированной ногой.
Массаж. Назначают массаж симметричной здоровой конечности. Курс лечения составляет 7-10 процедур.
Физические методы лечения после операции направлены на уменьшение боли и отека, купирование воспаления, улучшение трофики и метаболизма мягких тканей в зоне операции. Применяют:
— локальную криотерапию,
— ультрафиолетовое облучение,
— магнитотерапию.
Курс лечения составляет 5-10 процедур.
Индикаторы эффективности лечения и безопасности методов диагностики и лечения, описанных в протоколе:
— восстановление двигательной функции оперированного тазобедренного сустава;
— отсутствие или снижение болевого синдрома (при так называемом «Hip-spine sindrom» болевой синдром будет купирован только после адекватного лечения у невропатолога и/или нейрохирурга.
Информация
Источники и литература
Информация
III. ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ВНЕДРЕНИЯ ПРОТОКОЛА
Список разработчиков протокола с указание квалификационных данных:
Белокобылов А.А. – зав. отдела травматологии НИИТО, к.м.н.
Малик Б.К. – с.н.с. отдела травматологии НИИТО, к.м.н.
Баймагамбетов Ш.А. – зам. директора НИИТО по клинической работе, д.м.н.
Рустемова А.Ш. – зав. отделом инновационных технологий, д.м.н.
Рецензенты:
Набиев Е.Н. – доцент кафедры травматологии и ортопедии АО «Медицинский университет Астана», к.м.н.
Конфликт интересов отсутствует
Указание условий пересмотра протокола: Пересмотр протокола через 3 года после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.