состояние после тэла код по мкб
Тромбоэмболия легочной артерии
14-16 октября, Алматы, «Атакент»
150 участников из 10 стран. Новинки рынка стоматологии. Цены от производителей
Общая информация
Краткое описание
ТЭЛА — окклюзия ствола или основных ветвей легочной артерии частичками тромба, сформировавшимися в венах большого круга кровообращения или правых камерах сердца и занесенными в легочную артерию с током крови. [3]
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
| Риск ранней смертности при ТЭЛА | Маркеры риска | Стратегия лечения | |||
| Клинические (шок или гипотония) | Дисфункция правого желудочка | ||||
| Невысокий | Промежуточный | — | + | + | Госпитализация |
| + | — | ||||
| — | + | ||||
| Низкий | — | — | — | Ранняя выписка или лечение на дому | |
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
• рентгенография органов грудной клетки (прямая и боковая проекции).
• определение количественного Д-димера в плазме крови.
Клиника ТЭЛА включает широкий диапазон состояний: от почти бессимптомного течения до внезапной смерти. В качестве классических вариантов течения заболевания в клинике ТЭЛА выделяют пять клинических синдромов.
• боль в правом подреберье.
Повышение уровня D-димера возможно также при остром инфаркте миокарда, септическом состоянии, при оперативном вмешательстве, злокачественном новообразовании и системных заболеваниях. В целях стратификации риска тяжести течения необходимо определением тропонина и proBNP.
Инструментальные исследования
Однодетекторная спиральная компьютерная томография имеет чувствительность 70 % и специфичность 90 %, а мультидетекторная спиральная компьютерная томография —чувствительность 83 % и специфичность 96 %.
С сердечно-легочной патологией в анамнезе: чувствительность — 80 %, специфичность —21 %.
Вентиляционно-перфузионная сцинтиграфия легких — точный метод исключения ТЭЛА. При внутривенном введении микросфер альбумина, меченных 99mTc, и вдыхании ксенона-133 или аэрозоля с 99mTc определяется дефект перфузии и проводится сравнение с наличием дефекта вентиляции.
Позитивный результат вентиляционно-перфузионной сцинтиграфии легких подтверждает ТЭЛА, однако требует дополнительных методов исследования при низкой клинической вероятности.
− Отсутствие или задержка венозной фазы контрастирования.
Рисунок 1. Алгоритм диагностики ТЭЛА невысокой степени риска смерти
Тромбоэмболические осложнения в акушерстве
14-16 октября, Алматы, «Атакент»
150 участников из 10 стран. Новинки рынка стоматологии. Цены от производителей
Общая информация
Краткое описание
Название протокола: Тромбоэмболические осложнения в акушерстве
К венозным тромбоэмболическим осложнениям (ВТЭО) относятся варикозное расширение вен (ВРВ) и тромбофлебит, тромбоз глубоких вен (ТГВ) и тромбоэмболия легочной артерии (ТЭЛА).
Тромбоэмболические осложнения в акушерстве – встречается примерно у 1 из 1000 беременных женщин. Она может развиться на любом сроке беременности, но наиболее высокий риск отмечается в течение первых 6 недель после родов, когда он увеличивается в 20 раз. Факторы риска ВТЭО включают наличие ВТЭО в анамнезе, тромбофилию, ожирение, немолодой возраст матери, малоподвижность, дальние поездки, госпитализацию во время беременности, кесерево сечение, и другие сопутствующие заболевания, в том числе болезни сердца, воспалительные заболевания кишечника и преэклампсия [12].
Риск тромбоза глубоких вен (ТГВ) и ТЭЛА, ассоциируемый с беременностью, примерно в 5-10 раз выше, чем вне беременности, однако максимум этого риска приходится на послеродовой период, когда тромбоэмболии случаются в 4-5 раз чаще. Так, если распространенность ТГВ при беременности составляет 3:1000, то после родов – 12-15:1000 [1].
ТЭЛА – наиболее тяжелое осложнение ВРВ и ТГВ, проявляются закупоркой лёгочной артерии или её ветвей тромбами, которые образуются чаще в крупных венах нижних конечностей или таза (эмболия). Источником тромбов при ТЭЛА чаще служат вены нижних конечностей (тромбоз вен нижних конечностей), намного реже – вены верхних конечностей и правые отделы сердца.
Код протокола:
Код (ы) МКБ-10:
O22 Венозные осложнения во время беременности
O87 Венозные осложнения в послеродовом периоде
O88 Акушерская эмболия
Сокращения, используемые в протоколе:
АПТВ (АЧТВ) – активированное парциальное (частичное) тромбопластиновое время
АТIII – антитромбин III
ВИЧ – вирус иммуннодиффецита человека
ВСК = время свертывания крови
ВТЭО – Венозные тромбоэмболические осложнения
ГИТ – гепарин-индуцированная тромбоцитопения
ИО – индекс оксигенации
ИФА – иммуноферментный анализ
МНО – Международное нормализованное отношение
НМГ – низкомолекулярный гепарин
НФГ – нефракционированный гепарин
ОАК – общий анализ крови
ПДФ – продукты фибринолиза
ТВГ – тромбоз глубоких вен
ТЭЛА – тромбоэмболия легочной артерии
УЗИ – ультразвуковое исследование
ЭКГ – электрокардиография
СЕАР – clinical- etiological- anatomical- pathophysiological
Дата разработки протокола: 2015 год.
Категория пациентов: беременные женщины, роженицы и родильницы.
Пользователи протокола: врачи общей практики, терапевты, акушер-гинекологи, анестезиологи-реаниматологи-, хирурги, гематологи, радиологи.
Критерии, разработанные Канадской Целевой группой Профилактического Здравоохранения (Canadian Task Force on Preventive Health Care) для оценки доказательности рекомендаций*
| Уровни доказательности | Уровни рекомендаций |
| I: Доказательность основана, по крайней мере, на данных одного рандомизированного контролируемого исследования II-1: Доказательность основана на данных контролируемого исследования с хорошим дизайном, но без рандомизации II-2: Доказательность основана на данных когортного исследования с хорошим дизайном (проспективного или ретроспективного) или исследования типа «случай-контроль», предпочтительно многоцентрового или выполненного несколькими исследовательскими группами II-3: Доказательность основана на данных сравнительного исследования с вмешательством или без вмешательства. Убедительные результаты, полученные в ходе неконтролируемых экспериментльных испытаний (например, такие как результаты лечения пенициллином в 1940-х) могли также быть включены в эту категорию III: Доказательность основана на мнениях авторитетных специалистов, базирующихся на их клиническом опыте, на данных описательных исследований или сообщениях экспертных комитетов | A. Доказательные данные позволяют рекомендовать клиническое профилактическое воздействие B. Достоверные свидетельства позволяют рекомендовать клиническое профилактическое воздействие C. Существующие свидетельства является противоречивыми и не позволяет давать рекомендации за или против использования клинического профилактического воздействия; однако, другие факторы могут влиять на принятие решения D. Существуют достоверные свидетельства, чтобы давать рекомендацию в пользу отсутствия клинического профилактического действия E. Существуют доказательные данные, чтобы рекомендовать против клинического профилактического действия L. Существует недостаточно доказательных данных (в количественном или качественном отношении), чтобы давать рекомендацию; однако, другие факторы могут влиять на принятие решения |
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Клиническая классификация [3]:
Клинические варианты тромбофлебита
Тип I. Тромбоз дистальных отделов большой или малой подкожных вен либо их притоков. Тромботический процесс локализуется дистальнее коленного сустава при поражении большой подкожной вены и ниже сафено-поплитеального соустья при поражении малой подкожной вены. Угроза эмболии легочной артерии отсутствует. В дальнейшем тромбофлебит либо стихает, либо переходит в один из следующих типов.
Тип II. Тромбоз распространяется до сафено-феморального или сафено-поплитеального соустья, не переходя на бедренную/подколенную вену. Непосредственной угрозы эмболии легочного артериального русла еще нет, но она становится реальной в ближайшее время при проксимальном распространении тромбоза.
Тип III. Тромбоз, через устье подкожной вены, переходит на глубокую венозную систему. Верхушка такого тромба, как правило, носит неокклюзивный характер и флотирует (плавает) в кровотоке бедренной или подколенной вены. Тромб фиксирован к венозной стенке лишь в проксимальном отделе подкожной вены. Угроза легочной эмболии, в том числе и фатальной, весьма велика. В последующем подобный флотирующий тромб либо превращается в эмбол, либо становится пристеночным или окклюзивным тромбом магистральной глубокой вены. Дальнейшее распространение тромбоза по глубокой венозной системе в проксимальном и дистальном направлениях ведет к развитию протяженной окклюзии бедренно-подвздошного сегмента.
Тип IV. Тромбоз не распространяется на приустьевые отделы, но через несостоятельные перфорантные вены голени или бедра переходит на глубокую венозную систему. Наличие или отсутствие угрозы легочной эмболии у пациентов этой группы зависит в первую очередь от характера тромба (флотирующий, пристеночный или окклюзивный) в глубокой венозной магистрали.
Тип V. Любой из перечисленных вариантов тромбофлебита сочетается с изолированным симультанным тромбозом глубокой венозной системы как пораженной, так и контралатеральной конечности.
При ТГВ выделяют окклюзивный и неокклюзивный (флотирующий, пристеночный) тромбоз. Флотирующий тромб считают эмболоопасным, так как он имеет единственную точку фиксации в дистальном отделе, а проксимальная его часть располагается свободно в потоке крови, он может превратиться в эмбол и вызвать ТЭЛА.
Клинически ТЭЛА классифицируют на следующие типы:
· массивная – поражено более 50 % объёма сосудистого русла лёгких (эмболия лёгочного ствола и/или главных лёгочных артерий) и заболевание проявляется шоком и/или системной гипотензией;
· субмассивная – поражено 30 – 50 % объёма сосудистого русла лёгких (эмболия нескольких долевых или многих сегментарных лёгочных артерий) и проявляется симптомами правожелудочковой недостаточности;
· немассивная – поражено менее 30 % объёма сосудистого русла лёгких (эмболия мелких дистальных лёгочных артерий), проявления отсутствуют либо минимальны (инфаркт лёгкого).
По этиологии выделяют врожденную патологию (Ес), первичное (идиопатическое) заболевание с неизвестной причиной (Ер) и вторичное – с известной причиной (Es).
Венозная патология нижних конечностей может затрагивать поверхностные (As), глубокие (Ad) и перфорантные (Aр) вены.
Патофизиологически заболевание может протекать с рефлюксом (Pr) и обструкцией (Рo).
Клиническая картина
Cимптомы, течение
Диагностические критерии:
Тромбоз глубоких вен:
Жалобы:
· острая распирающая боль в области икроножных мышц;
· отек мышц стопы и голени;
· цианоз кожи;
· переполнение подкожных вен стопы;
· повышение локальной температуры;
· боли по ходу сосудистого пучка.
Анамнез:
· наличие варикозной болезни;
· тромбофилия;
· привычное невынашивание беременности.
Тромбоэмболия легочной артерии:
Жалобы:
· диспноэ (одышка);
· тахипное;
· синкопе (кратковременная потеря сознания);
· загрудинные боли;
· плевральные боли;
· кашель;
· кровохарканье.
Анамнез:
· наличие варикозной болезни;
· тромбофилия;
· артериальная гипертензия;
· ревматические пороки сердца;
· застойная сердечная недостаточность;
· искусственные клапаны сердца;
· анемия;
· септические послеродовые осложнения;
· преэклампсия;
· привычное невынашивание беременности;
· преждевременная отслойка нормально-расположенной плаценты.
Физикальные исследования:
При ТГВ:
Общий осмотр:
· цианоз кожных покровов;
· переполнение подкожных вен стопы;
· повышение локальной температуры.
· боли в икроножных мышцах при давлении манжетки сфигмоманометра до 150 мм рт. ст (симптом Ловенберга).
· усиление боли при тыльном сгибании стопы из-за натяжения икроножных мышц и сдавления вен (симптом Хоманса).
Пальпация:
· боли по ходу сосудистого пучка;
· болезненность голени при передне-заднем сдавлении (симптом Мозеса).
При тромбозе подколенной вены:
Общий осмотр:
· увеличение объема всей голени на 3–4 см и более.
При тромбозе бедренной вены:
Общий осмотр:
· отмечается отеки на стопе, голени, бедре.
Пальпация:
· болезненность по ходу сосудистого пучка.
При ТЭЛА:
Общий осмотр:
· цианоз кожных покровов;
· тромбофлебит глубоких вен конечностей.
Клинические проявления ТЭЛА (смотреть приложение 3):
· шок;
· остановка сердца.
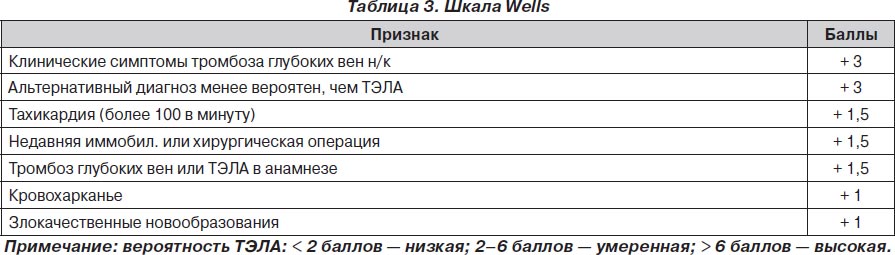
Клиническая картина при поверхностном и глубоком тромбозе вен во многом зависит от протяженности тромботического процесса, скорости образования, степени и быстроты распространения в дистальном и особенно в проксимальном направлении. Для оценки вероятности ТГВ используется и балльная шкала WellsP.S. (смотреть приложение 2).
Диагностика
Перечень основных и дополнительных диагностических мероприятий:
Основные (обязательные) диагностические обследования, проводимые на стационарном уровне при экстренной госпитализации:
· ОАК, ВСК;
· анализ крови на D-димер;
· коагулограмма (фибриноген, МНО, АПТВ, ПДФ, АТIII);
· анализ крови на тромбоциты;
· УЗИ вен нижних конечностей;
· ЭКГ.
Диагностические мероприятия, проводимые на этапе скорой неотложной помощи:
· ЭКГ
· пульсоксиметрия.
Инструментальные исследования:
Лабораторная диагностика
Лабораторные исследования:
Дифференциальный диагноз
Дифференциальный диагноз:
Таблица – 1. Дифференциальная диагностика ТГВ
| Симптомы | Нозологическая форма | |||
| ТГВ | Рожистое воспаление | Узловая эритема | Аллергический дерматит | |
| Боль, отек в области нижних конечностей | + | + | + | + |
| Определение образования или уплотнения | + | + | + | + |
| Боль по ходу сосудистого пучка при пальпации | + | +/- | +/- | — |
| УЗИ нижних конечностей | Наличие тромба | Нет | нет | нет |
| Д-димер | Повышен | Норма | норма | норма |
Таблица – 2. Дифференциальная диагностика ТЭЛА
| Симптомы | Нозологическая форма | |||
| ТЭЛА | ХОБЛ | Интерстициальные заболевания легких | Альвеолярная гиповентиляция | |
| Одышка | + | + | + | + |
| Цианоз | + | +/- | +/- | — |
| Тромбофлебит глубоких вен нижних конечностей | + | — | — | — |
| Рентгенография легких | признаки олигемии в пораженных и гиперволемии в непораженных участках легкого с типичными изменениями конфигурации сердца указывают на массивную эмболию. Одно или двусторонние плевральные экссудаты, в основном базально расположенные затенения вследствие инфильтратов или ателектазов, дают основание предполагать периферические локализованные легочные эмболы. | Признаки хронического бронхита/эмфиземы легких | Признаки интерстициального отека легких | Обструктивные изменения в легких |
| КТ | Признаки инфаркта легких | Ателектаз легких | Признаки интерстициального отека легких | Обструктивные изменения в легких |
Лечение
Нет никаких данных, что ранняя мобилизация больных с острым ТГВ увеличивает риск ТЭЛА, более того указывают, что ранняя мобилизация приводит к более быстрому регрессу отека нижней конечности и болевого синдрома.
Медикаментозная терапия [15]:
Препараты (действующие вещества), применяющиеся при лечении
| Апиксабан (Apixaban) |
| Аценокумарол (Acenocoumarol) |
| Ацетилсалициловая кислота (Acetylsalicylic acid) |
| Варфарин (Warfarin) |
| Гепарин натрия (Heparin sodium) |
| Дабигатрана этексилат (Dabigatran etexilate) |
| Данапароид натрия (Danaparoid sodium) |
| Морфин (Morphine) |
| Норадреналина гидротартрат (Noradrenaline tartrate) |
| Ривароксабан (Rivaroxaban) |
| Тримеперидин (Trimeperidine) |
| Фондапаринукс натрия (Fondaparinux sodium) |
| Эпинефрин (Epinephrine) |
Госпитализация
Показания для госпитализации с указанием типа госпитализации
Показания к экстренной госпитализации:
· При подозрении и/или верификации острого ТГВ.
· При подозрении и/или верификации ТЭЛА
Показания к плановой госпитализации: нет.
Профилактика
Информация
Источники и литература
Информация
Список разработчиков протокола с указание квалификационных данных:
1) Дощанова Айкерм Мжаверовна – доктор медицинских наук, профессор,заведующая кафедрой акушерства и гинекологии по интернатуре АО «Медицинский Университет Астана», врач высшей категории.
2) Рыжкова Светлана Николаевна – доктор медицинских наук, профессор, врач высшей категории, заведующая курсом по акшерству и гинекологии факультета усовершенствования врачей РГКП «Западно-Казахстанский государственный медицинский университет имени Марата Оспанова».
3) Гурцкая Гульнара Марсовна – кандидат медицинских наук, доцент кафедры общей фармакологии АО «Медицинский университет Астаны», клинический фармаколог.
Указание на отсутствие конфликта интересов: нет
Рецензенты: Миреева Алла Эвельевна – доктор медицинских наук, профессор кафедры акушерства и гинекологии интернатуры РГП на ПХВ «КазНМУ им С.Д. Асфендиярова», врач высшей категории.
Указание условий пересмотра протокола: Пересмотр протокола через 3 года после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.
Легочная эмболия без упоминания об остром легочном сердце (I26.9)
Версия: Справочник заболеваний MedElement
14-16 октября, Алматы, «Атакент»
150 участников из 10 стран. Новинки рынка стоматологии. Цены от производителей
Общая информация
Краткое описание
I26.9 Легочная эмболия без упоминания об остром легочном сердце. Легочная эмболия БДУ
ТЭЛА – одно из наиболее распространенных и грозных осложнений многих заболеваний, послеоперационного и послеродового периодов, неблагоприятно влияющее на их течение и исход. ТЭЛА непосредственно связана с развитием тромбоза глубоких вен (ТГВ) нижних конечностей и таза, поэтому в настоящее время эти два заболевания, как правило, объединяют под одним названием – венозная тромбоэмболия (ВТЭ)
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
| Степень | Ангиографический индекс в баллах | Перфузионный дефицит в% |
| I (легкая) II (средняя) III (тяжелая) IV (крайне тяжелая) | До 16 17-21 22-26 27 и более | До 29 30-44 45-59 60 и более |
| Гемодинамические расстройства | Давление, мм рт. ст. | Сердечный индекс, л/(минхм²) | |||
| В аорте | В правом желудочке | ||||
| Систолическое | Конечное диастолическое | Среднее | |||
| Отсутствуют Умеренные Выраженные Резко выраженные Критические | ≥100 ≥100 ≥100 ≥100 ≤100 | ≤40 ≤40 40-59 ≥60 — | ≤10 ≤10 10-20 ≥21 — | ≤19 ≤19 19-24 ≥25 — | ≥3 0 ≥3,0 2,5-2,9 ≤2.5 ≤2,5 |
ТЭЛА расценивается как массивная, если у пациентов развиваются явления кардиогенного шока и/или гипотензия (снижение систолического АД ниже 90 мм рт.ст. или снижение на 40 мм рт.ст. и более от исходного уровня, которое длится более 15 минут и не связано с гиповолемией, сепсисом, аритмией). Массивная ТЭЛА развивается при обструкции сосудистого русла легких более 50 %.
Немассивная ТЭЛА диагностируется у пациентов со стабильной гемодинамикой без выраженных признаков правожелудочковой недостаточности. Немассивная ТЭЛА развивается при обструкции сосудистого русла легких менее 50 %.
По остроте развития выделяют следующие формы ТЭЛА:
Этиология и патогенез
Непосредственным результатом тромбоэмболии является полная или частичная обструкция ЛА, приводящая к развитию гемодинамических и респираторных проявлений :
1) легочной гипертензии (ЛГ), недостаточности правого желудочка (ПЖ) и шока;
2) одышки, тахипноэ и гипервентиляции;
3) артериальной гипоксемии;
4) инфаркту легкого (ИЛ).
В 10–30% случаев течение ТЭЛА осложняется развитием ИЛ. Поскольку легочная ткань обеспечивается кислородом через систему легочных, бронхиальных артерий и воздухоносные пути, то наряду с эмболической окклюзией ветвей ЛА для развития ИЛ необходимыми условиями являются снижение кровотока в бронхиальных артериях и/или нарушение бронхиальной проходимости. Поэтому наиболее часто ИЛ наблюдается при ТЭЛА, осложняющей течение сердечной недостаточности, митрального стеноза, хронических обструктивных заболеваний легких. Большинство “свежих” тромбоэмболов в сосудистом русле легких подвергается лизису и организации. Лизис эмболов начинается с первых дней болезни и продолжается в течение 10–14 сут. С восстановлением капиллярного кровотока увеличивается продукция сурфактанта и происходит обратное развитие ателектазов легочной ткани.
В ряде случаев постэмболическая обструкция ЛА сохраняется длительное время. Это обусловлено рецидивирующим характером заболевания, недостаточностью эндогенных фибринолитических механизмов или соединительнотканной трансформацией тромбоэмбола к моменту его попадания в легочное русло. Персистирующая окклюзия крупных ЛА приводит к развитию тяжелой гипертензии малого круга кровообращения и хронического легочного сердца
Эпидемиология
Признак распространенности: Очень распространено
Факторы и группы риска
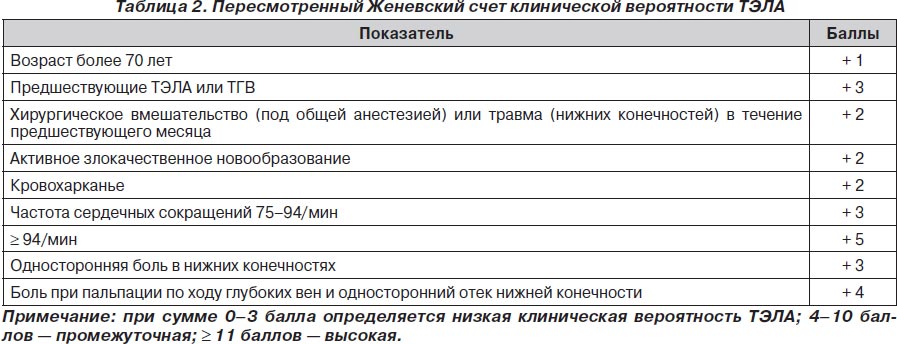
С целью более адекватной диагностики ТЭЛА были предложены различные шкалы для подтверждения вероятности ее развития. Одной из наиболее используемых из этих шкал был Женевский счет клинической вероятности ТЭЛА. В данной шкале все факторы риска развития ТЭЛА распределялись по баллам, а суммарное количество баллов говорило о величине вероятности развития ТЭЛА у конкретного пациента.
Клиническая картина
Клинические критерии диагностики
Cимптомы, течение
Диагностика
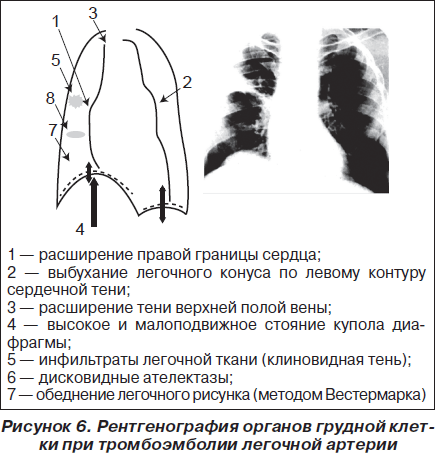
Легочную гипертензию тромбоэмболического генеза при рентгенографии органов грудной клетки диагностируют по высокому стоянию купола диафрагмы на стороне поражения, расширению правых отделов сердца и корней лёгкого, обеднению сосудистого рисунка, наличию дисковидных ателектазов. При сформировавшейся инфарктной пневмонии обнаруживают треугольные тени и жидкость в синусе на стороне инфаркта. Рентгенологические данные важны также для правильной интерпретации результатов, полученных при сцинтиграфии лёгких.
Признаки перегрузки ПЖ:
1) тромб в правых отделах сердца;
2) диаметр ПЖ > 30 мм (парастернальная позиция) или соотношение ПЖ/ЛЖ > 1;
3) систолическое сглаживание МЖП;
4) время ускорения (АссТ) 30 мм рт.ст. при отсутствии гипертрофии ЛЖ.
Специфические ангиографические критерии:
2. Полная обструкция сосуда («ампутация» сосуда, обрыв его контрастирования). При массивной ТЭЛА этот симптом на уровне долевых артерий наблюдается в 5 % случаев, чаще (в 45 %) его обнаруживают на уровне долевых артерий, дистальнее тромбоэмбола, расположенного в главной легочной артерии.
Неспецифические ангиографические критерии:
1. Расширение главных легочных артерий.
2. Уменьшение числа контрастированных периферических ветвей (симптом мертвого, или подрезанного, дерева).
3. Деформация легочного рисунка.
4. Отсутствие или задержка венозной фазы контрастирования.
Возможно при проведении катетеризации легочной артерии выполнение ультразвукового внутрисосудистого исследования с визуализацией тромба, особенно неокклюзирующего, и определение дальнейшей тактики лечения больного с ТЭЛА. Визуализация тромба в легочной артерии и его структуры может определить необходимость и возможность оперативного лечения, а также правильную методику лечения.
Лабораторная диагностика
Лабораторных тестов, однозначно указывающих на возникновение ТЭЛА, не существует. Исследование различных параметров коагуляции не имеет диагностического значения, хотя и необходимо для проведения антикоагулянтной терапии.
Определение Д-димера в крови. У большинства больных с венозным тромбозом наблюдается эндогенный фибринолиз, который вызывает разрушение фибрина с образованием Д-димеров. Чувствительность повышения уровня Д-димера в диагностике ТГВ/ТЭЛА достигает 99%, однако специфичность составляет лишь 53%, поскольку уровень Д-димера может повышаться при инфаркте миокарда, раке, кровотечениях, инфекциях, после хирургических вмешательств и при других заболеваниях. Нормальный уровень Д-димера (менее 500 мкг/л) в плазме (по результатам иммуноферментного метода ELISA) позволяет с точностью более 90% отвергнуть предположение о наличие ТЭЛА
Дифференциальный диагноз
Чаще всего вместо ТЭЛА диагностируется инфаркт миокарда. Для уточнения диагноза ТЭЛА детально изучают анамнез заболевания, выясняют предрасполагающие к развитию тромбообразования факторы. Характерные признаки ТЭЛА: появление внезапной сильной кинжальной боли в груди, тахипноэ, лихорадка, изменения на ЭКГ с признаками дилатации и перегрузки правого желудочка. Дополнительные данные можно получить с помощью ангиографии, сканирования легких, исследования газов крови и ферментов. Так, при ТЭЛА повышается активность общей лактатдегидрогеназы (ЛДГ) и ЛДГ3 при незначительных изменениях креатинфосфокиназы (КФК) и МВ-изофермента КФК В то же время при остром инфаркте миокарда больше повышается КФК и особенно МВ-КФК, а также ЛДГ1.
Значительные диагностические трудности возникают при осложнении острого инфаркта миокарда ТЭЛА. В этих случаях усилия должны быть направлены на выявление изменений с помощью общеклинического и рентгенологического исследования (увеличение цианоза, расширение или смещение границ сердца вправо, появление акцента 2-го тона над легочной артерией и ритма галопа у мечевидного отростка, выслушивание шума трения плевры, перикарда, набухание печени и т. д.), исследование показателей гемодинамики (учащение сердечного ритма, возникновение аритмий, повышение, а затем снижение артериального давления, увеличение давления в правых отделах сердца и легочной артерии), газового состава крови (усугубление гипоксемии), ферментативной активности.
Осложнения
— Инфаркт лёгкого
— Острое лёгочное сердце
— Рецидив тромбоза глубоких вен нижних конечностей или ТЭЛА.
— Если тромбоэмболы не лизируются, а подвергаются соединительно-тканной трансформации, то формируется персистирующая окклюзия или стеноз — причина развития хронической постэмболической лёгочной гипертензии. Это осложнение возникает у 10% лиц, перенёсших эмболизацию крупных лёгочных артерии. В случае поражения лёгочного ствола и его главных ветвей, лишь 20% больных живут более 4 лет.
Лечение
При подозрении на ТЭЛА до и в процессе обследования рекомендуется:
— соблюдение строгого постельного режима с целью предупреждения рецидива ТЭЛА;
— катетеризация вены для проведения инфузионной терапии;
— внутривенное болюсное введение 10 000 ЕД гепарина;
— ингаляция кислорода через носовой катетер;
— при развитии ПЖ-недостаточности и/или кардиогенного шока – назначение внутривенной инфузии добутамина, реополиглюкина, при присоединении инфаркт-пневмонии – антибиотиков.
Антикоагулянтная терапия
Антикоагулянтная терапия служит основным методом лечения больных с ТЭЛА уже более 40 лет. Гепаринотерапия при ТЭЛА в основном направлена на источник тромбоэмболии, а не на тромбоэмбол в легочной артерии, а основной ее целью является профилактика повторных тромбозов и, таким образом, повторной эмболизации. Актуальность такой профилактики объясняется тем, что при отсутствии антикоагулянтной терапии у больных, перенесших эпизод ТЭЛА, вероятность повторной эмболии с летальным исходом колеблется от 18 до 30 %.
В рекомендациях Европейского общества кардиологов приведена схема введения нефракционированного гепарина при ТЭЛА
У больных с массивной ТЭЛА рекомендуют для болюсного введения использовать дозу не менее 10 тыс. ед, а целевой уровень аЧТВ при инфузионной терапии должен составлять не менее 80 с. Гепаринотерапия должна проводиться в течение 7-10 дней, поскольку именно в эти сроки происходит лизис и/или организация тромба.
В настоящее время при лечении немассивной ТЭЛА используются низкомолекулярные гепарины (НМГ).
НМГ назначают подкожно 2 раза в сутки в течение 5 дней и более из расчета: эноксопарин 1 мг/кг (100 МЕ), надропарин кальция 86 МЕ/кг, далтепарин 100–120 МЕ/кг.
С 1–2-го дня гепаринотерапии (НФГ, НМГ) назначают непрямые антикоагулянты (варфарин, синкумар) в дозах, соответствующих их ожидаемым поддерживающим дозам (5 мг варфарина, 3 мг синкумара). Дозу препарата подбирают с учетом результатов мониторирования МНО, которое определяют ежедневно до достижения терапевтического его значения (2,0–3,0), затем 2–3 раза в неделю в течение первых 2 нед, в последующем – 1 раз в неделю и реже (1 раз в месяц) в зависимости от стабильности результатов.
Продолжительность лечения непрямыми антикоагулянтами зависит от характера ТЭЛА и наличия фаторов риска
Абсолютные и относительные противопоказания к проведению фибринолитической терапии у больных с ТЭЛА:
Абсолютные противопоказания:
— активное внутреннее кровотечение;
Относительные противопоказания:
— большое хирургическое вмешательство, родоразрешение, органная биопсия или пункция неприжимаемого сосуда в течение ближайших 10 дней;
— ишемический инсульт в течение ближайших 2 месяцев;
— желудочно-кишечное кровотечение в течение ближайших 10 дней;
— травма в течение 15 дней;
— нейро- или офтальмологическое хирургическое вмешательство в течение ближайшего месяца;
— неконтролируемая артериальная гипертензия (систолическое АД > 180 мм рт.ст.; диастолическое АД > 110 мм рт.ст.);
— проведение сердечно-легочной реанимации;
Прогноз
При ранней диагностике и адекватном лечении прогноз у большинства (более 90%) больных с ТЭЛА благоприятен. Летальность определяется в значительной мере фоновыми заболеваниями сердца и легких, чем собственно ТЭЛА. При терапии гепарином 36% дефектов на перфузионной сцинтиграмме легких исчезает в течение 5 дней. К концу 2-й недели отмечается исчезновение 52% дефектов, к концу 3-й – 73% и к концу первого года – 76%. Артериальная гипоксемия и изменения на рентгенограмме исчезают по мере разрешения ТЭЛА. У больных с массивной эмболией, ПЖ-недостаточностью и артериальной гипотензией госпитальная летальность остается высокой (32%). Хроническая ЛГ развивается менее чем у 1% больных.
Сроки нетрудоспособности зависят от объёма эмболического поражения лёгочного сосудистого русла, выраженности лёгочной гипертензии, а также от эффективности проведенного лечения. Период пребывания в стационаре составляет обычно 3-4 нед. После выписки из больницы пациент нетрудоспособен, как минимум, в течение месяца.
Профилактика
Информация
Информация
АЛГОРИТМ ДИАГНОСТИКИ ТЭЛА
Стратегия диагностики ТЭЛА определяется степенью риска развития осложнений у гемодинамически стабильных и нестабильных пациентов.
У гемодинамически нестабильных пациентов с подозрением на ТЭЛА наиболее целесообразным методом для начала диагностики является ЭхоКГ, которая в большинстве случаев позволяет обнаружить непрямые признаки легочной гипертензии и перегрузки правого желудочка, а также исключить другие причины нестабильности (острый ИМ, расслаивающая аневризма аорты, перикардит). Положительные результаты ЭхоКГ могут быть основанием для постановки диагноза ТЭЛА и начала фибринолитической терапии при отсутствии других методов диагностики и невозможности быстрой стабилизации состояния пациента. Во всех других случаях необходимо проведение компьютерной томографии. Ангиография не рекомендована в связи с высоким риском летальности у гемодинамически нестабильных пациентов и повышением риска кровотечений при проведении фибринолитической терапии.
- смена пин кода белагропромбанк
- криптопро введите пароль pin код для контейнера как посмотреть все пароли